Guía de Manejo
A. Introducción
En el campo de la gastroenterología, se ven cada día nuevas técnicas y modalidades diagnósticas. Todos estos avances son importantes porque tienen que ver con el diagnóstico endoscópico de lesiones tempranas o en estadios con potencial curativo (6).
Estas nuevas modalidades pueden ser utilizadas como forma de tamizaje en poblaciones de alto riesgo, para mejorar el diagnóstico y, por consiguiente, ofrecer mejores resultados en la parte terapéutica (4).
La tinción del tracto gastrointestinal ha recibido poca atención por los investigadores occidentales, a pesar del amplio uso de esta técnica en otras regiones del mundo (2, 4).
La técnica de teñir la superficie mucosa del tracto gastrointestinal ha sido referida como: coloración vital, tinción cromoendoscópica y cromoscopia.
1. Fundamentos
La tinción consiste en irrigar a manera de rocío, volúmenes determinados de sustancias específicas sobre la superficie mucosa. Las tinciones pueden ser aplicadas directamente a manera de spray o, indirectamente, por inyección, ingestión o enemas (4-5).
Los métodos de tinción tienen una amplia aplicación en el campo clínico y en lo relacionado a la investigación de la gastroenterología. Teñir la superficie mucosa permite:
- Visualizar en una forma más evidente los detalles de la mucosa.
- Realzar las características de las lesiones ya detectadas, contrastando los márgenes de la lesión con los de la mucosa vecina normal.
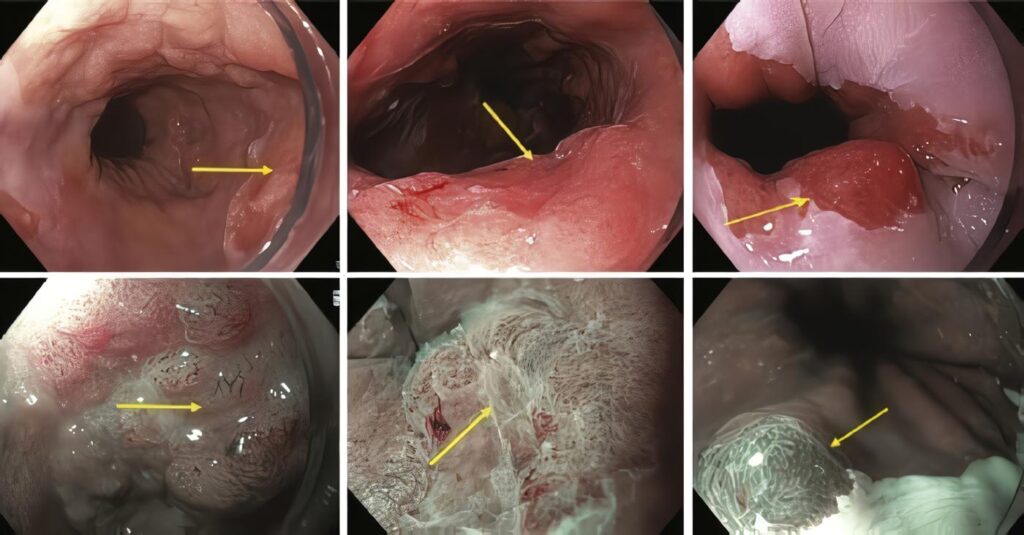
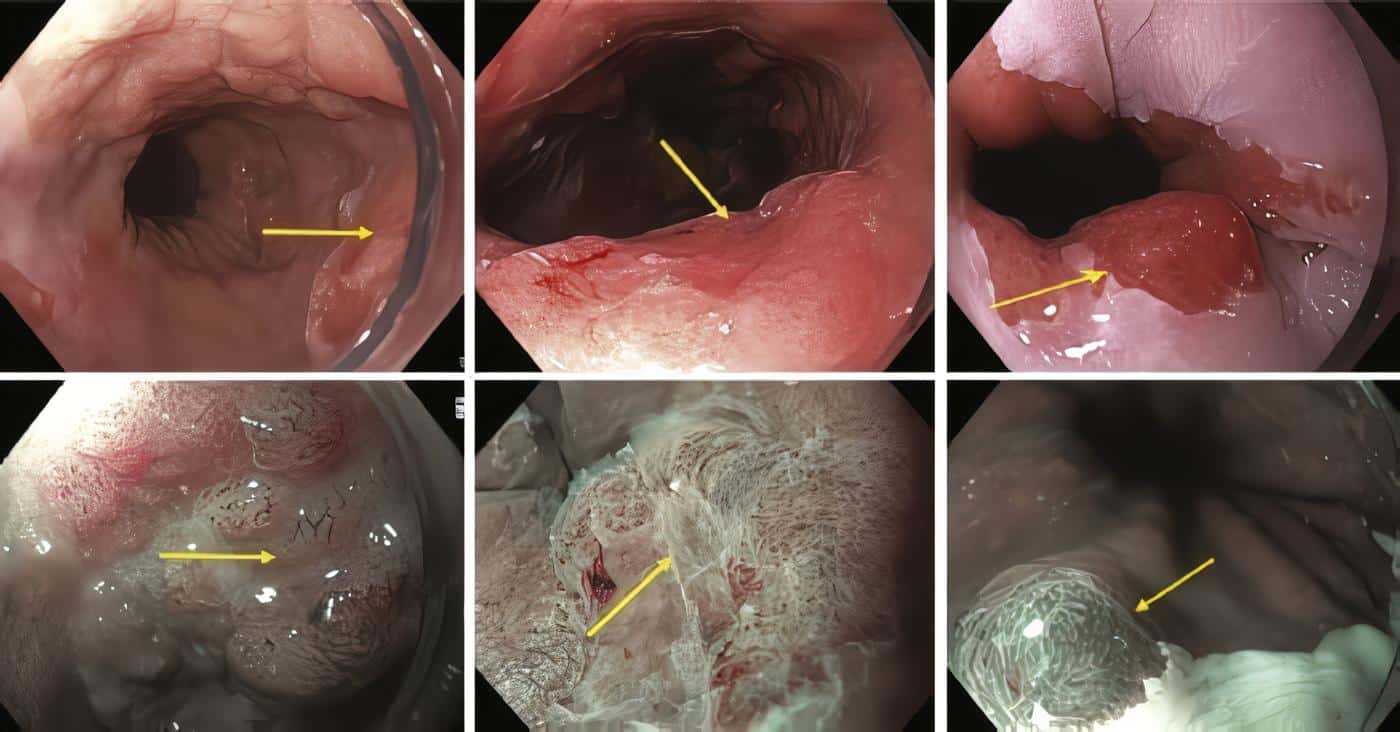
- Detectar lesiones anormales más rápida y eficientemente ya que sobresalen los detalles de su superficie (4) (figura 1).
La tinción del tejido durante la endoscopia es una técnica usada para estudiar los detalles finos de la mucosa. Cada tinción tiene unas aplicaciones clínicas específicas (4).
El mecanismo de acción de los colorantes deberá ser completamente entendido antes de su uso (2, 5).
ldealmente, el médico deberá utilizar la cromoendoscopia y la variedad de las tinciones para confirmar una sospecha clínica u obtener nueva información que le pueda ayudar al manejo de una situación clínica específica.
2. Objetivos
El objetivo de esta guía es:
- Explicar los diferentes tipos de tinciones;
- Su mecanismo de acción;
- Mostrar las técnicas específicas de tinción: su preparación y su forma de aplicación, y
- Revisar las múltiples aplicaciones clínicas de la tinción durante la endoscopia.
3. Tinciones
Las tinciones más comúnmente utilizadas son:
|
|
Lugol |
|
|
Azul de metileno |
|
|
Azul de toluidina |
|
|
Indigo carmín |
|
|
Rojo Congo y |
|
|
Tinta china |
4. Mecanismos de Acción
Los colorantes también han sido clasificados por su mecanismo de acción:
A. Tinciones vitales o de absorción: son aquellas tinciones que son tomadas por las células epiteliales, por difusión o absorción a través de la membrana celular. Es decir, la célula es capaz de captar el colorante (2, 5, 13).
Solución de lugol, azul de metileno, azul de toluidina
B. Tinciones de contraste: estas sustancias no entran a la célula pero penetran en los surcos o depresiones de la mucosa y en los contornos de las elevaciones resaltando los cambios en la superficie mucosa (2, 5, 13).
Indigo carmín
C. Tinciones reactivas: son aquellas que clásicamente reaccionan con un constituyente específico de la célula epitelial mucosa o con la secreción ácida a un nivel específico de pH (2, 5, 13).
Rojo Congo
D. Tinción para tatuaje: ha sido utilizada con el fin de marcar lesiones gastrointestinales para identificación quirúrgica subsecuente. También facilita el seguimiento de los sitios previos de polipectomía (4).
Tinta china
5. Preparación de la Mucosa para la Tincion
No existe un procedimiento específico para la cromoendoscopia, más que la instrucción necesaria para una endoscopia.
La única excepción es obtener historia de alergias, como en el caso del lugol, con una historia de alergia al yodo (2, 7).
Como la superficie mucosa está recubierta de un material mucoide en una cantidad variable, éste se debe retirar en lo posible antes de aplicar un colorante. La acetil-cisteína (Mucomyst) es un agente mucolítico, utilizado en pacientes con moco viscoso en el árbol traqueobronquial. Este agente reduce o destruye la viscosidad del moco. La cantidad utilizada varía de 8 a 32 cc dependiendo de la superficie que se va a teñir. Luego de este paso, se debe efectuar un vigoroso baño del área que se va a teñir con agua tibia para reducir o retirar el moco residual (2, 4-5).
Otras sustancias utilizadas para mejorar la visualización endoscópica, son la dimetil-polisiloxano y la pronasa (2-3). Antes de la tinción, se disuelven en 100 cc de agua tibia y bebidas 10 minutos antes de la endoscopia, lo cual favorece la remoción del moco gástrico.
Los métodos de aplicación incluyen lavado oral, inyección local con aguja de escleroterapia, ingestión de una pastilla, en combinación con un lavado colónico o irrigación con sonda nasogástrica (5, 8).
6. Aplicaciones Clínicas
A. Cáncer esofágico
Las células escamosas del esófago están llenas con glucógeno el cual se tiñe con solución de lugol. Esta solución puede cambiar el color normal del esófago a un color carmelito obscuro. El grado de tinción es proporcional al grosor de la mucosa y a su integridad o contenido de glucógeno (2, 7, 10).
Brodmerkel, en 1971, fue el primero en presentar los resultados del lugol durante la endoscopia y proponer su utilidad en el diagnóstico del cáncer de esófago (2, 10, 12).
La mucosa ectópica, la úlcera esofágica, el cáncer y la displasia severa no se tiñen con el lugol (7).
La presencia del carcinoma escamocelular y su extensión multifocal puede fácilmente ser delineada por carencia de tinción. Cerca de 30% de los pacientes con cáncer de esófago tienen un carcinoma intraepitelial contiguo a la lesión principal.
Las lesiones tempranas del esófago pueden pasar desapercibidas en endoscopias de rutina, pero se pueden volver aparentes con la aplicación de lugol (10) (figura 2).
Otro campo es la detección de carcinoma escamocelular esofágico en pacientes de alto riesgo. Este grupo incluye pacientes con carcinoma de la cavidad oral, acalasia, tilosis y síndrome de Plummer Vinson (12).
La solución de lugol es muy útil en el seguimiento del epitelio columnar metaplásico residual después del tratamiento de la displasia de alto grado con terapia fotodinámica con láser. Estas áreas con pobre tinción pueden representar focos de no reepitelización, tejido fibrótico, tejido displásico o epitelio columnar residual (2).
Se utiliza lugol en solución del 1 al 2%, en volúmenes de 20 a 50 ml.
B. Metaplasia Intestinal
La metaplasia intestinal se encuentra en el estómago asociada a la gastritis crónica atrófica y en el esófago de Barrett con la presencia de metaplasia intestinal especializada (2).
El azul de metileno es un colorante vital tomado por las células de absorción activas, como las del intestino delgado y del colon; igualmente, por ciertos tejidos metaplásicos, como la metaplasia intestinal gástrica (9).
La tinción puede detectar epitelio ectópico de absorción como es el caso de la metaplasia intestinal gástrica o como tinción negativa en una zona donde el epitelio de absorción es normal, como en la metaplasia gástrica a nivel duodenal (2, 9) (figura 3).
TABLA DE AGENTES
TINCION |
MECANISMO DE ACCIÓN |
COLORACIÓN |
USOS CLÍNICOS |
A. ABSORCION |
|||
LUGOL |
afinidad por el glicógeno de |
tiñe el esófago de color |
tinción (-) Ca |
AZUL DE METILENO |
tiñe fisiológicamente los |
tiñe de azul los tejidos |
tinción (+) MIG MIBarrett |
AZUL DE TOLUIDINA |
tiñe el núcleo de las células |
tiñe de azul |
tinción (+) |
B. REACTIVAS |
|||
ROJO CONGO |
Indicador de pH, cambia de |
cambia de rojo |
tinción +) Mucosa Gástrica H |
C. CONTRASTE |
|||
INDIGO CARMIN |
No se absorbe. |
da azul |
– pólipos diminutos |
D. TATUAJE |
|||
TINTA CHINA |
Inyección submucosa con |
tiñe de negro |
– Localización de sitios de polipectomía |
También el azul de metileno es útil para identificar focos residuales de metaplasia intestinal después de la terapia fotodinámica con láser o ablación térmica en el esófago de Barrett.
El azul de metileno es utilizado en una solución del 0,5 al 1% en volúmenes de 20 ml, precedidos de la disrupción mucoide con pronasa o mucomyst (5).
El azul de metileno es considerado no tóxico, pero ha causado anemia hemolítica en niños, cuando es administrado parenteralmente. Los pacientes pueden notar coloración de la orina y las heces después de la tinción (5).
C. Metaplasia Gástrica
La metaplasia gástrica es el reemplazo de las células vellosas intestinales normales por células que tienen la morfología de células mucosas de tipo gástrico (2).
La metaplasia gástrica se presenta como pequeñas lesiones en el duodeno, principalmente en el bulbo duodenal (2).
El azul de metileno puede ser visto como tinción negativa para localizar focos de metaplasia gástrica. Con estos argumentos se puede estudiar la historia natural de la úlcera duodenal y los efectos de la terapia sobre este tipo de epitelio a nivel duodenal (2).
D. Cáncer Orofaríngeo
El cáncer orofaríngeo es más común entre los fumadores. Los médicos familiarizados con esta patología están en condiciones de reconocer las lesiones tempranas. Cuando no existe experiencia, se puede recurrir a este tipo de tinción con azul de toluidina (2).
El azul de toluidina es un colorante nuclear metacromático básico que tiñe el material nuclear de las lesiones malignas, pero no el de la mucosa normal.
En la práctica clínica, las lesiones benignas se tiñen de un color azul muy suave y las lesiones displásicas con un color azul más obscuro, debido a su mayor contenido de ácido nucleico (13).
La tasa de tinciones falsas negativas ha variado de 2 al 6% para cáncer oral y de 9% para lesiones faríngeas. Las tinciones falsas positivas han sido reportadas hasta de 7% y son principalmente causadas por tejido de granulación, inflamatorio, ulceración, cambios queratósicos o inducidos por radioterapia (2).
Este método de aplicación incluye un prelavado con ácido acético al 1% para remover el moco y, luego, aplicar el azul de toluidina al 1% de forma directa. Se utilizan volúmenes de 5 ml.
Este azul de toluidina ha sido utilizado para el diagnóstico temprano del cáncer de esófago (2).
E. Pólipos Colonicos
La estructura colónica normal, con su apariencia granular muy fina y sus múltiples pliegues, puede ser bien documentada con la tinción de índigo carmín (4-5).
Este colorante no se absorbe, es utilizado como agente de contraste. Los pólipos colónicos diminutos se pueden visualizar usando este tipo de tinción (1-2, 8).
Usando un endoscopio convencional, la superficie del colon parece lisa. Pero, si somos capaces de mirarla más cerca, la mucosa puede aparecer granular y dividida por pliegues o surcos. La apariencia granular de esta superficie colónica es debida a las numerosas entradas (pits), la cual representa las criptas de Lieberkühn. Estas entradas están organizadas regularmente y son redondas en su forma. El diámetro de cada entrada es de 40 a 50 um (5).
La colonoscopia de magnificación permite ver las estructuras mínimas de la superficie colónica. El primer colonoscopio de magnificación fue descrito por TADA en 1975. Estos endoscopios tienen la capacidad de aumentar la imagen 10 veces la de un colonoscopio normal.
Otros modelos pueden hacerlo 10 a 35 veces y otros hasta 170 veces (1, 4-5).
Otra alternativa es el colonoscopio de alta resolución. No se magnifica la imagen. El sistema incrementa el número de puntos en el monitor, cambiando de 180.000 a 410.000 (5).
Una pregunta que se solía hacer, era saber si se podía predecir la histología de los pólipos con el examen endoscópico. Utilizándose una endoscopia convencional y la sola aplicación del índigo carmín, no es suficiente determinar el modelo del pit de los pólipos diminutos (1, 5).
La combinación de la tinción y la utilización de los videoendoscopios de mayor resolución ha permitido el reconocimiento de un modelo de superficie distinto entre los pólipos hiperplásicos y los pólipos adenomatosos.
Los pólipos hiperplásicos:
Tienen una superficie mucosa dispuesta en entradas ordenadas que se parecen a la mucosa normal, mientras los adenomatosos están compuestos por distintos surcos o pliegues. Una experiencia preliminar de Georgetown, usando el índigo carmín y alta resolución en los endoscopios, reportaron un 93% de sensibilidad y 95% de especificidad en distinguir las dos superficies, (4-5, 11).
La mayoría de los estudios reportados utilizando esta combinación de colonoscopios de alta resolución y tinción con índigo carmín, pueden diferenciar los pólipos hiperplásicos de los pólipos adenomatosos. La sensibilidad varía hasta 96% y la especificidad hasta 81%. Los pólipos descritos no son mayores a 10 mm (5) (figuras 4 y 5).
El uso de la videocolonoscopia más la cromoendoscopia ha dado ayudas en el diagnóstico de la profundidad de invasión de los cánceres tempranos deprimidos, para la escogencia de la terapéutica respectiva. Todo esto se basa en los hallazgos derivados de la endoscopia: definición de los bordes de la lesión, profundidad de la superficie deprimida, irregularidad de la depresión y convergencia de pliegues hacia la lesión (11).
El rojo Congo se utiliza en concentraciones de 0,3 a 0,5% en volúmenes de 10 a 50 ml dependiendo del sitio de aplicación.
Una solución de bicarbonato al 0,5% se utiliza antes de la tinción con rojo Congo. lgualmente, la pentagastrina, un análogo sintético de la gastrina que estimula la población de células parietales, se aplica a una dosis de 6 ug/kg de forma subcutánea o intramuscular, 30 minutos antes de la aplicación del rojo Congo (2).
El rojo Congo también se ha utilizado para demostrar mucosa gástrica heterotópica en el duodeno (2).
Una de las indicaciones más claras del rojo Congo:
Es su utilización para determinar la producción de ácido antes y después de las vagotomías. La utilización con este propósito fue originalmente descrita por Lowicki en 1961.
La tinción debe comenzar distalmente y debe cubrir la totalidad de la mucosa gástrica. En pacientes con vagotomía incompleta, las áreas con zonas inervadas muestran un cambio inmediato de color, de rojo a un azul obscuro. Las áreas denervadas muestran un retardo hasta de 8 minutos en el cambio de color.
F. Tatuaje en Sitios de Lesiones
Cuando se está frente a un pólipo grande con sospecha de cáncer y se piensa en la posibilidad del manejo quirúrgico, se debe tomar en consideración el marcar el sitio de la resección o de la polipectomía. Esta técnica puede facilitar la identificación intraoperatoria para una resección exacta del sitio involucrado (2).
Cuando se trata de un pólipo sesil y va a requerir más de un procedimiento, el tatuaje también está indicado para identificar el sitio de trabajo. La tinta china permanece en la submucosa después de la infiltración. La tinta china es una suspensión de carbón coloidal, derivado del carbón y agua en una base especial de alcohol. Su uso fue descrito por Ponsky en 1975, quien lo utilizó para marcar pólipos (2).
La tinta china se debe esterilizar antes de su uso. Se agregan 10 ml de tinta china a un litro de solución salina, para proporcionar una solución al 0,1%. De esta forma, se esteriliza en autoclave por 20 minutos (2).
Las complicaciones son muy raras, pero debe tenerse en cuenta las de tipo infeccioso como los abscesos colónicos o la peritonitis si la solución cae a la cavidad peritoneal (2).
Otro aspecto importante es que la tinción es permanente y el paciente debe ser advertido en este sentido (2).
Bibliografía
- 1. Alexrad A, et al. High resolution Chromoendoscopy for the diagnosis of diminutive colon polyps: implications for colon cancer screening. Gastroenterology 1996; 110: 1253- 68.
- 2. Fennerty MB. Tissue staining. Gastrointestinal endoscopy. Clin N Am 1994; 4: 297-311.
- 3. Fujii T, et al. Effectivenes of premedication with Pronase for improving visibility during gastroendoscopy: a randomized controlled trial. Gastroint Endoscopy 1998; 47(5): 382-7.
- 4. Gostout C. Early lesions: staining magnifying scopes and mucosectomy. Frontiers of therapeutic endoscopy. Post graduate course. Colonoscopy 1997; 63.
- 5. Kim C, Fleischer D. Colonic chromoscopy. Gastrointestinal Endoscopy Clinics N. Am. 1997; 4(3): 423-37.
- 6. Maruyama M, Kimura K. Endoscopy in gastroenterology: an overview. Rev Clin Res Gastroenterol 1988; 5-9.
- 7. Misumi a, et al. Role of lugol dye endoscopy in the diagnosis of early esophageal cancer. Endoscopy 1990; 22: 12-6.
- 8. Mitooka H, et al. Minute flat depressed neoplastic lesions of the colon detected by contrast chromoendoscopy using an indigo carmine capsule. Gastroint Endoscopy 1995; 41(5): 453-9.
- 9. Morales T, et al. Methylene blue staining for intestinal metaplasia of the gastric cardia with follow up for dysplasia. Gastroint Endoscopy 1998; 48(1): 26-31.
- 10. Mori M, et al. Lugol staining pattern and histology of esophageal lesions. Am J Gastroenterol 1993; 88(5): 701-5.
- 11. Saito Y, et al. lnvasion depth diagnosis of depressed type early colorectal cancers by combined use of videoendoscopy and chromoendoscopy. Gastroint Endoscopy 1998; 48(4): 362-70.
- 12. Shiozaki H, et al. Endoscopy screening of early esophageal cancer with the lugol dye method in patients with head and neck cancers. Cancer 1990; 66: 2068-71.
- 13. Valbuena J. Microendoscopia y la coloración vital en tumores del esófago y estómago y enfermedades asociadas. Tribuna Médica 1985.
RICARDO OLIVEROS. Jefe Servicio de Gastroenterología, Instituto Nacional de Cancerología.