Reto Diagnóstico y Quirúrgico para el Cirujano General
JORGE MERCHÁN, MD1, HERNÁN GÓMEZ, MD2
Palabras clave: actinomicosis; pelvis; absceso; penicilinas.
Resumen
La actinomicosis es una enfermedad infecciosa bacteriana de presentación infrecuente y de muy difícil diagnóstico preoperatorio. Es causada por Actinomyces israelii, una bacteria Gram positiva y anaerobia estricta que, comúnmente, se encuentra en la orofaringe, en el sistema gastrointestinal y en la vagina. Las infecciones más frecuentes por Actinomyces spp. se presentan clínicamente en el área cérvico-facial, en el tórax y en la cavidad abdominopélvica. Esta última se ha asociado al uso crónico (mayor de 5 años) del dispositivo intrauterino.
Se presenta el caso de una paciente joven, de 26 años de edad, quien consultó inicialmente al Servicio de Ginecología por dolor pélvico crónico y masa pélvica mal definida de varios meses de evolución. La paciente fue finalmente remitida al Servicio de Cirugía General del hospital departamental de Pitalito, Huila, donde se estableció el diagnóstico de actinomicosis abdomino-pélvica en el posoperatorio. Actualmente, la paciente se encuentra en buen estado general y recibe tratamiento prolongado con penicilina oral.
Introducción
La actinomicosis es una enfermedad infecciosa crónica producida por una bacteria Gram positiva, no esporulada, anaerobia facultativa o anaerobia estricta (1-3), Actinomyces israelii (4,5), que pertenece al género Actinomyces. Sus especies más importantes en el ser humano son A. israelii, A. naeslundii, A. viscosus y A. odontolyticus. Todas ellas se multiplican lentamente y, antes de dividirse, se ramifican, tomando un aspecto que asemeja la forma del micelio. Inicialmente, fueron descritas como hongos pero, debido a la ausencia de pared celular, a la falta de membrana nuclear, a la reproducción por fisión, a la inhibición del crecimiento con penicilina y a la insensibilidad a la anfotericina, se clasificaron como bacterias (4,6).
Históricamente, Bradshaw, en 1846, fue el primero en describir una masa abdominal en el cuadrante inferior derecho, asociada a esta enfermedad (7,8). La actinomicosis es una enfermedad inflamatoria crónica de difícil diagnóstico preoperatorio (9-12), con presentación clínica característica en forma de abscesos; las formas más frecuentes son la actinomicosis cérvico-facial (20% a 50%), la abdomino-pélvica (15% a 20%) y la torácica (10% a 15%) (13,14).
El diagnóstico se establece por el estudio histopatológico de las muestras de tejido, en el que son característicos los gránulos de azufre en 50% de los casos. Sin embargo, éstos no son patognomónicos de la enfermedad, ya que otros microorganismos, como Nocardia sp. y estafilococos, pueden también agregarse y producir gránulos de azufre (15). La actinomicosis abdominal y pélvica se presenta, en general, con signos y síntomas inespecíficos, de los cuales, los más comunes son la fiebre baja, el dolor abdominal crónico y una tumefacción abdominal o pélvica que característicamente es sólida, fija y poco dolorosa (16).
Ocasionalmente, hay fístulas internas y externas hacia la pared abdominal y hacia el periné (17). Globalmente predomina en hombres pero la presentación abdominal y pélvica es más frecuente en las mujeres (65%) (14). Aunque constantemente se relaciona la actinomicosis pélvica con el uso crónico del dispositivo intrauterino (18,19), no se ha cuantificado el riesgo preciso (20).
Debido a que en la infección por actinomicosis hay formación de tejido amorfo dentro del cual la penetración del antibiótico es pobre, se ha recomendado un tratamiento antibiótico prolongado (6 a 12 meses) (21), con un porcentaje de éxito superior a 95% (22). La penicilina intravenosa, inicialmente a dosis altas (18 a 24 millones UI diarias por vía intravenosa) y seguida de penicilina o amoxacilina por vía oral, es el tratamiento de elección para la erradicación de la enfermedad. En promedio, la respuesta al antibiótico se da en las primeras cuatro semanas pero, si las lesiones no responden, se debe investigar la presencia de proliferación bacteriana. La enfermedad tiende a recurrir si los antibióticos no se administran de forma apropiada (22,23). Otros antibióticos efectivos son las tetraciclinas, los macrólidos, las linconsamidas y las cefalosporinas de tercera generación (21).
Caso Clínico
Se presenta el caso de una paciente de sexo femenino de 26 años de edad, G2 P2 A0, que consultó inicialmente en enero de 2009 por dolor pélvico crónico. En el primer nivel solicitaron ecografía pélvica que reveló “útero en anteversoflexión con dispositivo intrauterino de implantación baja y presencia de mínima cantidad de líquido libre en el anexo izquierdo”. Se retiró el dispositivo intrauterino y se dio tratamiento para una posible enfermedad inflamatoria pélvica, con mejoría parcial.
La paciente continuó con dolor y fue valorada seis meses más tarde por el Servicio de Ginecología del hospital departamental de Pitalito, donde se hizo diagnóstico de miomatosis uterina, por palparse masa en la región pélvica. Entonces, se solicitó una nueva ecografía, la cual reportó una “masa de 6,1 cm x 7 cm en la zona supravesical que se extiende hacia la pared vesical, infiltrándola” y seguidamente se pidió la valoración por el Servicio de Cirugía, en el que se determinó la necesidad de realizar una tomografía axial abdomino-pélvica con medio de contraste. El Servicio de Radiología reportó “vejiga de contornos irregulares, con imagen sugestiva de compresión extrínseca en su borde antero-superior, de posible origen intestinal”. El informe radiológico no fue compartido por el Servicio de Cirugía, en el que se encontró una evidente infiltración de la vejiga (figura 1).
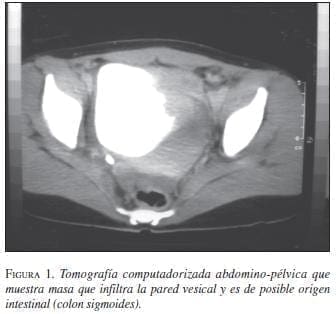
Teniendo en cuenta la masa palpable y los hallazgos de la tomografía, se decidió practicar cistoscopia pero, infortunadamente, en ese momento no fue posible en la institución. Se solicitó, entonces, la remisión de la paciente al Servicio de Urología del hospital departamental de Neiva, pero, por cuestiones administrativas, no se aceptó inmediatamente.
Debido a la persistencia del dolor, se decidió llevar la paciente a cirugía y se encontró “masa sólida que compromete vejiga, colon sigmoides, útero y anexo izquierdo, epiplón y pared abdominal izquierda; no se observa compromiso peritoneal ni líquido libre”. Se hizo una resección en bloque que incluyó cistectomía parcial (30%), resección intestinal (colon) con anastomosis término- terminal, salpingooferectomía izquierda y resección parcial de la pared abdominal izquierda.
El Servicio de Patología reportó “lesión de tipo inflamatorio con abundantes macrófagos espumosos, plasmocitos, neutrófilos y neoformación vascular, rodeados por fibroblastos reactivos. En el centro de estos abscesos se observan numerosas colonias de Actinomyces spp. (gránulos de azufre). Los abscesos comprometen todas las estructuras extirpadas, con compromiso de la subserosa y serosa, respetando mucosa; se diagnostican abscesos múltiples por Actinomycosis spp., fibrosis y peritonitis aguda”.
La evolución posoperatoria inicial fue buena pero, a partir del quinto día, se presentó vómito después de las comidas y distensión abdominal, por lo que se decide realizar tránsito intestinal y colon por enema, los cuales se reportaron como normales.
Sin embargo, el mismo día, después del examen radiológico, se presentó salida de líquido pardo claro abundante por la herida quirúrgica, que se interpretó como medio de contraste. Con diagnóstico de una posible fístula colo-cutánea (probablemente originada en la anastomosis término-terminal del colon), la paciente fue intervenida nuevamente y se encontró, para nuestra sorpresa, una gran colección pélvica de pus pardo claro sin ningún olor característico que llenaba por completo la pelvis y los flancos. Todas las líneas de sutura se encontraron en buen estado.
Se identificó, además, un complejo inflamatorio en la fosa ilíaca derecha que comprometía el apéndice y el ovario derecho. Se hizo, entonces, apendicectomía más resección parcial del ovario derecho y lavado peritoneal exhaustivo con diez litros de solución salina normal. Se dejó el abdomen abierto con bolsa de Bogotá y dos días más tarde se realizó un nuevo lavado y cierre primario de la pared abdominal. El estudio anatomopatológico reportó “apendicitis, periapendicitis aguda, reacción gigantocelular tipo cuerpo extraño, ooforitis aguda leve, cuerpo lúteo hemorrágico”.
En el posoperatorio, la paciente no evolucionó bien y, a partir del tercer día, presentó intolerancia a la vía oral y distensión abdominal importante, con gran dilatación de asas delgadas y niveles escalonados en la radiografía simple de abdomen. Con diagnóstico de obstrucción intestinal, se operó nuevamente y se encontró obstrucción intestinal completa por bridas, a nivel del yeyuno medio. Se hizo liberación de las adherencias, liberación del intestino delgado y lavado peritoneal con diez litros de solución salina normal. En ese momento ya no era posible el cierre primario y se dejó abdomen abierto.
Aunque se encontraba en aceptable estado general y sin signos de respuesta inflamatoria sistémica, se decidió remitirla al hospital departamental de Neiva para iniciar soporte nutricional total. La paciente evolucionó satisfactoriamente y fue dada de alta sólo diez días después con adecuada tolerancia a la vía oral y en buen estado general. Actualmente recibe penicilina oral y el abdomen muestra adecuado tejido de granulación.
Discusión
La actinomicosis abdomino-pélvica es una enfermedad muy poco frecuente que, aunque es causada por una bacteria Gram positiva y responde muy bien al tratamiento prolongado con penicilina, la mayoría de las veces recibe tratamiento quirúrgico inicial extenso, por confundirse su aspecto macroscópico con una neoplasia abdominal o pélvica (15,17,24).
En este caso en particular, dado que la infiltración transmural de la vejiga era evidente en la tomografía, el establecer el diagnóstico en el preoperatorio no hubiera sido un problema mayor si la cistoscopia se hubiera practicado en el momento oportuno. Es bien sabido que la respuesta al tratamiento prolongado con penicilina es muy satisfactoria.
Por otro lado, son bien conocidas y están ampliamente descritas las complicaciones (colecciones, adherencias, obstrucción, intususcepción, hernias, etc.) (25-27) de la enfermedad que, afortunadamente, se reconocieron y se trataron en el momento mismo en que se presentaron.
Hubiera sido deseable cerrar el abdomen después del último procedimiento quirúrgico, puesto que se han descrito adherencias y obstrucciones intestinales hasta dos meses después del procedimiento quirúrgico inicial. Esto, sin embargo, no fue técnicamente posible.
Agradecimientos
Agradecemos la colaboración oportuna del doctor Justo Pastor Olaya, cirujano general y mastólogo, del Hospital Universitario Departamental “Hernando Moncaleano Perdomo” de Neiva, Huila, Colombia.
Conflictos de interés
Los autores no reportan conflictos de interés.
Abdominal and Pelvis Actinomycosis: a Diagnostic and Surgical Challenge for the General Surgeon
Abstract
Abdominal and pelvic actinomycosis is a fairly rare chronic suppurative infectious disease of very infrequent presentation. It is caused by the Actinomyces israellí, a strictly anaerobic gram positive bacteria commonly found in the oropharinx, the gastrointestinal tract and the vagina. The most frequent clinical presentation of the disease involves the neck, the entire facial area, the thorax and the abdomino-pelvic cavity. The latter has been associated with the chronic use (more than five years) of the intrauterine contraceptive device (IUD). The case of a 26-year old female patient is reported. She first presented with a history of several months of chronic pelvic pain and a firm non tender pelvic mass. She was then submitted to the department of general surgery of the State Hospital of Pitalito, Huila, Colombia, where de diagnosis of abdomino-pelvic actynomicosis was established postoperatively. The patient is doing well so far and still receives oral penicillin treatment.
Key words: actinomycosis; pelvis; abscess; penicillins.
Referencias
1. HARRIS L., RAO K. Actinomycosis, surgical aspects. Am Surg. 1985;51:262-64.
2. HILLIER SL., MONCLA BJ. Peptostreptococcus, Propionibacterium, Eubacterium, and other non-spore-forming anaerobic Grampositive bacteria. In: Murray PR., Baron EJ., Pfaller MA., Tenover FC., Yolken RH., editors. Manual of Clinical Microbiology. Sixth edition. Washington D.C.: American Society for Microbiology; 1995. p. 587-602.
3. MILLER PH., WIGGS LS., MILLER JM. Evaluation of API An- IDENT and rapid ANA II systems for identification of Actinomyces species from clinical specimens. J Clin Microbiol. 1995;33:329-30.
4. LERNER P. Especies de Actinomyces y Arachnias. En: Mandell GL., Bennett JE., Dolin R., editores. Enfermedades infecciosas. Principios y prácticas. Enfermedades infecciosas. Principio y práctica. Tercera edición. Buenos Aires: Editorial Medica Panamericana; 1990. p. 2045-55.
5. MÁRQUEZ FJ., BORQUE C., VIDAL ML. Actinomicosis pulmonar. Dificultades en su diagnóstico y tratamiento. An Esp Pediatr. 1996;44:588-90.
6. RUSSO TA. Agentes de la actinomicosis. En: Mandell GL., Bennett JE., Dolin R., editores. Enfermedades infecciosas. Principios y prácticas. Cuarta edición. Buenos Aires: Editorial Médica Panamericana; 1997. p. 2560-70.
7. DESHMUKH N., HEANEY S. Actinomycosis at multiple colonic sites. Am J Gastroenterol. 1986;81:1212-4.
8. PIPERS MH., SCHOBERG DR., ROSS JM., SHARTSIS JM., ORZECHOWSKI RW. Endoscopic detection and therapy of colonic actinomycosis. Am J Gastroenterol. 1992;87:1040-2.
9. OTEIZA F., PÉREZ-CABAÑAS I., DOMÍNGUEZ-CUNCHILLOS F., ARMENDÁRIZ P., SÁEZ R., MONTES M. Oclusión intestinal por actinomicosis abdominal. Una infrecuente forma de presentación de la enfermedad. Cir Esp. 2000;68:77-9.
10. ALVARADO-CERNA R., BRACHO-RIQUELME R. Actinomycosis, a complication of a fistula in ano. Report of a case. Dis Colon Rectum. 1994;37:378-80.
11. CINTRON JR., DEL PINO A., DUARTE B., WOOD D. Abdominal actinomycosis. Report of two cases and review of the literature. Dis Colon Rectum. 1996;39:105-8.
12. JONES NF., MILNE MD., BAYLISS RIS., YOUNG CA., MACRAE JH., DAWSON IMP., et al. Clinico-pathological conference: a case of unsuspected chronic inflammatory disease. Br Med J. 1973;4:149-53.
13. TORRES S., SCHALPER K., PIÉRART C. Hospital Naval Talcahuano, Universidad San Sebastián. La presencia de actinomicosis pélvica en mujeres de comunidad rural en Chile. Rev Chil Obstet Ginecol. 2002;67:232-6.
14. LIPPES J. Pelvic actinimycosis. A review and preliminary look at prevalence. Am J Obstet Gynecol. 1999;180:265-9.
15. DAYAN K., NEUFELD D., ZISSIN R., BERNHEIM J., PARAN H., SCHWARTZ I., et al. Actinomycocis of the large bowel: unusual presentations and their surgical treatment. Eur J Surg. 1996;162:657-60.
16. GARCÍA JC., NÚÑEZ MJ., CERQUEIRO JM., GARCÍA C., RODRÍGUEZ JC., ANIBARRO I., et al. Actinomicosis primaria de la pared abdominal. Descripción de dos casos y revisión de la literatura. An Med Interna. 2001; 18:80-3.
17. HINNIE J., JACKES BC., BELL E., HANSELL DT., MILLROY R. Actinomycosis presenting as carcinoma. Postgrad Med J. 1995;71:749-50.
18. MADRID F., DÍAZ S., MUCIENTES F., KLAASSEN R. Actinomicosis ginecológica. Rev Chil Obstet Ginecol. 2003;68:21-7.
19. GUPTA PK., HOLLANDER DH., FROST JK. Actinomycetes in cervicovaginal smears: an association with IUD usage. Acta Cytol. 1976;20:29.
20. BURLANDO S., PAZ L., DE FEO L., BENCHETRIT G., RIMOLDI D., PREDAR S. Absceso ovárico por Actinomyces sp. en ausencia de un dispositivo intrauterino. Medicina (Buenos Aires). 2001;61:577-80.
21. TORRES R., ESCALANTE E. Comunicaciones breves: actinomicosis. Dermatol Perú. 1999;9:45-7.
22. OLVERA-REYNADA A., CALZADA-RAMOS MA., ESPINOZA-GUERRERO X., MOLOTLA-XOLALPA C., CERVANTES-MIRAMONTES P. Actinomicosis abdominal. Presentación de tres casos. Cir Ciruj. 2005;73:47-50.
23. NUGTEREN S., OWWENDIK T., JUNKMAN J., STRAUB M., DEES A. Colitis and lower abdominal mass by Actinomyces israelii in a patient with an IUD. Neth J Med. 1996;49:73-6.
24. PERLOW J., WIGTON T., YORDAN E. Disseminated pelvic actinomycosis presenting as metastatic carcinoma. Rev Infect Dis. 1991;13:1115-9.
25. CODINA CA., MASFERRER SL., RUIZ FB., DURÁN PA., BROTONS CJ., FONT PJ., et al. Invaginación intestinal en el adulto: a propósito de dos casos. Rev Esp Enferm Apar Diag. 1986;70:365-8.
26. ARCONADA CJA., HEBRENO SMJ., YANGUELA J., DIEGO M., CAMPO R., MARTÍNEZ AF., et al. Invaginación del intestino grueso en el adulto a propósito de tres observaciones. Rev Esp Enferm Apar Diag. 1982;61:155-63.
27. CABEZALÍL R. Actinomicosis abdominal: presentación como hernia umbilical estrangulada. Cir Esp. 1998;64:500-2.
Correspondencia:
JORGE MERCHÁN, MD
Correo electrónico: medicosazules@hotmail.com
Huila, Colombia

1 Cirujano general; coordinador, Departamento de Cirugía, E.S.E. Hospital Departamental “San Antonio”, Pitalito, Huila, Colombia
2 Médico interno, Departamento de Cirugía, E.S.E. Hospital Departamental “San Antonio”, Pitalito, Huila, Colombia
