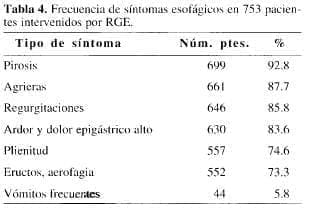
El síntoma pirosis tiene una frecuencia del 92.8% (Tabla 4); otras series oscilan alrededor del 92% (64). Es llamativo el alto porcentaje de eructos por aerofagia, pues estos pacientes son incapaces de iniciar el peristaltismo secundario y requieren degluciones faríngeas para contrarrestar el trastorno motor (39).
El 80% de los pacientes presentaban agravación postural de los síntomas, y 5.9% tenían necesidad absoluta de dormir sentados. Este alto índice de agravación postural se presenta en diferentes series, y en la Urschel en el 88% (10,65). La agravación postural de los síntomas de da el carácter de patológico al RGE, pues no se presenta sino en estos pacientes (66); consecuentemente el potencial de contacto del material regurgitado por el esófago es máximo durante el sueño y, por esto, el RGE nocturno posee el mayor riesgo de causar complicaciones esofágicas (48).
No podemos dejar de mencionar aquí que los síntomas, tales como náuseas, dolor epigástrico y pérdida del apetito, son causados por el reflujo duodenogástrico y se observan en el postoperatorio cuando aquel no se corrigió; también ocurren independientemente o en asociación con otros síntomas del RGE (49).
En la Tabla 5 se observa la distribución de los síntomas esofágicos y extraesofágicos en todos los pacientes de nuestra serie intervenidos por presentar un RGEP.
El síntoma disfagia en nuestra serie se presentó en 112 pacientes que corresponden al 14.9%; y de éstos se comprobó la estenosis radiológica y endoscópicamente en 41 de ellos.
Observemos en la Nomenclatura N° 4, la enorme gama de manifestaciones extraesofágicas de tipo respiratorio del RGE que han sido descritas hasta el presente.
Nomenclatura N° 4. Manifestaciones respiratorias del RGE.
– Tos irritativa
– Ahogo nocturno
– Asma bronquial no alérgica
– Bronquitis crónica (product.- Espást.)
– Bronquitis pulmonar idiopática
– Enfermedad respiratoria recurrente (neumonitis)
– Aspiración masiva (Neumonía. S. de Mendeslon)
– Bronquiectasias
– Episodios de apnea (Neonatos)
– Síndrome de muerte súbita
El factor evidente que conduce a las complicaciones respiratorias, es el material gástrico refluido que sobrepasa el esfínter esofágico superior y es transferido por micro o macroaspiración (66).
En los pacientes con RGE se presenta un trastorno de la motilidad esofágica en el 75% de los pacientes y cuando el jugo gástrico refluido es abundante, alcanza la faringe e induce la aspiración (39, 67, 68).
Definitivamente la tos irritativa tanto nocturna como diurna, por causa del RGE, es un síntoma demasiado frecuente, así como el ahogo nocturno (Tabla 6).


Por tener el esófago y el árbol bronquial un mismo origen embriológico (47), se ha descrito un centro esofágico de la tos mediado por el vago como agente sensitivo al ser estimulado por un reflujo ácido o alcalino (11, 66, 68).
La tos crónica causada por el reflujo se explica porque la pérdida del epitelio respiratorio, secundaria a la transferencia del contenido gástrico, puede tardar 7 días en ser corregido, durante los cuales persiste la tos entre los episodios de aspiración (39).
El RGE puede ser la única causa de tos crónica, y ésta, la única manifestación de un RGE.
En pacientes difíciles de controlar el asma, se debe investigar siempre la presencia de RGE.
En una población de pacientes con asma bronquial intrínseca (no atópica) en la cual se excluyeron los casos de bronquitis y enfisema, se encontró que el 900/, de estos pacientes tenían RGE (69).
Así, en asmáticos que no tienen una etiología conocida y su enfermedad se asocia con síntomas esofágicos del reflujoy/o de laringitis posterior, son pacientes en quienes con la cirugía antirreflujo se obtiene la mejoría de su enfermedad asmática (69-71).
En el 98.5% de los pacientes con laringitis posterior, se ha demostrado la presencia del RGE (72).
La superficie posterior del aritenoides y la comisura posterior, entran en contacto con el material refluido en tránsito a la faringe. El epitelio laríngeo es muy susceptible; normalmente no está adaptado a la exposición del ácido y la pepsina, siendo ésta última la causante del daño laríngeo (73).
Una frecuente y prolongada exposición de la laringe al reflujo gastroesofágico, es causa de úlceras de contacto, granulomas de la cuerda vocal, nódulos y pólipos, estenosis subglótica y cáncer de laringe (74-76). Las manifestaciones laríngeas por laringitis posterior en el ROE. son las siguientes:
Taco laríngeo – Sensacion de sofoco
Aclaramiento o carraspera – Nódulos y pólipos
Disfonía y afonía – Hiperqueratosis Oranuloma de C. v.
Sequedad laríngea – Espasmo glótico
Ardor de garganta – Estenosis subglótica
Sensación de cuerpo extraño – Cáncer de laringe
(globus histericus)
De los pacientes de nuestra serie, 467 presentaban síntomas laríngeos, pero debemos tener en cuenta que las manifestaciones laríngeas las empezamos a tabular a partir del caso N° 150. Esto nos da una idea de la gran frecuencia entre nosotros de la afección laríngea relacionada con el ROE (Tabla 7).
El síntoma laríngeo más frecuente es la carraspera o aclaramiento de garganta y el más dramático, el espasmo glótico. Los pacientes pueden presentar uno, varios o todos los síntomas de la laringitis posterior, y aun es frecuente verlos cómo deambulan por diferentes centros y especialistas, incluido el psiquiatra, hasta llegar al cirujano general para lograr el diagnóstico.
De nuestros 753 pacientes, 260 refirieron dolor retroesterna!. y en muchos de ellos había el antecedente de haber requerido un ECO y una coronariografía, que siempre resultaron normales (Tabla 8).


El dolor torácico es un síntoma muy alarmante para el paciente y para el médico; es fácil de interpretar cuando hay comportamiento sintomático acompañado por hallazgos patognomónicos; sinembargo, el 25% de los pacientes con angina tienen el ECO y la coronariografía normales. Es en estos pacientes en quienes se ha documentado suficientemente que el dolor torácico indistinguible de la angina coronaria es de origen esofágico.
La nomenclatura de las manifestaciones cardíacas en el ROE, es la siguiente:
– Dolor retroesternal, precordial
– Taquicardia paroxística nocturna
– Palpitaciones
– Bradicardia (en infantes)
– Hipotensión
La manometría esofágica ambulatoria de 24 horas se usó primariamente en 1985 para identificar las anormalidades de motilidad esofágica como causa de dolor torácico no cardíaco y efectivamente se comprobó esta relación (77).
El ROE, más que los desórdenes primarios del esófago, es la primera causa de dolor torácico no cardíaco; sinembargo, se debe tener en mente que las enfermedades cardíacas y esofágicas no son excluyentes (47, 78). El ROE es causa frecuente del dolor retroesternal en pacientes con enfermedad coronaria, quienes permanecen sintomáticos a pesar de la terapia antianginosa (79).
El dolor torácico no cardíaco, es secundario a la distensión del esófago y también se ha descrito este dolor debido a la angina microvascular que es precipitada por el ROE (1 1, 47).
Se ha demostrado en los eventos cardíacos relacionados con el ROE, la mediación a través del vago (1 1). En los niños la asociación entre ROE. y bradicardia, es la posible causa del síndrome de muerte súbita infantil (80). Igualmente en adultos se ha encontrado bradicardia durante la perfusión ácida del esófago, lo que apoya la evidencia del enlace entre la estimulación del esófago y el reflejo vagal causante del síncope de deglución.
Por este mismo mecanismo vagal, la estimulación faringoesofágica puede conducir a una profunda y aun letal bradicardia, de la cual se describe un paciente con uno de estos síncopes en la necesidad de un marcapasos y, entre otros, la bradicardia conduce a simples desmayos por disminución del flujo sanguíneo cerebral (81, 82).
Por ser este aspecto del ROE raro e interesante, vale la pena comentar uno de estos casos en el que nos correspondió hacer el diagnóstico de RGE.
Se trataba de un paciente joven, a quien ocurrió varias veces el fenómeno cada vez que salía de fiesta e ingería licor, comía y luego bailaba, caía desmayado con el síncope; la fiesta se malograba porque debían trasladarlo a un centro médico, y en alguna ocasión, requirió hasta masaje cardíaco. Fueron muchos los especialistas que lo examinaron, y los exámenes que le practicaron y ninguno demostró nada; pero con un interrogatorio detallado se sospechó el RGE, y la gamagrafía mostró ascenso del material radioactivo hasta la faringe con un índice de reflujo del 30% que es supremamente abundante. Así que sus desmayos muy posiblemente radicaban en un síndrome de deglución por el RGE.
Síncope
Las manifestaciones orofaríngeas del RGE, pueden clasificarse así:
Halitosis Sequedad de la boca
Glosalgia-glositis Faringitis
Ardor de quemadura Atoramiento
Rumiación Degluciones repetidas
Pérdida de esmalte dental Llenamiento de la boca con líquido claro y salado (Waterbrash)
Sequedad, ulceración de la garganta Dolor lateral del cuello
Amigdalitis en niños Síncope de deglución.
Son manifestaciones sin una repercusión dramática como en las listas anteriores, a excepción de la halitosis, motivo frecuente de consulta por incomodidad social.
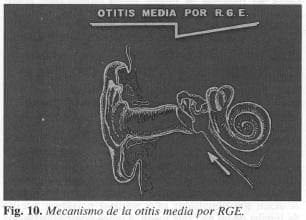
En el último grupo de manifestaciones extraesofágicas del RGE, lo más llamativo corresponde a la otitis media.
El mecanismo ,de la otitis media es el paso a través de la trompa de Eustaquio del contenido que ha refluido a la faringe. Su frecuencia de presentación en los casos de RGE es del 5.8% (83) (Fig. 10).
Por último, en 1983 cuando escribimos el capítulo de RGE para el libro de “Cirugía” de la Universidad de Antioquia, postulamos Qna hipótesis atrevida, que hoy cobra vigencia, después de encontrar en la literatura médica la comprobación de que el RGE es causa directa del carcinoma de la laringe (74-76).
Morrison encontró en el 13.7% de 138 pacientes con RGE durante un seguimiento de 10 años, la aparición del carcinoma laríngeo y ninguno de esos pacientes fumaba ni consumía alcohol. Nuestra hipótesis en ese entonces, decía: “Tan carcinogénica puede ser la inhalación del humo del cigarrillo, como la aspiración bronquial repetida del jugo gástrico” (84), pues la transferencia repetida a los bronquios del conterido que refluye con ácido, pepsina, tripsina y bilis, puede muy bien ser causa del carcinoma broncogénico.
Esta hipótesis la dejamos como inquietud para algún joven investigador.
Diagnostico
La evolución diagnóstica del RGE en el siglo XX, puede sintetizarse así:
1926. Observación endoscópica del RGE. (Robin y Jankelson)
1935. Inicio del diagnóstico endoscópico del RGE. (Winkelstein)
1951. Diaignóstico radiológico con prueba de “sifonaje”. (De Carvalho)
1955. Prueba de “balonaje” cardial. (Monges)
1957. Correlación manométrica entre EEI y RGE. (Atkinson)
1958. Prueba de medición del pH esofágico. (Skinner)
1961. Prueba de perfusión ácida. (Bernstein)
1974. Monitoría continua del pH. (DeMeester)
1976. Gamagrafía esofágica. (Fisher)
1987. Manometría axial computarizada. (Bombeck)
En el presente siglo tuvieron su origen los medios diagnósticos del RGE según esta evolución cronológica (6, 66, 85-91).
Cuando nosotros iniciamos el estudio del RGE en 1972, lo hicimos con la manometría esofágica en el laboratorio de fisiología de la Universidad, con el estudio radiológico por medio de la prueba de “sifonaje” de agua y la de “balonaje” cardial.
En 1975, cuando evaluamos los primeros 20 pacientes, obtuvimos en el preoperatorio un promedio de 1.75 mmHg de presión esfinteriana y en el postoperatorio, 9.78 mmHg, con un valor más frecuente de 10.1 mmHg (89). Para nosotros la manometría significó desde entonces un método complementario de diagnóstico y control postoperatorio.
La manometría esofágica reconoce el estado funcional del esfínter, su presión y ubicación, pero aunque tomemos la medida de presión del esfínter, no siempre podemos obtener una relación que exprese exactamente lo que ocurre entre éste y la presencia o no de RGE.
Por tal motivo, la seguimos utilizando apenas esporádicamente en pacientes escogidos.
Cuando expusimos la fisiopatología, analizamos en el EEI su insuficiencia anatómica por dilatación demostrada con la prueba de “balonaje” cardial. Allí comentamos este método radiológico, el cual empleamos en 39 pacientes como evaluación postoperatoria de la calibración cardial.
Con la calibración cardial se logró el objetivo de disminuir el diámetro del cardias a lo normal o un poco menos.
Con la misma prueba de apreciación anatómica, evaluamos la pexia posterior, en donde de O (cero) a menos 6 cm de falta de esófago abdominal, obtuvimos un promedio de + 1.95 cm con valor más frecuente de 2 cm de esófago o esfínter infradiafragmático.
La prueba de “sifonaje” (Fig. 11) era el medio diagnóstico de actualidad cuando nos iniciamos hace 23 años. Ha sido una prueba diagnóstica controvertida por quienes la utilizan bajo compresión abdominal (66). Sin embargo, otros autores la han aceptado con buen criterio (93, 94).
En nuestra experiencia nunca utilizamos la compresión abdominal. El procedimiento nos fue de gran utilidad y aprendimos a clasificar en él los diferentes grados de ROE (Fig. 12).
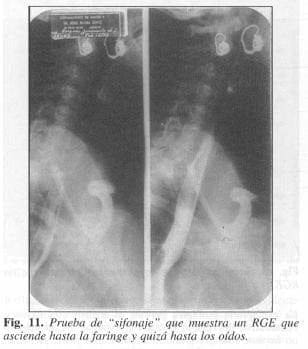
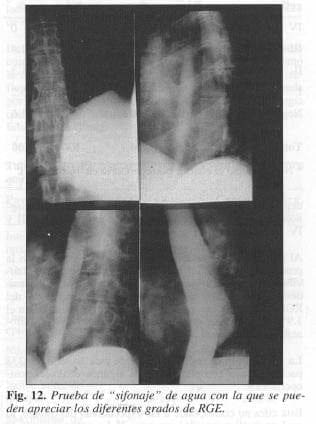
El mayor valor de ella está representado en la correlación entre el cuadro clínico y la positividad del examen.
Los grados III y IV muestran regurgitación abundante del medio de contraste hasta el tercio superior del esófago y más allá, aun con paso a los bronquios en algunos casos. Además, la dilatación del esófago y la permanencia prolongada del medio de contraste refluido.
El grado IV, por lo general, se presenta de manera espontánea.
Durante los 23 años ordenamos 2.399 pruebas de “sifonaje” y de éstas, 553 corresponden a los estudios preoperatorios de los pacientes intervenidos (Tabla 9).
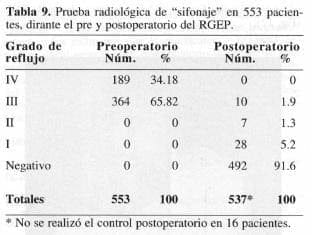
La prueba radiológica de “sifonaje” de agua la utilizamos en todos los pacientes hasta enero de 1988 cuando iniciamos el protocolo con la gamagrafía esofágica computarizada.
Durante este período llevamos a cirugía únicamente a los pacientes con las indicaciones clínicas precisas, con los demás exámenes complementarios y con la prueba diagnóstica de “sifonaje”, exclusivamente en los grados III y IV.
Al 97.10% de los pacientes se les practicó control con la prueba de “sifonaje” 1 mes después de la cirugía y obtuvimos entre negativización del examen y grado 1 considerado reflujo fisiológico, el 96:8% de supresión del RGEP. Tuvimos una persistencia de reflujo grado nI en el 1.9% en los casos que correspondían a prueba de “sifonaje” grado IV en el preoperatorio.
La endoscopia se realizó a través de toda la serie, en 237pacientes en el preoperatorio y en algunos controles postoperatorios.
Esta cifra no corresponde a las expectativas del trabajo, lo cual se explica por dos razones: 10 La resistencia de la mayoría de los pacientes a este procedimiento. 20 Nuestro desencanto para solicitar un estudio cuyos informes carecían de profundidad y uniformidad interpretativa, a tal punto que fue imposible catalogar sus resultados por la disparidad de conceptos en los informes.
Reconocemos la importancia de la endoscopia como medio diagnóstico de la respuesta esofágica al reflujo patológico. La endoscopia no es una prueba principal para hacer el diagnóstico ya que no es posible demostrar el reflujo; sinembargo, esta técnica es más útil para evaluar a los pacientes que pueden tener complicaciones del reflujo (78) y esto sólo se logra en aproximadamente el 70% de los casos (95). En cambio, la biopsia del esófago, cuando la toma se hace por succión, es positiva para anormalidades morfológicas hasta en el 94% de los especímenes y en 113 de los pacientes que tienen la mucosa aparentemente sana (96). En nuestra serie, de los informes endoscópicos que recibimos, las biopsias del esófago “brillaron por su ausencia”, pues todas estaban dirigidas al estómago para determinar “Gastritis” en pacientes cuyos síntomas correspondían al RGE.
La endoscopia es el método definitivo para detectar el esófago de Barrett, que algunas veces se considera como la etapa terminal del RGE, debido a su carácter premaligno (78).
En nuestra serie, la mayoría de los informes endoscópicos traían el diagnóstico de hernia hiatal que nunca correspondió a la realidad quirúrgica. Lo que no supimos fue ¿cuántas de estas apariencias gástricas en el esófago correspondieron a un esófago de Barrett? Lo que nos hemos propuesto en el último año es solicitar la visualización endoscópica retrógrada del cardias como lo vimos al hablar de la fisiopatología, así como a detectar presencia de bilis en el estómago e insistir en la biopsia del segmento distal del esófago.
Gamagrafía Esofágica
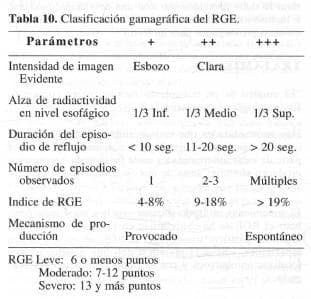
Los criterios gamagráficos utilizados para el diagnóstico del reflujo gastroesofágico, son:
1. Visualización evidente de radioactividad esofágica
2. Alzas significativas en la curva tiempo/actividad esofágica
3. Alza porcentual igualo mayor al 4%
4. Duración del barrido esofágico
Con la adquisición de la gamacámara computarizada iniciamos a finales de 1987 los estudios de la dinámica esofágica con radioisótopos en nuestro Centro de Medicina Nuclear (Fig. 13).
La gamagrafía esofágica permite el análisis cualitativo y cuantitativo del reflujo gástrico al esófago. Es un método no invasor con alto grado de sensibilidad y una precisión para detectar el reflujo en el 90% de los pacientes asintomáticos (97-99). Además, es el método diagnóstico que permite precisar el trastorno motor que hace al RGE patológico.
Teniendo como base los criterios gamagráficos, se elabora un puntaje de 1 a 3, cuya suma nos permite clasificar el grado de reflujo entre leve, moderado o severo (Tabla 10).
La duración aceptada como normal para un episodio de reflujo es de 5 y hasta 10 segundos (100, 101).
Reflujo gastroesofágico moderado, es un episodio evidente hasta el 1/3 superior del esófago pero la depuración es de 15 segundos. Moderado porque el peligro no proviene de lo que asciende sino de aquello que sube y no desciende.
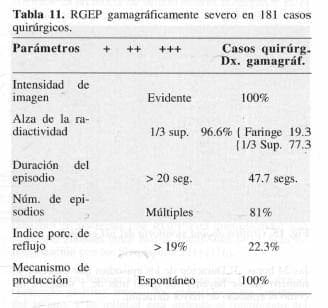
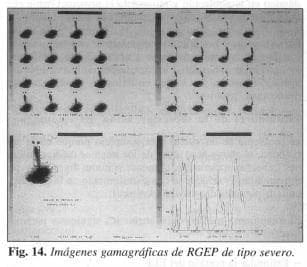
En el RGEP de tipo severo (Fig. 14) los episodios son muy evidentes, con un índice de 29% cuando lo normal es de 4% (102), altura al 1/3 superior pero, sobre todo, el retardo en la depuración hace que el material refluido permanezca en contacto con la mucosa por más de 100 segundos, lo que supone una esofagitis severa por la correlación existente demostrada entre la duración del episodio de reflujo y el grado histológico de la esofagitis (103).
De los 402 pacientes que tenían un RGEP de tipo severo comprobado con la gamagrafía esofágica, en 181 se tomó la decisión quirúrgica (Tabla 11), además de 19 con reflujo moderado. En estos últimos la elección fue motivada por los propios pacientes a causa de una sintomatología que no cedía al tratamiento médico y para mejorar su calidad de vida futura.
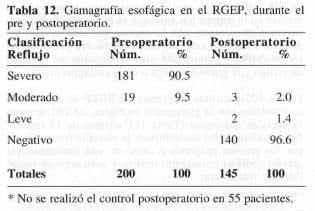
Con gamagrafía esofágica efectuada en 200 pacientes antes de la cirugía antirreflujo (Tabla 12), el 90.5% dio resultado severo y el resto (9.5%), moderado. El control gamagráfico postoperatorio sólo se hizo en 145 pacientes pues el costo del examen no permitió hacerlo en los restantes 55. Los resultados obtenidos fueron: 140 (96.5%) casos negativos, 3 moderados y 2 casos leves.