Para el desarrollo de un plan anestésico es necesario tener en cuenta cual va a ser el abordaje quirúrgico, el cual depende de la ubicación y extensión de la lesión, pudiendo ser a través de una incisión única en la región cervical o con extensión al interior del tórax por esternotomía, o por toracotomía posterolateral derecha cuando las lesiones se encuentran al nivel de la tráquea media o de la carina.
En general, el curso de la anestesia puede ser dividido en tres períodos críticos separados por períodos de relativa calma: a) Inducción e intubación, un período crítico con una vía aérea estrecha y potencialmente inestable. b) Disección o período de relativa calma durante el cual la lesión está siendo definida. c) Vía aérea abierta, período crítico en el cual se construye la anastomosis y la vía aérea es intubada a través del campo. d) Cierre. e) Despertar y extubación, en un período crítico durante el cual una vía aérea reconstruida y potencialmente edematosa es extubada, evaluada e intervenida de ser necesario.
Para la inducción anestésica se debe tener en cuenta el grado de obstrucción de la vía aérea; la literatura describe técnicas inhalatorias, endovenosas o combinadas. El objetivo es mantener la permeabilidad de la misma asegurando una ventilación y oxigenación adecuada. Es así como se hacen válidas, alternativas tales como la inducción en posición sentada o la intubación orotraqueal del paciente despierto bajo sedación, evitando el uso de relajantes musculares hasta no tener una vía asegurada.
En el manejo ventilatorio intraoperatorio se han descrito diversas formas tales como el avance de un tubo a través del campo quirúrgico, llegando a la tráquea distal o al bronquio, opción que causa incomodidad debido al tamaño del tubo ocupando un espacio en el área quirúrgica, lo que la convierte en una posibilidad poco usada. Otra técnica es la utilización de un tubo en la tráquea distal diferente al que se coloca en la región prelesional, el cual se conecta a un circuito estéril previo a la realización de la anastomosis de los dos segmentos. Técnicas que presentan como desventaja la necesidad de períodos intermitentes de apnea durante el procedimiento (5). (Figuras 1 y 2).
 Figura 1. Colocación de tubo en región distal.
Figura 1. Colocación de tubo en región distal. Figura 2. Tubo traqueal dentro del campo quirúrgico.
Figura 2. Tubo traqueal dentro del campo quirúrgico.En la Fundación Santa Fe de Bogotá estamos utilizando para este tipo de cirugías la ventilación Jet que nos ofrece ventajas tanto al anestesiólogo como al cirujano. Después de valorar el sitio y el grado de obstrucción en los casos severos, el abordaje de la vía aérea se hace con anestesia local, en la boca, faringe y durante la laringoscopia según la tolerancia del paciente se realiza anestesia tópica (spray) lidocaína, este procedimiento se debe acompañar de monitoría y administración permanente de oxígeno. El paso de cualquiera de los tubos de ventilación jet a través de la tráquea debe permitir un flujo de salida, esta técnica es de ventilación jet subglótica y debe quedar colocado distal a la obstrucción; a continuación describimos la técnica que es similar a la que se utiliza en microcirugía de laringe (6).
En 1967 el Dr. Sanders (7) introdujo el inyector Jet utilizando los principios de Bernoulli y Ventury, así mismo la Ley de Masas de Newton. El primero evoca el comportamiento de un gas al hacerlo pasar por un tubo que disminuye su diámetro transverso, incrementa la resistencia y aumenta la velocidad del gas para mantener un flujo constante. Ventury adiciona a este principio orificios laterales al tubo, para que el incremento de la velocidad produzca aumento de la presión negativa que tiene efecto de succión sobre el aire que rodea al tubo (8) (Figuras 3 y 4).
 Figura 3. Esquema de Jet.
Figura 3. Esquema de Jet. Figura 4. Mon – jet o cánula de Hunsaker.
Figura 4. Mon – jet o cánula de Hunsaker.Entre más grandes sean los orificios laterales existe mayor entrada de aire desde el exterior. El regulador de Sandler consiste en un extremo adherido a la fuente de oxígeno a alta presión, un regulador, un indicador de presión y una salida de gas (Figura 5).
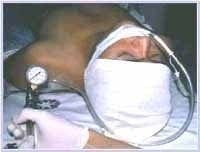 Figura 5. Regulador de Sandler colocado en el paciente.
Figura 5. Regulador de Sandler colocado en el paciente.
El Jet subglótico se puede usar en pacientes adultos y pediátricos y aunque algunos recomiendan el uso de agentes inhalatorios la tendencia actual es al uso de anestesia endovenosa total (TIVA). Si bien hay multitud de tubos en el mercado (Carden, Ben-Jet, Norton, Xomed, Mallinkrodt, etc), en la Fundación Santa Fe usamos del tubo Mon-Jet o Cánula de Hunsaker. Este tubo, en realidad son dos tubos. Uno de 1 mm de diámetro de colocación lateral y longitud 25.5 cm que es utilizado para monitoria de CO2 y presión en la vía aérea y el otro con un orificio central de 3 mm de diámetro y 28.5 cm de longitud diseñado para suministrar los gases frescos (O2-aire). Para evitar los movimientos laterales que pudieran causar lesión a la mucosa traqueal durante el aporte del flujo Jet, este tubo termina en una canasta de 4.5cms de longitud la cual hace que se mantenga siempre central. La longitud total del tubo es 33 cm. Ofrece como ventajas el control de la vía aérea con un mínimo, casi nulo, movimiento de cuerdas y una mínima ocupación del espacio glótico o laríngeo donde trabajará el cirujano (7). El Jet Subglótico estaba asociado a una pobre monitoria del CO2, a baro trauma y a una fuente de ignición para el láser, el Mon-Jet al tener un índice de flamabilidad de cero (Wolf 15) incluso con oxígeno al 100% lo hace muy seguro para el uso del láser (9).
Al revisar la literatura aparecen como contraindicaciones para cirugía de laringe los pacientes con obesidad mórbida pues resulta muy difícil la ventilación y la obstrucción de la vía aérea, haciendo la salvedad cuando se presenta efecto de válvula.
Es una ventaja de esta técnica el rápido control de la vía aérea y desde el punto de vista quirúrgico y de pronóstico evitar la traqueostomía de entrada, con un campo quirúrgico libre que facilita la disección y anastomosis. El alto flujo de salida disminuye la posibilidad del ingreso de partículas, sangre o restos de tejido en el árbol bronquial. Existe como riesgo la broncoaspiración y el barotrauma (10).
Consideraciones post operatorias
El paciente es trasladado a la unidad de cuidado intensivo. Se administra oxígeno humidificado y tibio. Se evalúa el patrón respiratorio en forma continua. La evaluación clínica debe ser suplementada por la toma de gases arteriales. Terapia respiratoria que asegure el drenaje de secreciones pulmonares disminuye la posibilidad de infección.
El desarrollo de estridor u otra evidencia de obstrucción de la vía aérea indica con frecuencia un problema de los segmentos reconstruidos. La nebulización con epinefrina racémica reduce el edema simple de la vía aérea. El uso de esteroides genera controversia. Se han administrado en altas dosis por cortos períodos de tiempo como un tratamiento empírico para la inflamación, pero ellos también pueden interferir con el proceso de cicatrización.
El manejo del dolor incluye el uso juicioso de narcóticos antiinflamatorios recomendando cuando sea posible la utilización de bombas para analgesia controlada por el paciente la cual se ha comprobado disminuye la incidencia de los efectos secundarios de estos medicamentos. El uso de analgesia epidural continua en casos seleccionados también puede ser una buena alternativa.
Conclusión
Los pacientes que requieren reconstrucción traqueal desafían al equipo multidisciplinario que debe manejar este grupo especial, muchos de ellos con lesiones que están poniendo en permanente peligro su vida. La aproximación al manejo de la vía aérea que incluye una adecuada valoración preoperatoria; el compartir la vía aérea durante la intervención (anestesiólogo y cirujano) y el manejo postoperatorio hace que la intervención anestésica sea altamente especializada. De las múltiples técnicas de ventilación que existen, el jet subglótico con tubos de bajo calibre (Mon-Jet) ofrece ventajas para el paciente y el equipo multidisciplinario que podríamos resumir así: se logra control rápido de la vía aérea, por su bajo calibre dismuye el trauma durante la intubación, ofrece la posibilidad de monitoría del estado respiratorio del paciente, ya sea el CO2E o la medición de la presión de la vía aérea, no tiene riesgo de ignición en cirugía durante el uso de láser, permite la ventilación y oxigenación del paciente con mínima interferencia del campo quirúrgico permitiendo las maniobras de disección y anastomosis en cirugía de reconstrucción.
Bibliografía
1. Sutcliffe N, Remingtong S.A, Ramsay TM, Mason C. Severe tracheal stenosis and operative delivery. Anaesthesia 1995: 50 (1)2629.
2. Weber AL. Radiologic evaluation of the trachea Chest Surg Clin North Am 1996: 6(4):637673.
3. Grillo and escarpasse, International Trends in General Thoracic Surgery: “Anesthetic Management for Tracheal Recontuction”, Vol 2, 1987.
4. F. Griffith, J Cooper, J Deslauriers, et al. Thoracic Surgery. Second Edition. 2002.
5. Benumof JL. Anesthesia for Thoracic Surgery, 2nd ed. Philadelphia, WB Saunders,1194.
6. Arango, Rey, Ventilación en Microcirugía de Laringe; en: Celis, E. Lecturas Selectas en Anestesia y Cuidado Crítico. Distribuna 2001; Volumen 2., Cap. III:5566.
7. Hunsaker DH. Anesthesia for microlaryngeal surgery: The case for subglottic jet ventilation. Laryngoscope, 1994; 104(suppl 65): 1-30.
8. Benjamin B, and Gronow D. A new tube for microlaryngeal surgery. Anaesth Intensive Care. 1979;7: 258-263.
9. Rampil Ira J. Anesthestic consideration for laser surgery. Anesth Analg 1992; 74: 424-432.
10. Oliverio R, Ruder C.B, Fermon C, et al. Pneumothorax secondary to ball-valve obstruction during jet ventilation. Anesthesiology. 1979; 51: 255-256.
