El aspecto interno de la laringe está compuesto por una serie de pliegues ordenados de membranas mucosas que cubren tejidos elásticos y músculos. Se encuentran seis pliegues en la región supraglótica (dos pares y dos impares) y dos (pliegues vocales), por debajo del ventrículo laríngeo.
Las membranas cuadrangulares tienen en sus bordes inferiores los pliegues vestibulares (cuerdas vocales falsas). Se extienden de los aritenoides posteriormente, al istmo del cartílago tiroides anteriormente, y lateralmente al sáculo del seno laríngeo de Mortgagni (o ventrículo laríngeo).
Los pliegues ariepiglóticos son el segundo par de pliegues supraglóticos. Contienen los músculos ariepiglóticos que al contraerse elevan los pliegues vestibulares.
El primer pliegue impar es el pliegue tirohioideo que contiene numerosas estructuras que incluyen: cartílago epiglótico, ligamento hioepiglótico, ligamento tiroepiglótico, ligamento tirohioideo anterior y algo de tejido graso. El pliegue impar restante es el pliegue interaritenoideo que contiene los músculos interaritenoideos y yace en la línea media posterior, entre los cartílagos aritenoides.
Por debajo del ventrículo laríngeo se encuentra el par de pliegues vocales. Estos contienen el ligamento vocal elástico, el cual es el margen superior de la membrana cricovocal, que se continúa inferiormente con la membrana cricotraqueal. Contiene un tejido elástico que se extiende de los ligamentos vocales al arco cricoideo, y de la lámina tiroidea interna al cartílago aritenoides, conformando el Cono Elástico.
Todos estos pliegues mucosos se comportan pasivamente durante la respiración normal pero responden activamente durante la inspiración profunda, asistida por la función muscular, la cual abduce los aritenoides y las cuerdas vocales. Por la naturaleza elástica de los ligamentos y membranas se produce un movimiento pasivo a su posición normal.
Para realizar esfuerzos se requiere una presión intratorácica aecuada para funciones como levantar, toser o defecar. Para obtener esto, los pliegues vocales deben estar en aducción mediado por los músculos esfintéricos laríngeos en coordinación con el cierre de los pliegues ventriculares por acción de los músculos ariepiglóticos.
La fonación se obtiene cuando los pliegues vocales se llevan a aducción, se fijan en posición por los aritenoides y se tensionan los ligamentos vocales. Ahora las cuerdas pueden ponerse en vibración, alterada y modificada por la musculatura laríngea, producida por los músculos de la respiración durante la espiración.
Los músculos que actúan en el movimiento de la laringe se dividen en dos grupos. Los músculos extrínsecos, que mueven la laringe como una unidad , y los extrínsecos que modifican sus diferentes partes. Entre los músculos extrínsecos infrahioideos están el omohioideo, esternohioideo y el esternotiroideo y son depresores de la laringe (Figura 2). El músculo tirohioideo, aunque es infrahioideo, aproxima el hueso hioides al cartílago tiroides. Los músculos suprahioideos, que incluyen al estilohioideo, digástrico, genihioideo y el estilofaríngeo elevan la laringe.
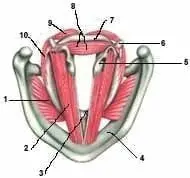
Figura 2. Músculos laríngeos
1. Músculo cricotiroideo, 2. Músculo tiroaritenoideo, 3. Ligamento vocal, 4. Cartílago tiroides, 5. Apófisis vocal del cartílago aritenoides, 6. Apófisis muscular del cartílago aritenoides, 7. Cartílago crioides, 8. Músculo interaritenoideo, 9. Músculo cricoaritenoideo posterior, 10. Músculo cricoaritenoideo lateral.
Los músculos intrínsecos de la laringe son el cricotiroideo, cricoaritenoideos lateral y posterior, los aritenoideos (el transverso y el oblicuo) y los tiroaritenoideos (interno y externo). El músculo cricotiroideo tiene dos porciones, la pars recta, que cierra el ángulo visor y de esta forma tensiona la cuerda vocal ipsilateral, y la pars oblicua, que subluxa la articulación cricotiroidea.
El músculo cricoaritenoideo posterior se inserta de la superficie posterior de la lámina cricoidea y su otro extremo lo hace en la apófisis muscular del cartílago aritenoides. El crocoaritenoideo lateral se origina en el borde superior del arco cricoideo lateral y se inserta en el aspecto anterior de la apófisis muscular del aritenoides. La función muscular de este grupo es más compleja de lo que se creía. Cuando se contrae el músculo cricoaritenoideo posterior produce un giro posterior al aritenoides fijándolo anteroposteriormente. Al contraerse el cricoaritenoideo lateral hay un deslizamiento de la articulación cricoaritenoidea produciéndose la abducción de la cuerda vocal. Esto solo se entiende cuando se ve el pliegue vocal como una estructura pentagonal y no triangular.
El músculo aritenoideo transverso (interaritenoideo) es un músculo impar que se inserta en la superficie posterior de cada cartílago aritenoides. Los músculos aritenoideos oblicuos son un par de bandas delgadas que se cruzan en la línea media de la apófisis muscular aritenoidea a la lámina cuadrangular contralateral y al pliegue ariepiglótico para unirse a los músculos ariepiglóticos. Estos músculos aritenoideos son esfínteres verdaderos asistiendo en la aducción de los pliegues vocales.
Los músculos tiroaritenoideos se originan en la superficie interna del cartílago tiroides en la unión de sus láminas para insertarse en el cartílago aritenoides. También tiene dos porciones una externa y una interna (o músculo vocal). El tiroaritenoideo externo se inserta en el cuerpo del aritenoides, el músculo vocal lo hace en la apófisis vocal y corre paralelo y justo lateral al ligamento vocal.
Aporte sanguíneo, linfáticos e inervación de la laringe
El aporte sanguíneo de la laringe está derivado de ramas de la arteria carótida externa superiormente y de la arteria subclavia inferiormente.
La arteria laríngea superior se origina en la arteria tiroidea superior (rama de la carótida externa) y penetra la membrana tirohioidea en su aspecto posterior acompañada de la vena tiroidea superior y los linfáticos. La arteria laríngea inferior es una rama de la arteria tiroidea inferior del tronco tirocervical que se origina en la arteria subclavia. La arteria laríngea inferior (acompañada con la vena) atraviesa la membrana cricotiroidea en la llamada área de Killion – Jamieson, en la profundidad del borde inferior del músculo constrictor inferior. Aunque predominantemente la arteria laríngea superior irriga la supraglotis y la arteria laríngea inferior irriga la subglotis, hay numerosas anastomosis entre ellas.
En general se acepta que el drenaje linfático de la laringe se puede dividir anatómicamente en supraglótico y subglótico y en derecho e izquierdo, con el área de los pliegues vocales casi libre de linfáticos, aunque en un nivel mucoso los linfáticos están conectados entre sí. El drenaje linfático superior va a los ganglios cervicales profundos en la bifurcación carotídea. Los linfáticos inferiores atraviesan la membrana cricotiroidea para drenar en los ganglios anteriores y laterales de la tráquea superior, que, a su vez, drenan en ganglios cervicales profundos y mediastinales superiores.
La totalidad de la laringe está inervada por el nervio vago. El nervio laríngeo superior se separa del vago a nivel del ganglio nodoso y antes de entrar a la laringe se divide en sus ramas interna y externa. La rama externa inerva el músculo cricotiroideo. El nervio laríngeo interno perfora la membrana tirohioidea para distribuirse en la mucosa de la laringe por encima de las cuerdas vocales, dando inervación sensitiva y secretora.
El nervio laríngeo inferior se origina del nervio laríngeo recurrente y entra a la laringe a través de la membrana cricotiroidea, acompañando a la arteria laríngea inferior. Es predominantemente un nervio motor voluntario que inerva a todos los músculos intrínsecos con excepción del cricotiroideo. Se divide en una rama anterior y una posterior. También lleva inervación sensitiva y secretora de las mucosa por debajo de las cuerdas vocales.
Ambos nervios laríngeos llevan fibras simpáticas y parasimpáticas.
Tráquea
La tráquea empieza en el borde inferior del cartílago cricoides y se extiende hasta la carina (Figura 3). En la vida adulta mide 10 a 11 cm de longitud, pero esta medida varía con la edad, sexo y raza. Personas con estatura baja tienden a tener una tráquea más pequeña. Una medida aproximada del diámetro de la tráquea es la raíz del dedo índice. El diámetro en un plano coronal es aproximadamente de 2 a 2.5 cm.
 Figura 3. Tráquea.
Figura 3. Tráquea.
1. Cartílago cricoides, 2. Carina.
Para los pacientes pediátricos el diámetro aproximado es de 3 mm en el primer año de vida y se incrementa con la edad. La fórmula (edad en años + 16)/4 puede usarse para decidir que tamaño de tubo traqueal debe usarse.
La tráquea no tiene forma cilíndrica, presenta un aplanamiento en su parte dorsal donde está en contacto con el esófago (Figura 4). En su pared anterior la curvatura se mantiene por los anillos cartilaginosos, los cuales, usualmente, son 2.1 anillos por 1 cm de tráquea. Por esto hay aproximadamente 20 a 22 anillos en la tráquea adulta.
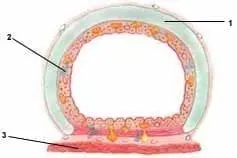 Figura 4. Corte transversal se la tráquea.
Figura 4. Corte transversal se la tráquea.
1. Anillo traqueal, 2. Mucosas, 3. Músculo del esófago
La tráquea no se encuentra paralela al esternón a medida que desciende hacia el tórax. En una proyección lateral el ángulo entre la tráquea y el esternón es de 90 grados y se aumenta con la edad. Esto tiene una implicación importante para la realización de procedimientos como la traqueostomía, ya que se encuentra en una posición más posterior en pacientes de edad.
En el cuello la superficie anterior de la tráquea está cubierta por el istmo del tiroides, las venas tiroideas inferiores, la arteria tiroidea ima, los músculos esternotiroideo y esternohioideo, la fascia cervical y ramas de la vena yugular anterior. Lateralmente la tráquea superior está cubierta por los lóbulos de la glándula tiroidea, los nervios laríngeos recurrentes los cuales corren en la hendidura tráqueo- esofágica y son típicamente muy difíciles de hallar al realizar procedimientos de resección y reconstrucción traqueal. Por esta razón, para evitar lesionarlos, la disección se debe mantener contra la pared de la tráquea. A medida que la tráquea desciende hacia la cavidad torácica superior se encuentran estructuras vitales como la arteria innominada, a nivel de la apertura torácica, la cual se ubica inmediatamente a la derecha de la tráquea, y anteriormente la vena innominada izquierda.
En una posición anatómica normal, aproximadamente la mitad de la tráquea se encuentra dentro de la cavidad torácica y la otra mitad por encima de la apertura torácica. Esto se modifica de forma importante con la posición de extensión o flexión del cuello.
Aporte vascular: El conocimiento del aporte sanguíneo arterial de la tráquea es importante antes de intentar cualquier procedimiento quirúrgico a este nivel. La principal fuente del aporte sanguíneo de la tráquea cervical es la Arteria Tiroidea Inferior y presenta una anastomosis longitudinal lateral. Esta arteria corre por detrás de la arteria Carótida común y envía tres ramas a la tráquea superior. Las ramas abordan la tráquea lateralmente y luego se anastomosan para formar un vaso longitudinal que a su vez envía ramas segmentarias para la irrigación de la tráquea. La primera rama traqueal irriga la porción inferior de la tráquea cervical, y la tercera rama se origina donde la arteria tiroidea inferior entra a la glándula tiroidea e irriga la tráquea cervical superior.
La tráquea torácica recibe su irrigación de una combinación de vasos como las arterias innominada, subclavia, mamaria interna, intercostales y bronquiales. Aunque hay muchos vasos que dan el aporte sanguíneo a la tráquea, todos entran a ésta por las paredes laterales y dan ramas para el esófago.
La pared posterior de la tráquea es irrigada por pequeños vasos originados del sistema arterial esofágico. Esta es la razón por la cual al realizar una resección y reconstrucción traqueal se debe realizar en su porción anterior y posterior, permitiendo la movilización de esta sin causar isquemia traqueal; la disección extensa de la tráquea puede comprometer el aporte arterial llevando a una falla de la anastomosis.
Bibliografía
1. Allen, MS. Surgical Anatomy of the Traquea. Chest Surgery Clinic of NorteAmérica. 6(4); 627-634. 1996.
2. Fried, MP. Meller SM. Adult Laryngeal Anatomy. The Larynx. Mosby. 1996.
3. Kirchner, J.A. Fisiología de la laringe. Otorrinolaringología. Paparella – Shumrick. Panamericana. 2ª edición. 1982.
