Resumen
Objetivo: Estudiar los efectos de la COVID-19 en la salud sexual y reproductiva (SSR) de las mujeres, jóvenes, adolescentes y niñas en Colombia.
Materiales y métodos: Estudio descriptivo retrospectivo en el que se estimaron: la razón de mortalidad materna (RMM), incidencia de sífilis congénita y acceso a métodos anticonceptivos para los años 2019 y 2020, contemplando distintas desagregaciones según información disponible (grupos de edad, etnia, estatus migratorio y departamento de residencia).
Resultados: Los tres indicadores analizados sufrieron un empeoramiento entre 2019 y 2020 y además se observó un incremento desproporcionado entre distintos grupos de mujeres. El rezago fue mayor en menores de 14 años, indígenas, y afrodescendientes.
Conclusiones: La pandemia desatada por COVID-19 supuso un agravamiento de las desigualdades de género, expresadas en las brechas de indicadores críticos de la salud reproductiva de mujeres, adolescentes y niñas en Colombia para el año 2020. En este sentido, es importante enfocar los esfuerzos de la política pública y el presupuesto en los grupos que muestran las mayores afectaciones.
Palabras clave: Salud sexual; Salud reproductiva; Infecciones por coronavirus; Pandemias; Mortalidad materna; Sífilis congénita; Anticoncepción.
Pandemic and Sexual and Reproductive Health. A disproportionate impact on colombian girls, adolescents and women
Abstract
Aim: To study the effects of COVID-19 on the sexual and reproductive health (SRH) of women, youth, adolescents, and girls in Colombia.
Materials and methods: Retrospective descriptive study, we estimated the maternal mortality ratio (MMR), the incidence of congenital syphilis and access to contraceptive methods for the years 2019 and 2020. Disaggregated data was used to the target specific groups according to available information (age, ethnicity, status migratory and department of residency).
Results: The three indicators analyzed worsened between 2019 and 2020 and a disproportionate increase was also observed among different groups of women. The lag was greater in children under 14 years of age, indigenous people, and Afro-descendants.
Conclusions: The pandemic unleashed by COVID-19 led to a worsening of gender inequalities expressed in the gaps in critical indicators of reproductive health of women, adolescents, and girls in Colombia for the year 2020. In this sense, it is important to focus the efforts of public policy and the budget on the groups that show the worst effects.
Key words: Sexual Health; Reproductive Health; Coronavirus Infections; Pandemics; Maternal Mortality; Congenital Syphilis; Contraception.
Introducción – Pandemia y Salud Sexual y Reproductiva
La pandemia por COVID-19, declarada en marzo del 2020, dio inicio a una crisis sanitaria y socioeconómica a nivel global (1,2).
A la fecha se han confirmado alrededor de 442.1 millones de casos, 6 millones fallecidos por COVID-19 (3), y otros millones han tenido algún síntoma relacionado con el denominado síndrome de Covid prolongado (4) del cual se conoce aún muy poco (5,6).
Por otro lado, la atención de otros eventos en salud ha sufrido un rezago debido a la excesiva e inesperada demanda derivada de la atención a los cuadros específicos del virus, lo que impactó la capacidad de respuesta del sistema de salud, que con el objetivo de responder a las demandas de la pandemia se centró en su respuesta (7,8).
En este sentido, desde el inicio de la pandemia surgió la alerta frente a una posible afectación desproporcionada de la salud sexual y reproductiva (SSR) de la mujeres, adolescentes y niñas como consecuencia de la crisis mundial generada por el COVID-19 (9,10).
Esto se explica debido a que, por un lado, en la mayoría de los países de la región, la pandemia llegó en medio de dificultades como la alta segmentación de los servicios de salud, la centralización urbana de los recursos humanos y tecnológicos en salud y sistemas de atención primaria y de vigilancia epidemiológica débiles (11).
Adicionalmente, existían marcadas brechas en distintos indicadores de SSR y la pandemia agravó las desigualdades ya existentes (9) entre distintos grupos de mujeres, debidas a las diferencias en el nivel educativo, el nivel socioeconómico, o la zona de procedencia, entre otras.
Estas condiciones determinan -no solo una dificultad mayor para hacer frente a la pandemia- sino a sus efectos colaterales en especial en torno a la salud de las mujeres y las niñas (12).
Finalmente, cabe recordar que otras crisis como el SARS en 2002-2003, el MERS en 2012, el Ébola y el Zika en 2016, han evidenciado incrementos en la mortalidad materna, los desenlaces perinatales adversos, los embarazos no deseados, la violencia sexual y en demoras en la atención en general (13-15).
Desde marzo de 2020 se anticipaba el alto riesgo de desabastecimiento de insumos necesarios para la SSR como anticonceptivos, antirretrovirales o medicamentos para el aborto por la disrupción de los mercados causada por los cierres (16).
Además, una disminución de la fuerza laboral en salud debido al mayor riesgo de contagio y la necesidad de relevar a aquellos de alto riesgo. Así mismo, la demanda también se vería afectada por las dificultades económicas, de transporte y la sobrecarga de las mujeres con las labores de cuidado (17,18).
El objetivo de este trabajo es describir los efectos del COVID-19 en la salud sexual y reproductiva (SSR) de las mujeres, jóvenes, adolescentes y niñas en Colombia, incluyendo el acceso a servicios en SSR, como consecuencia de la crisis desatada por la pandemia, las medidas para contenerla o mitigarla y también los efectos de las crisis económica y social generadas.
Este artículo se basa en los resultados de la investigación conducida por la autora principal, para el Fondo de Población de las Naciones Unidad (UNFPACOLOMBIA) con el titulo de “La salud reproductiva en tiempos de Covid: un estudio sobre sus efectos en Colombia”, de la cual hemos tomado una arista del trabajo.
Materiales y métodos – Pandemia y Salud Sexual y Reproductiva
Estudio descriptivo y retrospectivo de tres indicadores de SSR: mortalidad materna, sífilis congénita y acceso a métodos anticonceptivos (MAC) en Colombia.
Se utilizaron los reportes de estadísticas vitales del Departamento Administrativo Nacional de Estadísticas (DANE) y del Sistema de Vigilancia en Salud Pública (Sivigila) del Instituto Nacional de Salud y de la Bodega de datos de SISPRO (SGD) – CUBO RIPS del Ministerio de Salud y Protección Social para los años 2019 y 2020.
Definición y fuentes de información
La razón de mortalidad materna se calculó utilizando el número de muertes maternas anuales por cada 100.000 nacidos vivos.
La definición de muerte materna adoptada en este estudio fue: la muerte de una mujer mientras está embarazada o dentro de los 42 días siguientes a la terminación del embarazo, independientemente de la duración y el sitio del embarazo, debida a cualquier causa relacionada con o agravada por el embarazo mismo o su atención, pero no por causas accidentales o incidentales (OPS, 2015) (19).
Se utilizaron datos provenientes de las estadísticas vitales (EEVV) (DANE) de defunciones (CIE-10, O00-O94) y nacimientos. Los casos de población migrante correspondieron a los registrados en Sivigila.
La incidencia de sífilis congénita se estimó como el cociente entre el número de casos nuevos de sífilis congénita y el número de nacidos vivos por 1.000 (20). La fuente de información del los casos fue de los registros de Sivigila (CIE-10, A500-A509), los nacidos vivos de las EEVV (DANE).
El acceso a MAC se estimó a partir de la agregación de mujeres que consultaron para obtener un valor de total de mujeres atendidas por asesoramiento y acceso a MAC. Se utilizó la información reportada en el CUBO RIPS-SISPRO (CIE-10, Z300-Z309) para mujeres entre 10 y 49 años, de nacionalidad colombiana.
Los códigos agregados correspondieron a: asesoramiento para MAC, inserción de dispositivo anticonceptivo intrauterino, esterilización, supervisión del uso de medicamentos anticonceptivos, supervisión del uso de dispositivo anticonceptivo (intrauterino), otras atenciones no especificadas para la anticoncepción, y asistencia para la anticoncepción no especificada.
Análisis
Inicialmente se calcularon los indicadores a nivel nacional para cada año, por semana epidemiológica y mes.
Posteriormente, se estimaron desagregados anuales a partir de la información disponible: por grupos de edad (quinquenios), etnia (indígena; negro, afrodescendiente, raizal y palenquero -NARP; Otro) y departamento. En el caso de la mortalidad materna se obtuvo el número de mujeres migrantes.
Se calcularon los porcentajes de variación entre 2019 y 2020.
Para identificar la afectación de los indicadores por grupo étnico se utilizó la razón de tasas (RT), una medida de desigualdad relativa que compara el resultado del evento entre todos los grupos desagregados, teniendo como referencia el grupo menos vulnerable, en este caso se utilizó la categoría denominada Otro.
Los análisis se realizaron en STATA versión 14 y Microsoft Excel.
Resultados – Pandemia y Salud Sexual y Reproductiva
Los tres indicadores analizados sufrieron un empeoramiento entre 2019 y 2020, y además se observó un agravamiento de las desigualdades entre distintos grupos de mujeres. A continuación se describen los hallazgos principales (tabla 1).
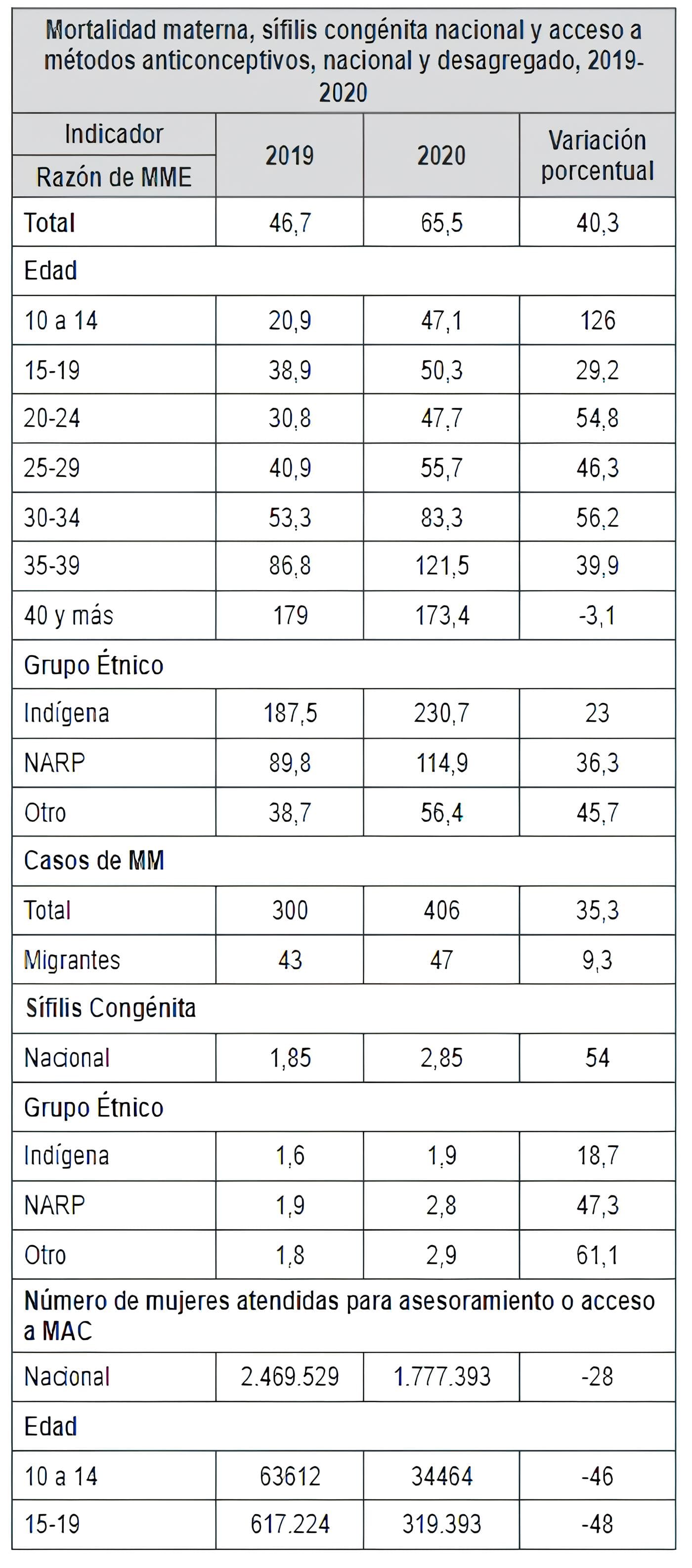
Tabla 1. Mortalidad materna, sífilis congénita nacional y acceso a métodos anticonceptivos,
nacional y desagregado por edad y/o etnia, 2019-2020
Mortalidad materna
En 2019 ocurrieron 300 casos de mortalidad materna y 406 casos en 2020, lo que corresponde a un incremento de 35,3 %. En cuanto a la RMM 2020 el número por cada 100.000 nacidos vivos, pasó de 46,7 a 65,5 (incremento de 40,3 %).
Por grupos de edad, el aumento más importante se dio en el grupo de 10 a 14 años, que pasó de una RMM de 20,9 en 2019 a una RMM de 47,1 en 2020, lo que significa un crecimiento de 126,02 % entre 2019 y 2020.
Por grupo étnico, para la población indígena entre 2019 y 2020 se registraron 102 defunciones maternas, de manera que la RMM pasó de 187,54 a 230,68 muertes por cada 100.000 nacidos vivos, lo que implica un crecimiento de 23 %.
Cuando se analiza la diferencia relativa (RT) entre las razones de la población indígena y otro, se encuentra que para 2019 las muertes en la población indígena eran 4,84 veces las de la población perteneciente a otro, para 2020 la diferencia fue de 4,09 veces.
En la población NARP la RMM pasó de 89,8 a 114,91 muertes por cada 100.000 nacidos vivos, lo que implica un crecimiento de 36,4 %.
Cuando se analiza la brecha relativa entre las razones de la población NARP y la categoría otro en 2020, se encuentra que las muertes en la población NARP eran 2,04 veces las de la población correspondiente a otro.
La población indígena ha sido la más afectada por mortalidad materna, teniendo el doble de casos por cada 100.000 nacidos vivos que la población afrodescendiente y más de 4 veces que la población con otro grupo étnico.
Los tres departamentos con mayor porcentaje de incremento de la RMM entre 2019 y 2020 fueron Caldas con un crecimiento de 413,6 %, Arauca con un crecimiento de 345,3 % y Guainía con un crecimiento de 225,4 %. En cuanto a población migrante, en 2019, se reportaron 43 casos de muerte materna, y en el 2020 un total de 47, lo que corresponde a un incremento de 9,3 % en el número de casos.
Sífilis Congénita
En 2019 ocurrieron 1.187 casos de sífilis y 1.767 en el 2020, lo que corresponde a un incremento en el número de casos de 48,8 %. En cuanto a la incidencia, hubo un incremento de 1,85 casos de sífilis congénita por cada 1.000 nacidos vivos a 2,85, representando un incremento de 54 % en la incidencia entre 2019 y 2020.
Para la población indígena, entre 2019 y 2020 se registraron 86 casos de sífilis congénita, de manera que la razón de incidencia pasó de 1,60 a 1,92 casos de sífilis congénita por cada 1000 nacidos vivos, lo que implica un crecimiento de 20 %. Para la población NARP entre 2019 y 2020 se registraron 110 casos de sífilis congénita, de manera que la razón de incidencia pasó de 1,9 a 2,8 casos de sífilis congénita por cada 1.000 nacidos vivos, lo que implica un crecimiento de 47,3 %.
Los tres departamentos con mayor porcentaje de incremento de incidencia de sífilis congénita entre 2019 y 2020 fueron: Vichada con un crecimiento de 5,77 %, Casanare con un crecimiento de 2,87 % y Caquetá con un crecimiento de 2,17 %. Los casos de sífilis congénita sufrieron una disminución muy baja entre 2019 y 2020 (1,6%), pasando de 449 a 442 casos.
Anticoncepción
En el año 2019 un total de 2.469.529 mujeres recibieron atenciones de asesoramiento y acceso a métodos de anticoncepción y en el 2020 un total de 1.777.393, lo que corresponde a una reducción del 28,0 %.
Al analizar el porcentaje de niñas y mujeres atendidas para asesoramiento y acceso a métodos anticonceptivos, todos los grupos de edad muestran una reducción, siendo el grupo de 10 a 14 años el que presenta una mayor disminución (45,8 %), seguido del grupo de 15 a 19 años (48 %).
Al desagregar el tipo de consulta y grupos de edad, todas presentaron una reducción entre 2019 y 2020. Todos los departamentos tuvieron una reducción en el número de mujeres atendidas, siendo algunos de los más críticos: San Andrés y Providencia, Antioquía, Bolívar, Vaupés, Vichada y Guainía.
Discusión – Pandemia y Salud Sexual y Reproductiva
Los hallazgos del presente estudio reiteran que la afectación durante la presencia de COVID (comparación entre datos 2019 y 2020), supuso retrocesos en algunos de los más importantes indicadores de la salud reproductiva en Colombia para el año 2020: la RMM, la incidencia de la sífilis congénita y el acceso a asesoría y servicios en materia de anticoncepción (21-23), y estos retrocesos además tienen el potencial de afectar otros indicadores como la fecundidad no deseada, mostrando efectos en cascada y en el tiempo .
Los resultados de este estudio también muestran un empeoramiento más marcado en ciertos grupos de mujeres que ya vivían en condiciones de desigualdad estructural o que concentraban las brechas más grandes en materia de salud reproductiva, como es el caso de las indígenas, afrodescendientes, menores de 14 años o migrantes (9).
Fenómeno descrito en el marco de la Pandemia por COVID-19 y en otros contextos de crisis sanitarias como Ébola o Zika (24) (13).
Estos hallazgos no necesariamente implican que las personas pobres estén recibiendo una atención de menor calidad (puede haber factores confusores como un menor nivel de salud de base o menor nivel educativo/cultural como origen de una toma inadecuada de decisiones en cuanto a cuando consultar), sin embargo, esto no descarta a la brecha socioeconómica como un factor de empeoramiento de la SSR, ya que lo determina a través de mecanismos de largo plazo (menor salud, menor educación) y de corto plazo (menor calidad-oportunidad en la atención de COVID).
Es fundamental comprender que por tratarse de indicadores que son intrínsecos a la experiencia reproductiva de la vida de las mujeres, se trata de una situación que agrava y a la vez se asienta en desigualdades de género.
Estos retrocesos a su vez reflejan los efectos de las medidas tomadas para mitigar la COVID-19 o los derivados de la situación socioeconómica sobre el acceso, la disponibilidad y la calidad de los servicios:
Incluyendo las restricciones para la atención por falta de personal de salud, más allá de la atención a los enfermos de COVID, cuyo número ha sido desproporcionado al igual que las muertes que esta pandemia ha ocasionado.
Michel y Ariza (25), argumentan que el impacto indirecto de la pandemia puede ser incluso mayor. En todos los países disminuyó de manera importante la atención institucional del parto, la entrega de métodos anticonceptivos reversibles de larga duración (LARC), la atención de la IVE (65 % Bolivia, -21 % Chile, -19 % Colombia, – 68% Ecuador, -86 % Perú) y el aumento compensatorio entre 300 y 400 % de las llamadas para asesoría en aborto seguro en las líneas de apoyo, con respecto al periodo previo a la pandemia.
En cuanto a mortalidad materna, Riley y colaboradores (26), estimaron los cambios en la mortalidad materna e infantil y como conclusión, se prevén entre 1.210 y 9.981 muertes maternas en exceso durante la pandemia, teniendo en cuenta un escenario optimista (solo 5% de reducción de la atención) hasta uno pesimista (25% de reducción de la atención).
Por otro lado, Villar y colaboradores (27) encontraron que las gestantes con COVID tienen un riesgo mayor de pre-eclampsia, infecciones, ingreso a Unidad de Cuidados Intensivos (UCI), mayor estancia en UCI y 22 veces más riesgo de morir, mayor riesgo de parto prétermino y bajo peso al nacer.
Este riesgo aumenta incluso en gestantes con COVID asintomáticas. Las muertes -en el estudio- estuvieron concentradas en los países menos desarrollados, lo que evidencia que hay factores socioeconómicos asociados con el aumento del riesgo.
En el caso de la sífilis congénita, varios países han reportado un incremento (28-29).
Este puede estar relacionado con el limitado acceso a la atención prenatal, principalmente en países de bajos y medianos ingresos y además, cuestionan la calidad de los servicios y señalan de nuevo las desigualdades de género que se han profundizado como resultado de la pandemia.
Por ejemplo, en algunos países de África Subsahariana se han informado disminuciones en la utilización de la atención prenatal de hasta un 25 %.
Por otro lado, se han registrado disrupciones en la cadena de suministro de penicilina benzatínica, único antibiótico eficaz en el tratamiento de la sífilis materna y congénita (30).
En relación con los métodos anticonceptivos, si bien Colombia se encuentra a la cabeza de los países con mayor tasa de uso de métodos modernos (81 %) se estima que ésta podría caer 50 %.
Por su parte, Tobar (UNFPA) (16) realizó estimaciones de la magnitud de la caída del uso de MAC como resultado de la pandemia y las consecuencias de esta caída sobre la SSR, entre 1,4 y 3,9 millones de años de pareja protegida que afectaría entre 9 y 20 millones de mujeres.
Este indicador significa un aumento enorme en la necesidad insatisfecha de anticoncepción a niveles de hace 20 a 30 años.
Este estudio no busca relaciones de causalidad, consciente de las limitaciones que supuso durante la pandemia la recolección de información no sólo del COVID (especialmente en los primeros meses del 2020) sino de los eventos analizados.
Así mismo, por el tipo de estudio propuesto, escapa a sus posibilidades establecer el impacto directo de COVID-19 como patología sobre los eventos de SSR analizados.
Lo que sí busca es mostrar los efectos en cascada que se produjeron sobre la SSR de las mujeres, adolescentes y niñas en Colombia, con el agravamiento de las brechas en ciertos grupos, y la forma en que la afectación de un indicador genera impactos en otros.
Además, brinda elementos útiles para la toma de decisiones más apropiadas e incluso para enfocar los esfuerzos de la política pública y el presupuesto en los grupos que muestran las mayores afectaciones y en aquellos en los que las consecuencias de un empeoramiento en un indicador, puede conducir a otros efectos devastadores sobre la SSR.
Conclusiones – Pandemia y Salud Sexual y Reproductiva
La pandemia desatada por COVID-19 supuso un agravamiento de las desigualdades de género, expresadas en las brechas de indicadores críticos de la salud reproductiva de mujeres, adolescentes y niñas en Colombia para el año 2020, como la RMM y la incidencia de la sífilis congénita.
El rezago fue mayor en mujeres menores de 14 años, indígenas, afrodescendientes y migrantes.
Financiación
Este artículo se basa en el trabajo de investigación realizado para el UNFPA-Colombia “La Salud Reproductiva en tiempos de COVID: un estudio sobre sus efectos en Colombia”. Investigadora principal: Ana Cristina González Vélez.
Agradecimientos
UNFPA-Colombia.
Referencias – Pandemia y Salud Sexual y Reproductiva
1.Barlow P, van Schalkwyk MC, McKee M, Labonté R, Stuckler D. COVID-19 and the collapse of global trade: building an effective public health response. Lancet Planet Health. 2021;5(2):e102-7.
2. ECLAC-PAHO. The prolongation of the health crisis and its impact on health, the economy and social development [Internet]. ECLAC-PAHO; [consultado 1 octubre 2021]. Disponible en:
https://repositorio.cepal.org/bitstream/handle/11362/47302/1/S2100593_en.pdf
3. Center for Systems Science and Engineering (CSSE) at Johns Hopkins University (JHU). COVID-19 Map – Johns Hopkins Coronavirus Resource Center [Internet]. [consultado 4 marzo 2022]. Disponible en:
https://coronavirus.jhu.edu/map.html
4. Taquet M, Dercon Q, Luciano S, Geddes JR, Husain M, Harrison PJ. Incidence, co-occurrence, and evolution of long-COVID features: A 6-month retrospective cohort study of 273,618 survivors of COVID-19. PLOS Med.2021;18(9):e1003773.
5. Marx V. Scientists set out to connect the dots on long COVID. Nat Methods. 2021;18(5):449-53.
6. Lopez-Leon S, Wegman-Ostrosky T, Perelman C, Sepulveda R, Rebolledo PA, Cuapio A, et al. More than 50 long-term effects of COVID-19: a systematic review and meta-analysis. Sci Rep.2021;11(1):16144. 7. Bhaskaran K, Bacon S, Evans SJ, Bates CJ, Rentsch CT, MacKenna B, et al. Factors associated with deaths due to COVID-19 versus other causes: population-based cohort analysis of UK primary care data and linked national death registrations within the OpenSAFELY platform. Lancet Reg Health – Eur. 2021;6:100109
8. Islam N, Jdanov DA, Shkolnikov VM, Khunti K, Kawachi I, White M, et al. Effects of covid-19 pandemic on life expectancy and premature mortality in 2020: time series analysis in 37 countries. BMJ. 2021;375:e066768.
Bibliografías – Pandemia y Salud Sexual y Reproductiva
9. CEPAL. Los riesgos de la pandemia de COVID-19 para el ejercicio de los derechos sexuales y reproductivos de las mujeres. Santiago de Chile: CEPAL; 2020.
10. González -Vélez, AC. Las vulneraciones a los derechos sexuales y reproductivos en tiempos de pandemia. Una mirada a las alertas generadas por el Sistema de Altertas Regional. Los efectos de una triple cascada. [Internet]. Articulación Feminista Marcosur, Apoyo UNFPA/LACRO. 2020 [consultado7 marzo 2022]. Disponible en: http://sistemadealertasregional.org/uploads/Informe_SAR20_(3).pdf
11. ECLAC (Economic Commission for Latin America and the Caribbean). The COVID-19 pandemic is exacerbating the care crisis in Latin America and the Caribbean [Internet]. Santiago de Chile: ECLAC (Economic Commission for Latin America and the Caribbean) 2020 [consultado 7 marzo 2022]. Disponible en: https://repositorio.cepal.org/bitstream/handle/11362/45352/4/S2000260_en.pdf
12. La matriz de la matriz de la desigualdad social en América Latina. Santiago de Chile: Comisión Económica para América Latina y el Caribe (CEPAL).; 2016 .
13. Working Group on discrimination against women and girls. Report on Women’s and girls’ sexual and reproductive health rights in crisis. Ginebra, Suiza; 2021.
14. Azmat SK, Ali M, Siddiqui FJ, Tirmizi SFA, Kiarie J. Scoping Review on the Impact of Outbreaks on Sexual and Reproductive Health Services: Proposed Frameworks for Pre-, Intra-, and Postoutbreak Situations. BioMed Res Int. 2021;2021:9989478.
15. Valencia Aguirre S, González Vélez AC, Gil Urbano L, Houghton Martinez, MP, Zuluaga J. Documento de posición: Impacto de la pandemia causada por el COVID-19 y otras crisis humanitarias sobre la disponibilidad de los servicios de aborto. Bogotá, Colombia: Grupo Médico por el Derecho a Decidir, Colombia.
16. UNFPA. El impacto de covid-19 en el acceso a los anticonceptivos en América Latina y el Caribe [Internet]. 2020 [consultado 4 marzo 2022]. Disponible en:
https://lac.unfpa.org/sites/default/files/pub-pdf/informe_tecnico._impacto_del_covid_19_en_el_acceso_a_los_anticonceptivos_en_alc_1.pdf
Lecturas Recomendadas – Pandemia y Salud Sexual y Reproductiva
17. CEPAL. La autonomía económica de las mujeres en la recuperación sostenible y con igualdad. Santiago de Chile; 2021.
18. Dang H-AH, Viet Nguyen C. Gender inequality during the COVID-19 pandemic: Income, expenditure, savings, and job loss. World Dev.2021;140:105296.
19. Organización Panamericana de la Salud (OPS). Clasificación estadística internacional de enfermedades y problemas relacionados con la salud [Internet]. Ais.paho.org. 2015 [consultado 4 marzo 2022]. Disponible en: http://ais.paho.org/classifications/chapters/pdf/volume2.pdf
20. República de Colombia. Ministerio de la Protección Social. Guía de práctica clínica basada en la evidencia para la atención integral de la sífilis gestacional y congénita. Bogotá, Colombia; 2014.
21. Ilesanmi O, Otolorin D, Afolabi A, Adebayo A. The effect of COVID-19 on the sexual and reproductive health of women. Public Health Pract Oxf Engl. 2021;2:100066.
22. Kotlar B, Gerson E, Petrillo S, Langer A, Tiemeier H. The impact of the COVID-19 pandemic on maternal and perinatal health: a scoping review. Reprod Health. 2021;18(1):10.
23. iMMAP/DFS. The effects of COVID-19 on Sexual and Reproductive Health: A Case Study of Six Countries COVID-19 Situational Analysis Project. 2021.
24. Chattu VK, Yaya S. Emerging infectious diseases and outbreaks: implications for women’s reproductive health and rights in resource-poor settings. Reprod Health.2020;17(1):43.
Referencias Bibliográficas – Pandemia y Salud Sexual y Reproductiva
25. Agustina Ramón Michel, Mirelis Morales, Sonia Ariza. Aumenta la mortalidad materna: el impacto silencioso de la Covid-19 en América Latina [Internet]. [consultado 7 marzo 2022]. Disponible en:
https://saludreproductivavital.info/aumenta-la-mortalidad-materna-el-impacto-silencioso-de-la-covid-19-en-america-latina/
26. Riley T, Sully E, Ahmed Z, Biddlecom A. Estimates of the Potential Impact of the COVID-19 Pandemic on Sexual and Reproductive Health In Low- and Middle-Income Countries. Int Perspect Sex Reprod Health. 2020;46:73- 6.
27. Villar J, Ariff S, Gunier RB, Thiruvengadam R, Rauch S, Kholin A, et al. Maternal and Neonatal Morbidity and Mortality Among Pregnant Women With and Without COVID-19 Infection: The INTERCOVID Multinational Cohort Study. JAMA Pediatr. 2021;175(8):817-26.
28. Kumar, Piyush and Kumar, Piyush, What is the Impact of COVID-19 Pandemic Era on Pregnant Women SeroPositivity for Syphilis Among Women Attending Antenatal Care in India and Number of Babies Diagnosed with Congenital Syphilis?2022
29. Bowen VB, McDonald R, Grey JA, Kimball A, Torrone EA. High Congenital Syphilis Case Counts among U.S. Infants Born in 2020. N Engl J Med. 2021;385(12):1144-5.
30. Damian Walker, Godfrey Walker. Still Neglected and Still Not Gone: The Implications of COVID-19 for the WHO Policy of Elimination of Congenital Syphilis. Center for Global Development. 2021.
Autores – Pandemia y Salud Sexual y Reproductiva
1 Ana Cristina González Vélez, MD, Master en investigación social en salud, PhD en Bioética, ética aplicada y salud colectiva. Consultora del Fondo de Población de Naciones Unidas. Profesora de derecho a la salud, Universidad de los Andes.
2 Salomé Valencia Aguirre, MD, MPH, PhD Medicina e Investigación Traslacional.
Recibido: 7 de marzo de 2022
Aceptado: 22 de marzo de 2022
Correspondencia:
Ana Cristina González Vélez
acgonzalezvelez@gmail.com