Características de la Población y Fragilidad
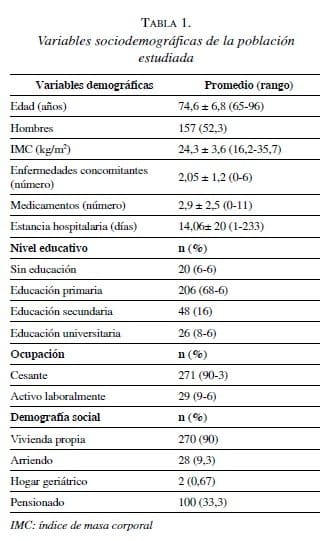
Trescientos pacientes cumplieron los criterios de inclusión, con edad promedio de 74,6±6,8 años (rango, 65 a 96 años). Se analizaron 157 hombres (74,6 %). El 68 % (206) había recibido educación primaria, el 33,3 % (100) tenía una pensión otorgada por el SGSSS de Colombia, el 90 % (270) poseía vivienda propia y el 93 % (279) iba al hospital acompañado por un acudiente, como el cónyuge o hijo. En promedio, cada paciente presentó 2±1,2 enfermedades concomitantes y una ingestión crónica de 2,9±2,5 (rango de 0 a 6) medicamentos (rango de 1 a 11). Otras características de la población se presentan en la tabla 1, así como la distribución de los procedimientos quirúrgicos practicados, en la tabla 2.
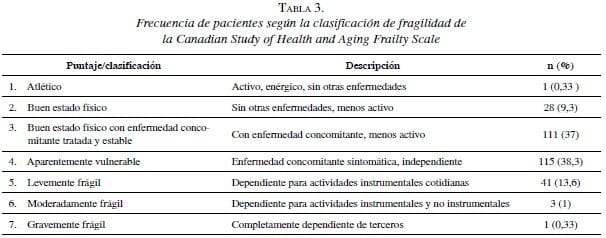
Cuarenta y cinco (15 %) pacientes presentaron algún grado de fragilidad según la CSHA Clinical Frailty Scale (mayor de 5). La distribución de los pacientes en dicha escala se muestra en la tabla 3.
Mortalidad, Morbilidad y Readmisión
La tasa global de mortalidad fue de 14 % (42 pacientes), la tasa global de morbilidad fue de 27,6 % (83) y la tasa global de readmisión fue de 15,67 % (47). Ninguno de los pacientes readmitidos tuvo asistencia domiciliaria.
Primer Análisis: Mortalidad
En el análisis univariado se encontró que la desnutrición (valoración global subjetiva: B-C), el antecedente de cáncer, el tabaquismo, la fragilidad (CSHA Clinical Frailty Scale mayor de 5), la clasificación ASA mayor de 3, la cirugía abierta, la cirugía mayor, la cirugía por cáncer, la práctica de ostomías, la reintervención no planeada, la infección del sitio operatorio, la asistencia respiratoria mecánica por más de 48 horas y la estancia hospitalaria de más de 12 días, fueron factores estadísticamente significativos (p<0,05) asociados con la muerte.
En el análisis multivariado, el principal factor asociado con mortalidad fue la fragilidad (CSHA Clinical Frailty Scale mayor de 5) con un OR de 4,49 (p<0,001) (IC95% 1,79-11,24). Otros factores independientes fueron el antecedente de cáncer, la práctica de ostomía y la estancia hospitalaria por más de 12 días (tabla 4).
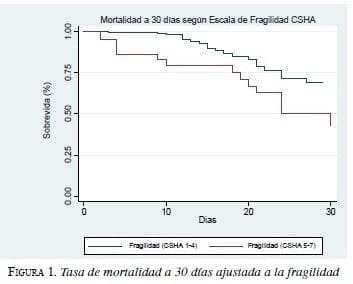
La tasa de mortalidad a 30 días ajustada a la fragilidad (CSHA Clinical Frailty Scale mayor de 5), se muestra en la figura 1.
Segundo Análisis: Morbilidad
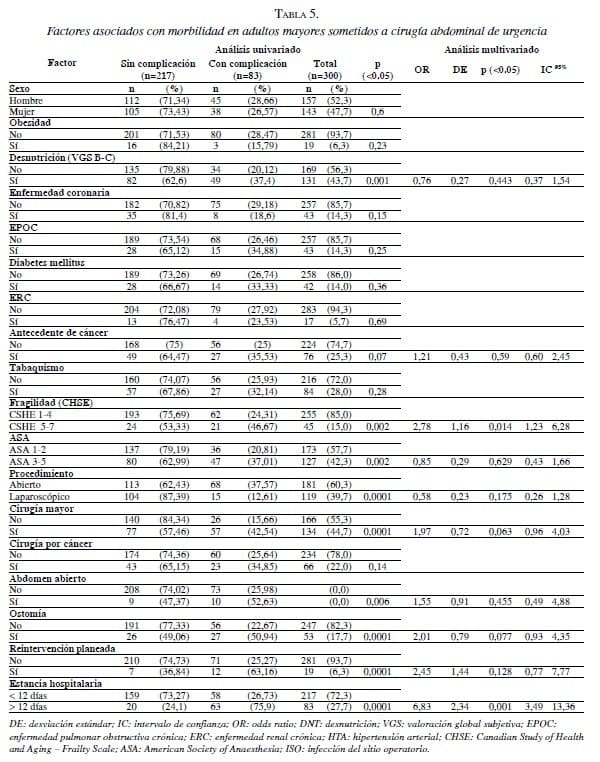
En el análisis univariado se encontró que la desnutrición (valoración global subjetiva: B-C), el antecedente de cáncer, la fragilidad (CSHA Clinical Frailty Scale mayor de 5), la clasificación ASA mayor de 3, la cirugía abierta, la cirugía mayor, el abdomen abierto, la práctica de ostomías, la reintervención planeada y la estancia hospitalaria por más de 12 días, fueron factores estadísticamente significativos (p<0,05) asociados con complicaciones.
En el análisis multivariado, los dos principales factores asociados con morbilidad fueron la fragilidad (CSHA Clinical Frailty Scale mayor de 5), con un OR de 2,78 (p<0,014) (IC95% 1,23-6,28), y la estancia hospitalaria por más de 12 días, con un OR de 6,83 (p<0,001) (IC95% 3,49-13,36) (tabla 5).
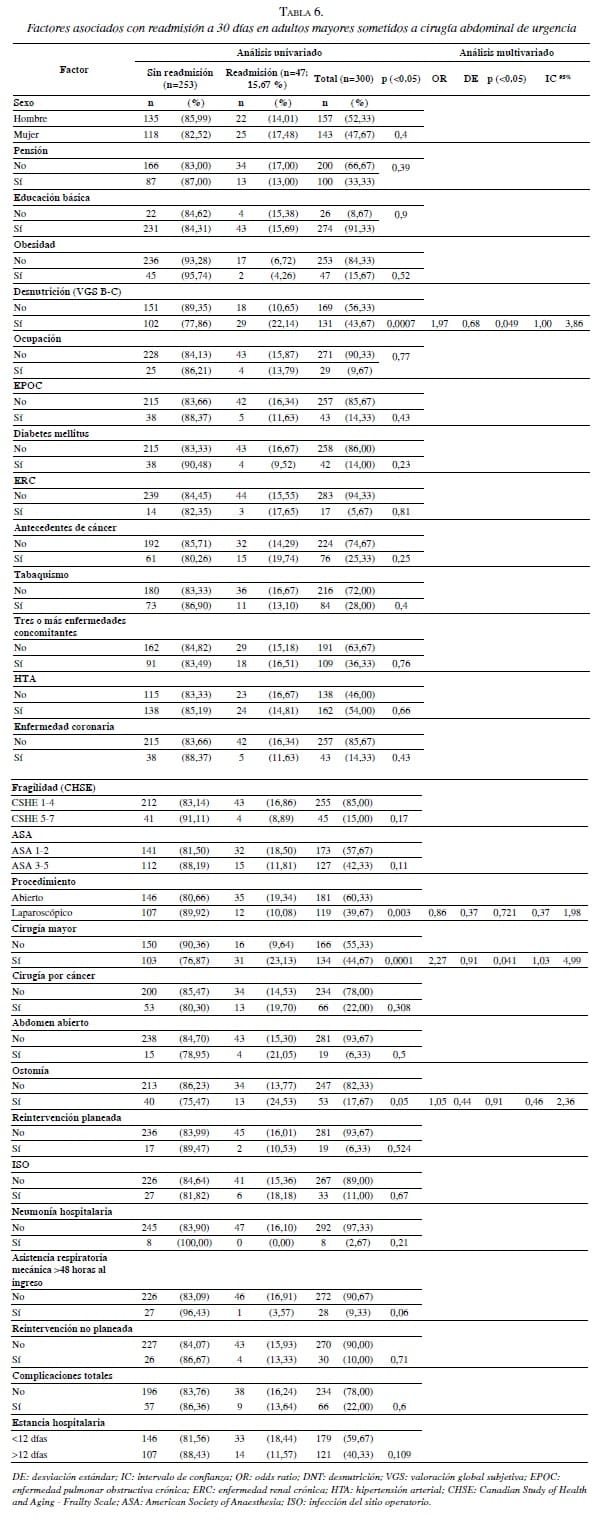
Tercer Análisis: Readmisión
En el análisis univariado se observó que la desnutrición (valoración global subjetiva B-C), la cirugía abierta, la cirugía mayor y la práctica de ostomías, fueron factores estadísticamente significativos (p<0,05) asociados con readmisión.
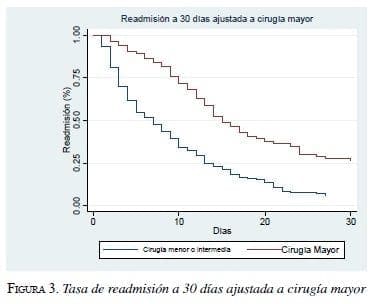
En el análisis multivariado, los dos principales factores asociados con readmisión fueron la desnutrición, con un OR de 1,97 (p<0,04) (IC95% 1-3,86), y la cirugía mayor, con un OR de 2,27 (p<0,04) (IC95% 1-4,99) (tabla 6). La tasa de readmisión a 30 días ajustada a desnutrición y cirugía mayor, se muestra en las figuras 2 y 3, respectivamente.
Discusión
Desde hace muchos años se ha considerado que los pacientes mayores podrían no contar con la reserva fisiológica para aguantar una cirugía. Sin embargo, en muchas ocasiones no se cuenta con una definición estandarizada o clasificación del riesgo 12. Es por esto que toman importancia las clasificaciones y escalas de fragilidad para predecir los resultados posoperatorios en la población mayor. Los pacientes frágiles que son sometidos a cirugía, tienen una vulnerabilidad fisiológica especial que requiere, en la medida de lo posible, una evaluación preoperatoria específica, un poco más allá de la evaluación tradicional de los pacientes mayores. Las enfermedades concomitantes y el estado funcional preoperatorio, se han establecido como predictores de resultados posoperatorios adversos en la población mayor. Por esto, la estratificación preoperatoria del riesgo en estos pacientes, es especialmente importante para la toma de decisiones quirúrgicas, con el fin de minimizar la morbimortalidad 13. La fragilidad podría explicar eventualmente por qué algunos pacientes mayores se recuperan mucho más rápido y mejor de lo esperado, mientras que otros no lo hacen 12. Esto se ha relacionado con una alteración en la regulación de múltiples sistemas fisiológicos que favorecen la presencia de un estado proinflamatorio generalizado, la alteración en la regulación del cortisol, la variabilidad cardiaca alterada, los cambios hormonales y la disminución en la función inmunológica 12.
La edad avanzada ha mostrado ser un factor de riesgo para la mortalidad en la población que es sometida a un procedimiento de cirugía general de urgencia 14. En el estudio de Rubinfeld, et al., se determinó que la mortalidad intrahospitalaria en pacientes de 80 años o más sometidos a cirugía abdominal mayor, era de 15 % 15. En las publicaciones recientes existen diversos estudios que se centran en la creación y el uso de un puntaje o clasificación de la fragilidad, como herramienta útil para la toma de decisiones quirúrgicas en el paciente anciano 6,16,17. Además de lo anterior, el índice de fragilidad ha demostrado ser un predictor de los resultados posoperatorios en los pacientes sometidos a procedimientos de cirugía general 18. En el estudio dirigido por Farhat, et al., se demostró que el índice MFI era un predictor de morbilidad y mortalidad, con un OR de 11,7 (p<0,001). El MFI se ha relacionado con complicaciones en la unidad de cuidados intensivos y con mortalidad en pacientes sometidos a colectomía 19.
El análisis demográfico de nuestra población demuestra que los pacientes mayores de 65 años que consultan al servicio de urgencias de cirugía y son sometidos a cirugía abdominal, tienen dos o más enfermedades concomitantes, consumen tres o más medicamentos diarios y sufren de desnutrición en el 48 % de los casos, lo que habla de su complejidad. En estudios previos se ha demostrado que la incidencia de enfermedades concomitantes en esta población es mayor de 50 %, con un rango entre 58 y 85,5 % 20-23. Por otra parte, solo el 8,6 % de la población tiene educación universitaria y el 33 % tiene pensión laboral, lo que demuestra que la población mayor que ingresa al hospital San Ignaciopertenece a estratos socioeconómicos bajos.
La incidencia de morbilidad en este estudio fue de 27,6 %, valor menor a lo reportado en la literatura científica, en la cual la tasa de complicaciones alcanza un 40 % 20,21,24,25. La mortalidad a 30 días en nuestros pacientes fue del 14 %, resultado que es similar a lo reportado en estudios previos, en los cuales oscila en un rango de 11 a 34 % 15,21,24-26. Por otra parte, en el estudio dirigido por Hamel, et al., se demostró que las complicaciones posoperatorias en pacientes mayores incrementan la mortalidad a 30 días en 26 %, por lo cual el objetivo debe ser siempre buscar disminuirlas 27-28.
En el primer análisis de este estudio (resultado de mortalidad a los 30 días), se determinó que varios factores independientes se asociaban con un aumento en el número de muertes, como la desnutrición, el antecedente de cáncer, el tabaquismo, la fragilidad (CSHA Clinical Frailty Scale mayor de 5), la clasificación ASA mayor de 3, la cirugía abierta, la cirugía mayor, la cirugía por cáncer, la práctica de ostomías, la reintervención no planeada, la presencia de infección del sitio operatorio, la asistencia respiratoria mecánica por más de 48 horas y la estancia hospitalaria mayor de 12 días. Sin embargo, en el análisis multivariado se determinó que los factores más importantes asociados con mayor mortalidad, eran la fragilidad (CSHA Clinical Frailty Scale mayor de 5), el antecedente de cáncer, la práctica de ostomías y la estancia hospitalaria por más de 12 días. Este hallazgo corrobora la hipótesis de que en la cohorte evaluada, dadas las características de una población con acceso al régimen contributivo del SGSSS de Colombia, común a la de muchos hospitales de la región central del país, la fragilidad es un factor independiente asociado con la tasa de muerte.
El segundo resultado evaluado en este estudio fue la morbilidad, frente a la cual se determinó que también existía una asociación directa y que aumentaba con la presencia de varios factores, como el antecedente de cáncer, la fragilidad (CSHA Clinical Frailty Scale mayor de 5), la clasificación ASA mayor de 3, la cirugía abierta, la cirugía mayor, el abdomen abierto, la práctica de ostomías, la reintervención planeada y la estancia hospitalaria por más de 12 días. Sin embargo, nuevamente se encontró que los factores más importantes asociados con mayor morbilidad, eran nuevamente la fragilidad(CSHA Clinical Frailty Scale mayor de 5) y la estanciahospitalaria por más de 12 días. Estos resultados se asimilan a los reportados en estudios previos. Makary, et al., reportaron mayor incidencia de complicaciones posoperatorias en pacientes clasificados como frágiles, con un OR entre 2,06 y 2,54 11,12,29.
El tercer análisis de este estudio, la readmisión a 30 días, evidenció los factores más importantes asociados con su aumento, como desnutrición, cirugía mayor, cirugía abierta y práctica de ostomías; en el análisis multivariado, los que más la aumentaron durante el posoperatorio fueron los dos primeros. En este último análisis, la fragilidad no formó parte de los factores asociados con la readmisión. Hipotéticamente, el soporte social que tienen nuestros pacientes (más de 90 % son cuidados por sus familias), podría ser un factor protector en este contexto. Sin embargo, llama la atención que los factores independientes más importantes para la readmisión, hayan sido la desnutrición hospitalaria (43,7 % al ingreso, pero que puede ser mucho mayor al egreso) y la cirugía mayor. Al respecto, ninguno de los pacientes que reingresaron tenía asistencia domiciliaria, lo cual podría indicar que la adecuada optimización asistida del egreso y la planeación conjunta con el seguimiento domiciliario en este grupo, podrían ser importantes alternativas por considerar en el futuro. Asimismo, un mejor diagnóstico de la desnutrición y la intervención temprana podrían mejorar este resultado, el cual también fue un factor asociado (univariado) con la mortalidad y la morbilidad posoperatorias.
Consideramos que existen algunas debilidades en el estudio, ya que se evaluaron a corto plazo los resultados, lo que impide determinar el impacto de la presencia o ausencia de los factores evaluados en la calidad de vida de los pacientes y su efecto sobre su funcionalidad. Sin embargo, tiene fortalezas, ya que se hizo una completa caracterización demográfica de la población mayor incluida según los criterios propuestos, con resultados que corroboran la importancia de la medición y clasificación de la fragilidad en adultos mayores antes de una cirugía mayor.
Conclusiones y recomendaciones
La estratificación prequirúrgica de la fragilidad es una herramienta útil en los pacientes mayores que requieren cirugía abdominal de urgencia, ya que sus altos índices de fragilidad se asocian con mayores tasas de mortalidad y morbilidad posoperatorias.
Este es el primer estudio colombiano en que se corrobora tal asociación como factor predictor independiente de morbilidad y mortalidad, en pacientes sometidos a cirugía abdominal, dadas las características de nuestra población en el contexto del actual sistema sanitario. Por lo anterior, y teniendo en cuenta los resultados obtenidos, se recomienda la clasificación sistemática de la fragilidad mediante una escala en todos los mayores de 65 años que requieran cirugía abdominal de urgencia, con el objetivo de optimizar las medidas preoperatorias y disminuir las tasas de complicaciones y muerte.
Además, se sugiere implementar la escala canadiense de fragilidad, CSHA Clinical Frailty Scale, para dicha clasificación, y que todo paciente mayor leve, moderada o gravemente frágil (CSHA Clinical Frailty Scale de 5 o más), cuente siempre con una evaluación adicional y exhaustiva por geriatras. Estos profesionales, con mayor conocimiento y experiencia en el manejo de esta población, pueden prevenir o disminuir la incidencia de complicaciones o muerte perioperatoria, según las necesidades y riesgos del paciente 27-29.
Como la desnutrición se asoció con mayor mortalidad y mayores tasas de readmisión a 30 días en lapoblación estudiada, se sugiere implementar medidas oportunas y precoces para intervenirla, buscando una reducción en la tasa de complicaciones posoperatorias. Nuestra recomendación es que todo paciente mayor de 65 años, con fragilidad de 5 o más según la CSHAClinical Frailty Scale, que ingrese por el servicio de urgencias quirúrgicas y que requiera una cirugía abdominal de emergencia, sea valorado por el servicio de nutrición clínica; esto hace posible intervenir de forma temprana sus alteraciones nutricionales, con el objetivo final de disminuir las complicaciones posoperatorias.
Finalmente, teniendo en cuenta la asociación documentada entre la cirugía mayor y la readmisión en los primeros 30 días de posoperatorio, se recomienda que todo paciente con estas características, sea evaluado exhaustivamente antes de su egreso, sobre todo en su entorno social, su estado nutricional, sus enfermedades concomitantes y su fragilidad. Esto, para determinar la posibilidad, la necesidad y el beneficio de que egrese bajo un plan de hospitalización en casa, con una persona del área de la salud con el entrenamiento suficiente para encargarse de sus necesidades y cuidados básicos en el posoperatorio, al menos, durante la primera semana, buscando un impacto positivo en la disminución de la tasa de readmisión temprana.
Conflicto de interés: ninguno reportado
Surgical Frailty: a Postoperative Morbidity and Mortality Predictive Factor in the Elderly Undergoing Emergency Surgery
Abstract
Introduction/aim: The association between frailty and worse outcomes in emergency abdominal surgery has not been totally evaluated. There is no available information in Colombia. The objective of this study was to establish the relationship between frailty with mortality, morbidity and readmission rates within the first 30 postoperative days, in a prospective cohort of elderly patients undergoing emergency abdominal surgery.
Methods: The Canadian Study of Health and Aging Clinical Frailty Scale (CSHA) was applied to elderly patients (>65 years) on admission to the emergency room to, in order to determine the association between CHSA clinical frailty scale, demographic, clinical and surgical factors with the probability of complications, death and readmission, applying the Chi-square and Fisher’s exact tests. Multivariate analyses were conducted to identify the independent association of previous significant factors with major outcomes. Survival analysis was performed by Kaplan-Meier analysis with a log-rank test.
Results: A total of 300 consecutive patients fulfilled the inclusion criteria and were included. The global mortality rate was 14% (42 patients), the morbidity rate was 27.6% (83 patients) and the readmission rate was 15.67% (47 patients). Fifteen percent presented frailty degree (CSHA Clinical Frailty Scale>5). The main independent factor associated with mortality was a CSHA Frailty Scale >5 (OR:4,49 p<0,001). The main independent factors associated with morbidity were the CSHA Frailty Scale >5 (OR:2,78 p<0,014) and LoS >12 days (OR:6,83 p<0,001). The independent factors associated with readmission were malnutrition (OR:1.97 p<0,04) and previous major surgery (OR:2.27 p<0,04).
Conclusion: In the elderly population undergoing emergency abdominal surgery surgical frailty is associated with postoperative morbidity and mortality rates. Frailty did not appear associated with the factors that determined readmission within the first 30 days. Additional interventions are needed to control the frailty factor in the perioperative period, which must be evaluated in new studies.
Key words: aged; fragility; risk factors; malnutrition; morbidity; mortality.
Referencias
1. Falvo A, Horst HM, Blyden D. Emergency surgery in the elderly: Is age a dose-dependent variable, or just associated with comorbidities? J Trauma Acute Care Surg. 2012;72:1526-30.
2. Saklad M. Grading of patients for surgical procedures. Anesthesiology. 1941;2:281-4.
3. Woods NF, LaCroix AZ, Gray SL, Aragaki A, Cochrane BB, Brunner RL, et al. Frailty: Emergence and consequences in women aged 65 and older in the women’s health initiative observational study. J Am Geriatr Soc. 2005;53:1321-30.
4. Dasgupta M, Rolfson DB, Stolee P, Borrie MJ, Speechley M. Frailty is associated with postoperative complications in older adults with medical problems. Arch Gerontol Geriatr. 2009;48:78-83.
5. Lee DH, Buth KJ, Martin BJ, Yip AM, Hirsch GM. Frail patients are at increased risk for mortality and prolonged institutional care after cardiac surgery. Circulation. 2010;121:973-8.
6. Kulminski AM, Ukraintseva SV, Kulminskaya IV, Arbeev KG, Land K, Yashin AI. Cumulative deficits better characterize susceptibility to death in elderly people than phenotypic frailty: Lessons from the cardiovascular health study. J Am Geriatr Soc. 2008;56:898-903.
7. Partridge JS, Harari D, Dhesi JK. Frailty in the older surgical patient: a review. Age Ageing. 2012;41:142-7.Rockwood K, Song X, Macknight C, Bergman H, Hogan DB, McDowell I, et al. A global clinical measure of fitness and frailty in elderly people. Canadian Medical Association Journal. 2005;173:489-95.
8. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, et al.. Frailty in older adults: Evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56:M146-56.
9. Jones DM, Song X, Rockwood K. Operationalizing a frailty index from a standardized comprehensive geriatric assessment. J Am Geriatr Soc. 2004;52:1929-33.
10. Makary MA, Segev DL, Pronovost PJ, Syin D, Bandeen-Roche K, Patel P, et al. Frailty as a predictor of surgical outcomes in older patients. J Am Coll Surg. 2010;210:901-8.
11. Obeid NM, Azuh O, Reddy S, Webb S, Reickert C, Velanovich V, et al. Predictors of critical care-related complications in colectomy patients using the National Surgical Quality Improvement Program: Exploring frailty and aggressive laparoscopic approaches. J Trauma Acute Care Surg. 2012;72:878-83.
12. Kettunen J, Paajanen H, Kostiainen S. Emergency abdominal surgery in the elderly. Hepatogastroenterol. 1995;42:106-8.
13. Arenal JJ, Bengoechea-Beeby M. Mortality associated with emergency abdominal surgery in the elderly. Can J Surg. 2003;46:111-6.
14. Feny G. Acute abdominal disease in the elderly. Am J Surg. 1982;143:751-4.
15. Ozkan E, Fersahoğlu MM, Dulundu E, Ozel Y, Yıldız MK, Topaloğlu U. Factors affecting mortality and morbidity in emergency abdominal surgery in geriatric patients. Ulus Travma Acil Cerrahi Derg. 2010;16:439-44.
16. Miettinen P, Pasanen P, Salonen A, Lahtinen J, Alhava E. The outcome of elderly patients after operation for acute abdomen. Ann Chir Gynaecol. 1996;85:11-5.
17. Revenig LM, Canter DJ, Henderson MA. Preoperative quantification of perceptions of surgical frailty. J Surg Res. 2014 Aug 6. pii: S0022-4804(14)00733-1. doi: 10.1016/j.jss.2014.07.069. [Epub ahead of print].
18. Costamagna D, Pipitone NS, Erra S, Tribocco M, Poncina F, Botto G, et al. Acute abdomen in the elderly. A peripheral general hospital experience. G Chir. 2009;30:315-22.
19. Hamel MB, Henderson WG, Khuri SF, Daley J. Surgical outcomes for patients aged 80 and older: Morbidity and mortality from major noncardiac surgery. J Am Geriatr Soc. 2005;53:424-9.
20. Boyd CM, Darer J, Boult C, Fried LP, Boult L, Wu AW. Clinical practice guidelines and quality of care for older patients with multiple comorbid diseases: Implications for pay for performance. JAMA. 2005;294:716-24.
21. Bartali B, Semba RD, Frongillo EA, Varadhan R, Ricks MO, Blaum CS, et al. Low micronutrient levels as a predictor of incident disability in older women. Arch Intern Med. 2006;166:2335-40.
22. Gill TM, Allore HG, Holford TR, Guo Z. Hospitalization, restricted activity, and the development of disability among older persons. JAMA. 2004;292:2115-24.
23. Farhat JS, Velanovich V, Falvo AJ, Horst HM, Swartz A, Patton JH Jr, et al. Are the frail destined to fail? Frailty index as predictor of surgical morbidity and mortality in elderly. J Trauma Acute Care Surg. 2011;72:1526-3.
24. Rubinfeld I, Thomas C, Berry S, Murthy R, Obeid N, Azuh O, et al. Octogenarian abdominal surgical emergencies: Not so grim a problem with the acute care surgery model? J Trauma. 2009;67:983-9.
25. Rolfson DB, Majumdar SR, Tsuyuki RT, Tahir A, Rockwood K. Validity and reliability of the Edmonton Frail Scale. Age Ageing. 2006;35:526-9.
26. Schuurmans H, Steverink N, Lindenberg S, Frieswijk N, Slaets JP. Old or frail: What tells us more? J Gerontol A Biol Sci Med Sci. 2004;59A:M962-5.
27. Searle SD, Mitnitski A, Gahbauer EA, Gill TM, Rockwood K. A standard procedure for creating a frailty index. BMC Geriatr. 2008;30:24-33.
28. Keller S, Bankwitz B, Nobel T, Delaney CP. Using frailty to predict who will fail early discharge after laparoscopic colorectal surgery with an established recovery pathway. Dis Colon Rectum. 2014;57:337-42.
Correspondencia: Luis Carlos Domínguez, MD, MSc, Correo electrónico: ldominguez@javeriana.edu.co Bogotá, D.C., Colombia.