JUAN A. ASENSIO, MD, FACS*, PATRIZIO PETRONE, MD**,
BRIAN KIMBRELL, MD***, ERIC KUNCIR, MD, FACS***
Palabras clave: duodeno, trauma, traumatismos abdominales, cirugía.
Resumen
Las lesiones traumáticas del duodeno son infrecuentes, representan aproximadamente el 4% de las lesiones abdominales; pero conllevan una tasa de morbi-mortalidad significativa por lo cual es primordial su reconocimiento y tratamiento precoz.
El objetivo de este trabajo es presentar una descripción concisa de la perspectiva histórica y de la anatomía de este órgano. Esta última cobra especial especial interés a la hora de la clasificación y manejo de la lesión duodenal. Asimismo, se describen los métodos de diagnóstico al alcance en la evaluación del traumatismo duodenal y la importancia de un conocimiento amplio de las técnicas quirúrgicas más utilizadas. Por último, se realiza un análisis profundo de los rangos de morbilidad y mortalidad de estas lesiones con base en una extensa revisión de la literatura actual, y el aporte de la experiencia de los autores en el manejo de este tipo de lesiones en un Centro Urbano de TraumaNivel I.
Introducción
Las lesiones traumáticas duodenales son infrecuentes pero producen una tasa de morbi-mortalidad significativa, por lo cual es primordial su reconocimiento y tratamiento precoz.
En la aproximación diagnóstica del traumatismo duodenal es importante el conocimiento de la anatomía de este órgano, que cobra especial interés a la hora de la clasificación de estas lesiones, así como del mecanismo que produce la lesión, sobre todo en los casos de traumatismo abdominal contuso. Se debe tener presente la elevada frecuencia de lesiones asociadas, puesto que el duodeno está en íntima relación con otros órganos intra y retroperitoneales, así como con estructuras vasculares mayores que pueden poner en peligro la vida del paciente de forma inminente.
Anatomía del Duodeno
El duodeno da inicio al intestino delgado y mide aproximadamente 21 cm (1); se divide en cuatro porciones: superior, descendente, transversa y ascendente, conocidas como primera, segunda, tercera y cuarta porción duodenal. La primera está comprendida entre el músculo pilórico y el conducto biliar común colédoco en la parte superior y la arteria gastroduodenal en la inferior; su origen está marcado por la vena pilórica de Mayo. La segunda se extiende desde el conducto biliar común y la arteria gastroduodenal hasta la ampolla de Vater. La tercera se prolonga hasta los vasos mesentéricos superiores, cruzándolos anteriormente a través de la unión de la tercera con la cuarta porción. Finalmente, la cuarta se extiende desde los vasos mesentéricos hasta el punto donde el duodeno emerge del retroperitoneo para unirse con el yeyuno en el lado izquierdo de la segunda vértebra lumbar. La entrada al duodeno está cerrada por el esfínter pilórico y su salida está suspendida por el ligamento fibromuscular de Treitz. El duodeno es móvil desde el píloro hasta la cuarta porción, pero fijo en ciertos puntos. El ligamento de Treitz, presente en el 86% de la población, se extiende desde el pilar derecho del diafragma hasta el músculo liso de la pared del duodeno en el 5% de los casos, y hasta la tercera y cuarta porciones del duodeno o la combinación de los tres en 95% de los casos. Este ligamento está formado por músculo liso en 85% (2).
El duodeno es un órgano retroperitoneal, excepto en la mitad anterior de la circunferencia de la primera porción; esta última, la mitad distal de la tercera porción y su cuarta porción en su totalidad están sobre la columna vertebral, junto con el psoas, la aorta, la vena cava inferior y el riñón derecho que forman su límite posterior. En su parte anterior, el duodeno está limitado por el hígado, que cubre la primera y la segunda porciones, el ángulo hepático del colon, la vertiente derecha del colon transverso, el mesocolon y el estómago que cubren la cuarta porción del duodeno. Lateralmente se encuentra relacionado con la vesícula y medialmente con el páncreas, que abraza en un arco en C.
El duodeno tiene irrigación supletoria con el páncreas. Los vasos que irrigan el duodeno incluyen la arteria gastroduodenal y sus ramas, la arteria retroduodenal, la arteria supraduodenal de Wilkie, la arteria pancreaticoduodenal superior, la arteria mesentérica superior y su primera rama, y la arteria pancreaticoduodenal inferior. La arcada pancreaticoduodenal dorsal y ventral está formada por la anastomosis de las arterias pancreaticoduodenales superior e inferior y sus numerosas ramas que irrigan al páncreas y al duodeno. La anastomosis entre la arteria gastroduodenal y la arteria pancreaticoduodenal sirve como sistema de comunicación entre el tronco celíaco y la arteria mesentérica superior.
El conducto biliar común, o canal colédoco entra en la parte posterior de la cabeza del páncreas después de pasar por debajo del duodeno en 83% de los casos (3, 4); entra en la luz duodenal entre la segunda y la tercera porciones del mismo a 2 ó 3 cm del píloro.
Incidencia de las Lesiones Duodenales
La localización retroperitoneal del duodeno desempeña papel importante en la protección de este órgano frente a traumatismo. Asimismo, al encontrarse en la proximidad de otras vísceras y estructuras vasculares mayores las lesiones aisladas del mismo no son frecuentes. La incidencia de las lesiones duodenales descrita en la literatura varía entre 3,7 y 5% (5-7).
Recientemente, Watts y cols. (8) diseñaron un estudio retrospectivo para calcular la prevalencia del traumatismo contuso de víscera hueca, en el que participaron 95 centros de trauma de los Estados Unidos, incluido el de los autores. Se halló un total de 227.972 traumatismos contusos, de los cuales 2.632 fueron lesiones de víscera hueca. Entre estas lesiones, el duodeno fue el cuarto órgano más afectado con 12% de los casos, precedido por el intestino delgado, yeyuno-ileon y colon-recto.
Mecanismo de la Lesión
En general, los traumatismos penetrantes son la causa más frecuente de lesión duodenal, aunque esto puede diferir dependiendo de la localización en la que se produzca el mismo. Los traumatismos penetrantes ocurren con más frecuencia en áreas urbanas, mientras que los contusos predominan en ambientes rurales. En una revisión de 17 series publicadas en la literatura durante un período de 22 años se encontró un total de 1.513 lesiones duodenales, de las cuales 1.175 (77,7%) eran consecuencia de un traumatismo penetrante y 338 (22,3%) secundarias a trauma contuso (9) (tabla 1). Recientemente, Ballard y cols. (10) comunicaron su experiencia en el manejo del traumatismo duodenal mediante una revisión que incluyó 103.864 pacientes con traumatismo abdominal hospitalizados durante un período de seis años en 28 instituciones de los Estados Unidos. Estos autores comunican un total de 206 casos de traumatismo duodenal contuso con una incidencia de 0,2%.
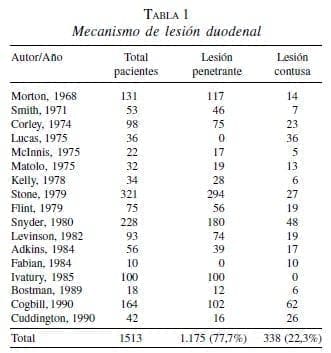
En los casos de traumatismo penetrante el mecanismo de lesión es secundario a la violación de la integridad de la pared duodenal mediante un objeto corto-punzante o bien en heridas por arma de fuego, debido a la penetración y posterior disipación de la energía cinética causada por el proyectil. Sin embargo, en los casos de traumatismo contuso el mecanismo es más complejo. El duodeno se encuentra fijo en su segunda porción por el canal colédoco y en su cuarta porción por el ligamento de Treitz, descansando en el retroperitoneo sobre la columna vertebral. Debido a esta especial configuración y situación anatómica, cuando se produce un traumatismo abdominal contuso, se aplica una fuerza directa sobre la pared abdominal que se transmite al duodeno, el cual es proyectado posteriormente contra la columna vertebral rígida. Este mecanismo es muy común en los casos de accidentes automovilísticos en los que el volante impacta contra el mesogastrio. Los desgarros duodenales se producen cuando las porciones móviles del duodeno sufren un movimiento de aceleración y desaceleración hacia delante y hacia atrás contra las porciones fijas de esta víscera y suelen ser el resultado de caídas de grandes alturas. Por último, pueden causarse estallidos duodenales cuando se produce el cierre simultáneo del píloro y la cuarta porción duodenal en el ligamento de Treizt, creándose así un segmento duodenal cerrado.
Localización Anatómica de la Lesión Duodenal
La segunda porción duodenal es la región más frecuentemente afectada tras un traumatismo. En una revisión de nueve series llevada a cabo entre 1968 y 1985 (9), se analizaron un total de 1.003 lesiones duodenales, observando que tras luego de traumatismo abdominal la segunda porción duodenal es la localización anatómica más frecuentemente implicada con 331 lesiones (33%), seguida de la tercera y cuarta porciones con un total de 194 (19,4%) y 190 (19%). La porción duodenal menos afectada fue la primera con 144 (14,4%). Asimismo, en 142 (14,2%) pacientes se encontró lesión duodenalmúltiple.
Lesiones Asociadas
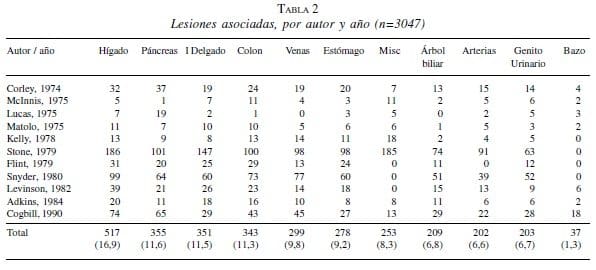
El duodeno rara vez se lesiona en forma aislada y con mucha frecuencia se asocia con otro tipo de lesiones de órganos circundantes. En una revisión de once series de 1968 a 1990 se identificaron un total de 1.153 lesiones duodenales; de éstas, 1.045 pacientes (90%) presentaron un total de 3.047 lesiones asociadas. El hígado fue el órgano más frecuentemente comprometido, con un total de 517 lesiones (16,9%), seguido del páncreas con 355 (11,6%), intestino delgado con 351 (11,5%) y colon con 343 (11,3%). Asimismo, se detectaron 299 lesiones (9,8%) en los grandes vasos venosos abdominales, siendo la lesión de la vena cava inferior la más frecuente. Por su parte, las lesiones arteriales ocurrieron en 202 pacientes (6,6%), afectando la mayor parte de las mismas a la aorta (9) (tabla 2).
Diagnóstico
El diagnóstico de la lesión duodenal requiere un alto índice de sospecha clínica, siendo de vital importancia su identificación precoz para evitar un incremento de la morbi-mortalidad inherente a estas lesiones. El primer paso es tratar de obtener la mayor información posible acerca del mecanismo del trauma y de las condiciones en las que se encontró al paciente en el lugar del accidente. La historia clínica y ciertos hallazgos de la exploración física (como la marca del cinturón de seguridad en la pared abdominal anterior), pueden aportar claves al cirujano para el diagnóstico de estas lesiones (11). Pese a todo esto y debido a la localización retroperitoneal del duodeno, la exploración física en un paciente con lesión duodenal puede ser totalmente anodina y sólo manifestarse tardíamente en forma de peritonitis. Debe sospecharse en especial en aquellos pacientes con dolor o defensa en el cuadrante superior derecho o en el mesogastrio. En ocasiones, se puede presentar como dolor referido al cuello, los testículos o priapismo. Algunos autores han sugerido que esto podría deberse a que la sensación dolorosa es conducida por fibras simpáticas que discurren a lo largo de los vasos gonadales (12, 13).
Los datos de laboratorio no son de mucha utilidad en el diagnóstico de este tipo de lesiones. Aunque algunos médicos han considerado a la amilasa sérica como un posible marcador de daño duodenal, en opinión, de los autores la determinación de esta enzima es sensible pero poco específica por lo cual no debe ser usada como un indicador para la realización de una laparotomía exploradora (9). Los estudios radiológicos pueden ser muy útiles en el diagnóstico de lesión duodenal. La radiografía simple de abdomen puede poner de manifiesto, aproximadamente en 33% de los pacientes, la presencia de aire retroperitoneal, aire libre intraperitoneal, aire en el árbol biliar, o bien la obliteración de la silueta del psoas o fracturas de las apófisis transversas o escoliosis de la columna lumbar, lo que debe hacer sospechar la posibilidad de una lesión duodenal (14).
Las perforaciones retroperitoneales del duodeno pueden resultar en fugas del contenido intestinal en el saco menor. Estas perforaciones normalmente están contenidas y localizadas en dicha cavidad, aunque en ocasiones pueden ponerse en comunicación con la cavidad peritoneal a través del foramen de Winslow y producir neumoperitoneo. En estos casos un examen con Gastrografin® (Bristol-Myers Squibb, Evansville, IN) podría revelar el lugar de la perforación. En la mayoría de los pacientes el contraste se debe administrar lentamente por una sonda nasogástrica para que el bulbo duodenal se rellene de manera adecuada y su extremo distal debe encontrarse de preferencia en el fundus gástrico.
La posición ideal del paciente es el decúbito lateral derecho. Si no se observa fuga, debe colocarse en decúbito supino y repetirse las radiografías incluyendo estómago y duodeno. El estudio se completa colocando al paciente en decúbito lateral izquierdo lo que permite mejor visualización del antro y del duodeno. Si el examen con contraste hidrosoluble es normal, debe realizarse un estudio con bario para confirmar la ausencia de la perforación, ya que las perforaciones pequeñas se detectan mejor con este material. En presencia de peritonitis no debe usarse este tipo de contraste (11). El mejor método para visualizar los órganos retroperitoneales es la tomografía axial computadorizada (TAC) con contraste intravenoso e intraluminal. Es un examen muy sensible para detectar la presencia de pequeñas cantidades de aire, sangre o extravasación de contraste en el retroperitoneo, especialmente en niños (15), aunque según algunos autores su utilidad en adultos es más discutida. En una revisión llevada a cabo por Ballard y col. (10), incluyendo 30 pacientes con traumatismo duodenal contuso, en 18 se realizó TAC como método para diagnosticar lesión duodenal, y en la mayoría de los casos (15 pacientes) se realizó en las primeras cuatro horas tras la admisión. La presencia de líquido intraperitoneal fue el hallazgo más común con once casos (73%), seguido de detección de hematoma duodenal en seis (40%) y neumoperitoneo en cinco (33%). Asimismo, en cuatro pacientes (27%) con ruptura duodenal completa la TAC fue interpretada como normal. Estos autores concluyen que los hallazgos considerados “patognomónicos” de traumatismo duodenal, como la presencia de aire retroperitoneal y la extravasación de contraste, están presentes solamente en una minoría de los casos. Los autores recomiendan la realización de una TAC con contraste oral e intravenoso en los pacientes estables hemodinámicamente en los que se sospeche una lesión duodenal. Si se observa extravasación del medio de contraste oral desde el duodeno junto con hematoma retroperitoneal puede establecerse el diagnóstico de lesión duodenal. Si la TAC no es totalmente concluyente, se recomienda la realización de un estudio fluoroscópico con Gastrografin® para visualizar elperistaltismo duodenal y confirmar la extravasación del medio de contraste desde el duodeno. Si no se identifica esta fuga, debe completarse el estudio con la administración de contraste baritado que proporciona mejor delimitación del duodeno y puede establecer también la presencia de hematoma duodenal.
El lavado peritoneal diagnóstico (LPD), considerado como una herramienta útil en el diagnóstico de las lesiones lesiones intraperitoneales, no tiene valor en la detección de las lesiones retroperitoneales. Algunos autores (7, 16) han comunicado tasas de hasta 50-70% de pacientes con traumatismo duodenal con LPD positivo, aunque en la mayoría de los casos esto es debido a la presencia de lesiones intraperitoneales asociadas. En una serie reciente publicada por Ballard y col. (10) que incluyó a 30 pacientes con traumatismo duodenal contuso, se realizó LPD en diez como estudio inicial. Nueve procedimientos fueron positivos según los criterios clásicos (>100.000 eritrocitos/mL, >500 leucocitos/mL, amilasa > 175 UI/ dL, presencia de bilis o de partículas de alimentos). En el décimo paciente, el LPD fue positivo después de otro estudio inicial negativo. Siete de estos diez pacientes mostraban lesiones asociadas (hígado, bazo o estructuras vasculares) que podrían explicar la positividad del LPD y tres presentaron exclusivamente traumatismo duodenal contuso.
La laparoscopia no aporta beneficio alguno a los métodos convencionales de diagnóstico en la evaluación del duodeno. Por último, la laparotomía exploradora continúa siendo habitualmente el último recurso diagnóstico empleado cuando no ha podido descartarse completamente la lesión duodenal (17).
* Unit Chief, Trauma Surgery Service “A”. Department of Surgery. Division of Trauma and Critical Care. Associate Professor. University of Southern California Senior Attending Surgeon LAC + USC Medical Center.
** Chief, International Research Fellow. Department of Surgery. Division of Trauma and Critical Care. University of Southern California LAC + USC Medical Center.
***Assistant Unit Chief, Trauma Surgery Service “A”. Department of Surgery. Division of Trauma and Critical Care. Clinical Instructor. University of Southern California. Senior Attending Surgeon LAC + USC Medical Center. Division of Trauma and Critical Care. Department of Surgery, University of Southern California. LAC+USC Medical Center, Los Ángeles, California.
