Resultados Postoperatorios: Artroplastia Total Híbrida de Cadera en Luxación Congénita Inveterada
Todos los casos motivo de estudio fueron controlados y analizados pro el autor, según protocolo previo expuesto con anterioridad. El seguimiento a la fecha del análisis estadístico de datos era siempre mayor de un año, oscilando entre 12 y 35 meses, para un promedio de seguimiento de 19, 2 meses.
Orientación de la copa acetabular
Se prefirió en general colocar la copa en varo, aproximadamente 40°, con inserto neutro, pero aquellos casos en que se apreciaba clínicamente valga o anteversa, se utilizaba el inserto +10° asimétrico para mejorar la orientación. La inclinación encontrada, sin medir el inserto, varió entre 30° y 54°, con promedio de 41.3°.
Utilización de injerto
Se evaluó la necesidad de injerto, basado en el descubrimiento generalmente superior que se presentaba una vez fresado el verdadero acetábulo. Es importante recalcar para el análisis estadístico, que de las cuatro caderas excluidas en el postoperatorio, tres utilizaron injerto y de ellas, dos requirieron aloinjerto, no utilizado en ninguna de las otras treinta caderas y la otra requirió injertos mixtos, dando un promedio global de utilización de 41% de diferentes tipos de injertos. El autoinjerto se utilizó en el 36.7% de las treinta caderas.
Cobertura del injerto
El porcentaje de cobertura del injerto está medido con relación al diámetro de la copa y la cantidad de ésta que el injerto cubre. Si bien en el acto operatorio existe la idea de una gran pérdida de cobertura, los estudios radiológicos muestran que dichos injertos cubrieron entre un 18.2% y un 27, 2% del total de la copa.
En cuanto a su integración radiológica, el control de los tres meses mostraba el injerto integrado, sin signos de reabsorción, aún no evidentes incluso en el más largo seguimiento de 35 meses.
Acortamiento
Se tiene en cuenta la medida radiológica previa a la cirugía, y esta misma en el control radiográfico postoperatorio. En general, hubo pequeñas discrepancias, nunca quedando más larga la extremidad operada. El acortamiento presentado estuvo entre 0 y 12 milímetros, para un promedio de 4,5 milímetros.
Escala de Harris
Aunque se han analizado las ventajas y desventajas de esta clasificación, fue la que se utilizó para la evaluación y seguimiento de nuestros pacientes.
En el preoperatorio encontramos una gran discapacidad, reflejada en los bajos valores de esta escala, cuyos puntajes fluctuaban entre 8 y 43, para un promedio de 25,3. En el postoperatorio a los seis meses los valores ascendieron notoriamente, fluctuando entre 83 y 98, con un promedio de 92,5 puntos. Dados principalmente porque existía algún tipo de cojera leve o aún ayuda de soportes externos.
|
Harris inicial |
Ptes. |
% |
Harris 6° mes |
Ptes. |
% |
|
Menor 10 |
2 |
6.7 |
80 a 85 86 a 90 91 a 95 Más 95 |
3 1 17 9 |
10.0 3.3 56.7 30.0 |
|
Total |
30 |
100.0 |
Total | 30 | 100.0 |
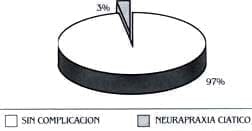
Complicaciones
Como se ha explicado en capítulos anteriores, se realizó el análisis estadístico sobre 30 caderas, excluyendo del protocolo a cuatro caderas, ya que durante el acto operatorio se tuvo que variar el planeamiento preoperatorio y realizar diafisectomía o colocar una copa más pequeña con cabeza 22, que impide continuar el estudio en la misma serie; sin embargo, es de utilidad el analizar estos casos de manera didáctica, pues han servido para planear futuras técnicas y mejorar la casuística.
Tres caderas requirieron diafisectomía, a pesar de seccionar progresivamente la musculatura retraída: Psoas, glúteo máximo y aductores. En estos tres casos, 2 Eftekhar D y uno Eftekhar C, existía una discrepancia considerable, más de 47 milímetros y una vez se aumentó el nivel de la disección hasta muy cerca del trocánter menor y ver que no descendía con las tenotomías respectivas, se decidió realizar la diafisectomía. Se medía la anteversión y se realizaba una marca con cincel, a partir de la que se realizaba osteotomía de resección subtrocantérica hasta que la cadera redujese sin tensión, es decir entre 2 y centímetros.
El problema de esta diafisectomía es orientar el componente y mantener reducidos y en contacto los fragmentos femorales al realizar la cementación del canal; para esto nos ayudábamos de pinzas reductoras, que el ayudante mantenía fijando la osteotomía, mientras que se cementaba y orientaba el componente en dicha posición. En la actualidad, si luego de tenotomizar el Psoas y el recto anterior la cadera no reduce fácilmente, se está realizando la diafisectomía de rutina, aunque no es lo común, pues se han reducido caderas hasta con 76 milímetros de acortamiento sin compromiso neurológico.
Anteriormente, en la presentación de un caso se expuso el adelgazamiento de la cortical lateral, sin llegar a hacer falsa ruta ni fracturas, así como la solución a esta complicación; desde ese entonces y en canales pequeños siempre se pasa la guía con oliva y desde allí se empieza a fresar el canal lentamente.
En cuanto a la paciente a quien se colocó un componente acetabular de 40 milímetros y cabeza de 22 mm, era un paciente que a pesar de medir 1,68 y ser bastante robusta, tenía un acetábulo muy poco profundo, con malas paredes anterior y posterior y mala calidad ósea que hacía difícil ajustar el injerto superior; por esto, se decidió colocar dicho componente pequeño y excluirla del seguimiento; sin embargo, no ha presentado complicaciones.
En nuestro seguimiento, sólo tuvimos una paciente de 32 años, trabajadora de servicios generales, con acortamiento de 47 milímetros, que presentó neurapraxia del ciático, diagnosticada en el postoperatorio inmediato y manejada con férula en polipropileno que sólo recuperó de manera completa luego de 14 meses; aunque la causa puede ser vista de manera simplista por la sobredistensión nerviosa, creo que este caso puede catalogarse de complicación intraoperatoria, ya que durante las maniobras de estabilidad con los componentes de prueba, se realizó una flexión forzada (110°) con aducción y rotación interna, lo que produjo una luxación posterior de la prótesis de difícil reducción. Se cree que durante este evento pudo haber sufrido el nervio.
Aparte de esta complicación, no se tuvieron otras; no hubo infección de la herida quirúrgica, falsas rutas ni fracturas del canal. Tampoco se han presentado luxaciones postoperatorias ni resorción de los injertos y hasta el momento, no existe aflojamiento ni dolor postoperatorio.
COMPLICACIONES
Discusión
La luxación congénita no tratada, genera en el adulto un sinnúmero de problemas, tanto anatómicos, como funcionales, sociales y psicológicos.
Durante muchos años estos pacientes, debieron resignarse a permanecer discapacitados el resto de su vida por falta de una adecuada prevención en su infancia, y lo que es peor, a soportar con resignación la discapacidad y el dolor. Con el advenimiento de la artroplastia y posteriormente su aplicación en este grupo de pacientes, nació una oportunidad que aunque difícil técnicamente y condenada en el tiempo, permitía que los mejores años de vida productiva, fueran vividos en mejores condiciones.
En nuestro medio, y especialmente en los altiplanos de clima frío, esta patología tiene una prevalencia bastante elevada, de ahí que existan multitud de pacientes sin tratamiento previo, que animados por los medios de comunicación masiva, conocen de esta alternativa como solución a sus problemas.
Inicialmente, afronté este problema con recelo, pues aunque consideraba tener una buena formación en este tipo de cirugías en mi entrenamiento como especialista, era poca la experiencia con estas caderas tan complejas. Realizando los planteamientos veía con desagrado e incluso con temor cómo no ajustaba ninguno de los vástagos y como aún la copa más pequeña se veía descubierta.
De igual forma, si las cosas no eran halagadoras en el papel, mucho menos enfrentado en el quirófano con el paciente que esperaba una solución, con menos de las posibilidades que pudiera contar en las grandes capitales y acompañado de dos internos a lo sumo un médico hospitalario. De allí la necesidad de afrontar este problema.
Empezando por las bases, traté de recopilar el máximo de publicaciones sobre el tema desde sus inicios con Charnley y Hess, y luego de digerirlos, se trató de plasmar en un marco teórico extenso, que sirviera de base a un estudio prospectivo en pacientes, tratando de extractar las ventajas y beneficios que han reportado cada autor.
Con el paso de las cirugías, confirmado por el estudio bibliográfico, se vio la necesidad de evaluar tanto clínica como radiológicamente este tipo de caderas, recopilando en un protocolo prequirúrgico las variables más importantes, que pudiesen ser de utilidad tanto para planear una cirugía, como para evaluar en el tiempo los resultados postoperatorios.
En este protocolo, las mediciones radiológicas juegan un papel primordial, ya que permitieron preveer dificultades técnicas y planear estrategias para solucionarlas, incluso indicando otros exámenes como la tomografía para darnos una idea clara del problema, antes de entrar a improvisar en el quirófano. Así mismo, se diseñó un formato explicativo que sirviera de marco legal al estudio. Se probaron varios diseños protésicos en un estudio con los primeros cinco pacientes no incluidos en este estudio y se mejoró en la curva de aprendizaje.
Posteriormente y a medida que se conocía más el problema, fue siendo más familiar esta cirugía y se empezó a estandarizar una misma técnica quirúrgica, que sin ser “receta de cocina”, permitía manejar de igual forma los problemas inherentes a la técnica quirúrgica como la búsqueda del acetábulo, la limpieza de la cápsula, los parámetros para empezar a fresar el verdadero acetábulo, la orientación de la copa y la necesidad o no de injertos, la preparación del canal femoral y la lucha contra la anteversión y el acortamiento.
Al sentirme más a gusto con el modelo de prótesis objeto del estudio, se empezaron a recolectar los pacientes y a controlar con un protocolo postquirúrgico sencillo que evaluara los radiológicos y en la escala de Harris obtenidos, al igual que las complicaciones.
Otra parte importante del estudio, considero que es la evaluación radiológica de las caderas en nuestro medio. Son caderas pequeñas, con una profundidad acetabular casi del 50% de lo normal, y diámetros del canal femoral de hasta 6 componentes americanos o europeos a nuestros pacientes. De allí que sea necesario requerir de estas casas el diseño y la disponibilidad del instrumental adecuado para colocarlo, disminuyendo los riesgos y complicaciones en nuestros pacientes.
Al interrogante planteado por la hipótesis, los datos mostrados en el trabajo muestran cómo la artroplastia ha pasado realmente a ser una buena opción quirúrgica para este tipo de pacientes, antes relegados al tratamiento médico o en el mejor de los casos a la artrodesis.
Mediante un adecuado planteamiento y con una indicación real, la satisfacción de estos pacientes con el procedimiento es muy alta. Si bien es cierto que los requerimientos técnicos son altos, la utilización de componentes pequeños, adecuados a nuestras dimensiones, al igual que los instrumentos óptimos para su colocación, facilitan el procedimiento.
Por otra parte, la sola técnica quirúrgica estandarizada por sí misma, no ganrantiza el éxito; no se debe forzar e insistir en descender una cadera, sin importar la discrepancia existente con base en la fuerza del cirujano y sus ayudantes. La diafisectomía, con sus dificultades técnicas es otra buena arma y no se debe descartar de plano, pues sólo tendríamos mayores complicaciones neurovasculares.
Unido a la técnica quirúrgica está la profilaxis antiembólica, antibiótica y analgésica; un buen resultado no es sólo radiográfico sino clínico, y se manifiesta en el paciente ciando inicia la deambulación sin dolor, su herida y su estado general permanecen perfectos y puede regresar a casa pronto. De igual forma y a pesar del dolor con la rehabilitación, se debe empezar a fortalecer estos músculos que han permanecido en desventaja mecánica durante toda la vida.
Realmente este tipo de procedimiento, a pesar de poder fallar con el tiempo, garantiza unos años de vida libres de dolor y cojera y lo que creo que es más importante, con las técnicas actuales de revisión de este segmento articular y facilita una revisión, en caso de ser necesaria.
Bibliografía
1.Barrack R.L., Newland C.C.: Uncemented Total Hip Arthoplasty with superior Acetabular Deficiency. J. Arthoplasty 5: 159, 1990.
2.Brooker A.F., Bowerman J.W., Robinson R.A et al: Ectopic Ossification Following Total Hip Replacement. Incidence and a Method of Classification. J. Bone Joint Surg. 55-A: 1629-1632, Dec. 1973.
3.Charnley, J and Feagin, J.A.: Low-Friction Arthoplasty in Congenital Subluxation of the Hip. Clin. Orthop. 91: 98, 1973.
4.Crenshaw A.H.: Campbell Cirugía Ortopédica. Artroplastia de la Cadera en Subluxación o Luxación Congénita, Editorial Médica Panamericana 8 Edición, p. 482-489, 1993.
5.Crowe J.F., Mani V.J and Dysplasia of the Hip. J Bone and Joint Surg. 61-A: 15-23, Jan, 1979. Osteoarthrosis Secondary to Congenital Dislocation and Dysplasia of the Hip. J Bone and Joint Surg. 61-A: 15-23, Jan, 1979.
6.Davlin L.B., Amstuz H.C et al.: Treatment of Osteoarthrosis Secondary to Congenital Dislocation of the Hip. Primary Cemented Surface replacement compared with Conventional Total Hip Replacemnet. J. Bone Jopint Surg, 72-A: 1035 – 1042, August 1990.
7.Delle J.G and Charnley John: Radiological Demarcation of Cemented Sockets in Total Hip Replacement. Clin Orthop 121: 20-32, 1976.
8.Dorr L.D., Takei G.K and Conaty J.P.: Total Hip Arthroplasties in Patients Less than Forty-Five Years Old. J. Bone Joint Surg. 65-A: 474-479, April 1983.
9.Dunn H.K., Hess W.E.: Total Hip Reconstruction in Chronically Dislocated Hips. J. Bone Joint Surg, 58-A: 838-845, Sept, 1976.
10.Eftekhar N.S and Stinchfield F.E.: Total Replacement of the Hip Joint, by Low-Friction Arthoplasty, Orthop Clin, North America, 4: 483-501, 1974.
11.Fredin H., Sanzen L., sigurdsson B and Unander-Scharin L.: Total Hip Arthoplasty in High Congenital Dislocation. 21 Hips with a Minimum Five-year Follow-up. J. Bone Joint Surg, 73B: 430-433, May 1991.
12.García C.E., Munuera L.: Low-Friction Arthoplasty in Severe Acetabular Dysplasia. J. Arthroplasty, 1993, 8: 459-469.
13.Gerber S.D.; Harris W.H.: Femoral Head Autografting to Augment Acetabular Deficinecy in Patients Requiring Total Hip Replacement. A Minimum Five years and an Average Seven-year Follow-up Study. J. Bone Joint Surg. 68-A: 1241-1248, 1986.
14.Groos Allan E.: Cadera Displásica y Artroplastia. Conferencia didactica en el 42° Congreso Nacional de Cirugía Ortopédica y Traumatología SCCOT, Cartagena, octubre 1997.
15.Harris W.H., Crothers o and O.H., Indong: Total Hip Replacement and Femoral-Head Bone-Grafting for Severe Acetabular Deficiency in Adults. J Bone and Joint Surg, 59-A, 752-759, Sept 1977.
16.Hess W.E and Umber J.S.: Total Hip Arthoplasty in Chronically Dislocated Hips. Follow-up Study on the Protusio-Socket Technique. J. Bone and Joint Surg, 60-A: 948-954, Oct 1978.
17.Hardinge K.: The dIrect Lateral Approach to the Hip. J. Bone Joint Surg: 64B, 17-19, 1982.
18.Harley J.M., and Wilkinson J.A.: Hip Replacement for Adults with Unreduced Congenital Dislocation. A new Surgical Technique. J. Bone Joint Surg. 69-B: 752-755, November 1987.
19.Hartofilakidis G., Stamos K., Ioannidis T.T.: Low-Friction Arthoplasty for Old Untreated Congenital Dislocation of the Hip. J Bone Joint Surg, 70-B: 182-186. March 1988.
20.Hasegawa Y., Iwata H., Iwase T et al.: Cementless Total Hip Arthoplasty with autologous Bone Grafiting for Hip Dysplasia. Clin Orthop, 1996, 324: 179-186.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO