Tratamiento de Hiperlipidemia en las mujeres Postmenopáusicas
Artículos Originales
Terapia de reemplazo hormonal, Estatinas o ambos
*Giuseppe M. C. Rosano; Massimo Fini, MD; Daniella Onorati, MD;
Giuseppe Mercuro, MD *Deparment of Internal Medicine, Cardiovascular Research
Unit, San Raffaele-EUR, Roma, ITALY. Cardiology, university of Cagliari, Cagliari Italy.
Resumen
La menopausia está asociada con un incremento en el colesterol total y con cambios desfavorables en el perfil lipídico. El incremento del colesterol total en el plasma, está asociado con una disminución del colesterol HDL, el cual es un predictor importante de eventos cardíacos en las mujeres y con un incremento de los niveles plasmáticos de colesterol LDL y de la lipoproteína aterogénica (a), Lp(a).
Varios estudios han mostrado que la administración oral de estrógenos y estrógenos-progestina como TRH, tienen efecto benéfico sobre el perfil lipídico, reduciendo el colesterol total, el colesterol LDL y la Lp(a) e incrementando el colesterol HDL. Aunque esos efectos pueden ser importantes en la programación de prevención primaria, no es claro su efecto en la reducción de eventos cardiovasculares en mujeres con enfermedad arterial coronaria ya establecida. Por otra parte el uso de estatinas para bajar los lípidos ha demostrado ser efectivo en reducir los eventos cardiovasculares en mujeres, cuando se programa para prevención secundaria, mientras hay dudas de su uso en prevención primaria de mujeres posmenopáusicas con hipercolesterolemia leve-moderada.
Indudablemente es el único estudio que ha demostrado efecto cardioprotector de esas drogas en mujeres posmenopáusicas hipercolesterolémicas; también encontraron que las estatinas no son una terapia costo-efectiva en aquellos pacientes con riesgo cardiovascular bajo o moderado. La terapia de reemplazo hormonal y las estatinas tienen un efecto diferente sobre el perfil lipídico de mujeres menopáusicas, siendo las estatinas más efectivas en reducir el colesterol total y el LDL, sin afectar la Lp(a) la cual es significantemente reducida sólo por las hormonas ováricas. Datos recientes parecen sugerir que la combinación de estatinas y TRH oral, es más efectiva que uno de los dos tratamientos, en mejorar el perfil lipídico de las mujeres posmenopáusicas hipercolesterolémicas.
Al presente la terapia con estatinas representa el tratamiento de elección para mujeres hipercolesterolémicas con enfermedad arterial coronaria establecida mientras la TRH podría ser considerada como el tratamiento de primera línea para las mujeres hipercolesterolémicas posmenopáusicas.
En las mujeres que no se reduzca el colesterol por una terapia individual con estatina o TRH, la asociación de ambos medicamentos es el tratamiento de elección.
Abstract
Menopause is associated with an increase in total cholesterol an with unfavourable changes in lipid profile. In fact the increase in total plasma cholesterol is associated with a decrease of HDL – cholesterol, wich is an important predictor of cardiac events in women, and with an increase in the plasma levels of LDL – cholesterol and the atherogenic Lp(a).
Several studies have shown the oral administration of estrogen and estrogen-progestin replacement therapy has beneficial effect upon lipid profile reducing total and LDL cholesterol and Lp(a) and increasing HDL cholesterol. Althougth these effects may be of importance in the setting of primary prevention it is not clear whether hormone replacement therapy is effective in reducing cardiovascular events in women with established coronary artery disease. On the other hand, lipid lowering therapy with statins has been shown effective in reducing cardiovascular events in women in the setting of secondary prevention while doubts exist on its use for primary prevention of post-menopausal women with mild – moderate hypercholesterolemia. Indeed, the only study which showed a cardioprotective effect of these drugs in post-menopausal hypercholesterolemic women also found that statin therapy is not cost-effective in those patients with low or moderate cardiovascular risk. Hormone replacement therapy and statins have a different effect on the lipid profile of menopausal women with statins more effective in reducig total and LDL cholesterol but not affecting Lp(a) which is significantly reduced only by ovarian hormones. Recent data seem to suggest that combination therapy with oral hormone replacement and statins is more effective than either of the two treatments in improving lipid profile of hypercholesterolemic post – menopausal women.
Therefore at the present statin therapy represents the treatment of choice for hypercholesterolemic women with established coronary artery disease while hormone replacement therapy should be considered as the first line treatment for menopausal hypercholesterolemia. In women whose cholesterol cannot by significantly reduced by a single therapy with either statins of hormone replacement therapy association therapy seem to be the treatment of choice.
Introducción
Debido al incremento de la expectativa de vida en las mujeres, cerca de un tercio de la vida la pasa en estado de menopausia. A consecuencia de lo anterior los países industrializados están enfrentando un aumento de la población de mujeres posmenopáusicas con un aumento concomitante de enfermedades cardiovasculares, cerebrovasculares y osteoporosis, las cuales son dependientes de la deficiencia estrogénica.
El cese de la función ovárica en mujeres menopáusicas lleva a una reducción de los niveles de esteroides sexuales con implicaciones metabólicas y fisiopatológicas importantes que afectan diferentes órganos y sistemas. La deficiencia de hormonas ováricas es de particular importancia para el desarrollo de la enfermedad cardiovascular por los cambios metabólicos no favorables asociados a la deficiencia de estrógenos y por la falta de protección de las hormonas ováricas sobre la pared de los vasos. La relación entre los bajos niveles de estrógenos y la enfermedad cardiovascular está apoyada por la evidencia de la baja incidencia de ECV antes de la edad de la menopausia y el incremento rápido después de esa edad, cuando la ECV y cerebro vascular se convierten en las primeras causas de muerte1. El hecho que el aumento de la incidencia de enfermedad arterial coronaria no es debido al envejecimiento, sino, estrictamente dependiente de la deficiencia estrogénica, se demuestra por el hecho de que mujeres jóvenes que se llevan a ooforectomía y no reciben TRH tienen una incidencia de enfermedad arterial coronaria comparable con la de los hombres de edad similar, y por el hecho de que a cualquier edad, las mujeres menopáusicas tienen una significantemente más alta incidencia de ECV que las mujeres premenopáusicas2.
Aunque se ha sugerido que el aumento de la incidencia de ECV después de la menopausia está relacionado con los cambios anormales en el perfil lipídico, el incremento del riesgo cardiovascular de las mujeres posmenopáusicas podría ser considerado de origen multifactorial. Después de la menopausia los factores de riesgo para enfermedad arterial coronaria ya presentes en pacientes a riesgo, se agravan y se tornan manifiestos. Por lo tanto el aumento del riesgo cardiovascular, está relacionado no solamente con el agravamiento de los factores de riesgo, sino también con la falta de cardioprotección derivada de los efectos no favorables de los factores de riesgo.
Menopausia y perfil Lipídico
La menopausia está asociada con un perfil lipídico más aterogénico comparado con el estado premenopáusico. Como lo muestra el estudio PROCAM3, en las mujeres después de los 50 años ocurren cambios significativos en el perfil de lipoproteínas, mientras en el hombre esos cambios tienden a ser más temprano en la vida. Varios estudios cruzados y prospectivos han mostrado que la menopausia está asociada con un incremento en los niveles plasmáticos de colesterol total y triglicéridos4-5. El aumento en colesterol total observado después de la menopausia, es atribuido principalmente a un aumento en el colesterol de lipoproteínas de baja densidad (LDL-c) al tiempo que el colesterol de lipoproteínas de alta densidad (HDL-c) tiende a disminuir4-6. La falta de estrógenos en la menopausia causa no solamente un aumento del colesterol total y los LDL-c del plasma, sino que incrementa la oxidación de LDL-c dentro de las paredes de los vasos y aumenta hasta 5 veces los niveles plasmáticos de Lp(a).
La relación entre los cambios del perfil lipídico y la deficiencia de hormonas ováricas en las mujeres menopáusicas se comprueba por la pronta reducción del colesterol total, LDL-c y Lp(a) después de la suplementación estrogénica7-8. Los efectos benéficos de los estrógenos sobre el metabolismo del colesterol no se limitan sólo al mantenimiento de un perfil lipídico menos aterogénico sino también relacionado con la inhibición de la oxidación del LDL-c y la penetración de éste en los vasos. La protección obtenida con las hormonas ováricas contra el efecto aterogénico de los lípidos en el interior de los vasos, se demuestra también por el hecho de que entre pacientes con hipercolesterolemia familiar, las mujeres están protegidas hasta la menopausia del desarrollo de enfermedad arterial coronaria, mientras más de 50% de los hombres tienen síntomas de enfermedad arterial coronaria a la edad de 509.
Efecto de los Estrógenos sobre el Metabolismo de los Lípidos
La terapia de reemplazo estrogénica induce una disminución del colesterol total y un aumento del HDL-c, particularmente HDL2 y una disminución en LDL-c y Lp(a) en las mujeres posmenopáusicas10-11. El efecto de HDL-c y LDL-c ha sido confiable y uniformemente mostrado solamente con la administración oral de estradiol y estrógenos equinos conjugados (ECE)-11-12. La suplementación con estradiol transdérmico y percutáneo tiene menos impacto sobre el metabolismo de HDL-v y LDL-c. Además, el resultado de estudios sobre el efecto de la terapia estrogénica de reemplazo transdérmica sobre el perfil lipídico de mujeres menopáusicas ha mostrado a menudo, resultados conflictivos. Los mecanismos a través de los cuales los estrógenos elevan HDL-c son la inhibición de la lipasa hepática, la enzima que degrada HDL-c, la estimulación de producción de HDL-c y la síntesis de apolipoproteína A-113. Se ha especulado que el efecto de la suplementación estrogénica sobre el metabolismo de HDL puede ser dependiente de la estimulación de la remoción de colesterol de la circulación sistémica dando como resultado un aumento del transporte reverso del colesterol. La reducción en LDL-c es dependiente de efectos hepáticos y extrahepáticos. Los estrógenos aumentan la captación de lipoproteínas de muy baja densidad por el hígado, y aumentan la velocidad de remoción de LDL-c del plasma a través de un mecanismo de “up regulation” de los receptores de LDL-c en el hígado y en los tejidos periféricos14. Debido a su marcada acción hepática, los estrógenos orales pueden causar un aumento de los niveles de triglicéridos plasmáticos15. Este efecto se atribuye a un aumento de la producción de VLDL y a un aumento en la sensibilidad de insulina, la cual a su vez, puede favorecer la producción de triglicéridos a partir de los carbohidratos y ácidos grasos libres. Aunque el efecto de la administración oral de estrógenos sobre los triglicéridos plasmáticos es bastante consistente en los estudios que evalúan el metabolismo de los lípidos, algunos estudios han indicado que la suplementación oral de estrógenos no aumenta los niveles de triglicéridos. Es posible que los efectos de la administración oral de estrógenos no sea similar y puede diferir de acuerdo a las características del paciente y a las moléculas de estrógenos. La terapia de reemplazo hormonal oral y transdérmica reduce la Lp(a) un importante conocido factor de riesgo cardiovascular16. Aunque la terapia de reemplazo hormonal tiene efectos benéficos sobre el perfil lipídico de las mujeres menopáusicas, sin embargo pueden existir diferencias entre diferentes preparaciones estrogénicas y vías de administración. El efecto global de la suplementación estrogénica es un cambio hacia un perfil menos aterogénico. Por demás, estudios recientes han mostrado que la suplementación estrogénica está asociada con una reducción de la oxidación de LDL-c y la captación de LDL-c por la placa ateromatosa17. Los efectos de la terapia de reemplazo estrogénica sobre el metabolismo de los lípidos, puede ser importante para explicar la baja incidencia de ateroesclerosis coronaria en mujeres premenopáusicas y en aquellas postmenopáusicas que toman terapia de reemplazo hormonal.
Efecto de las progestinas sobre el metabolismo de los lípidos
Igual que los estrógenos, las progestinas también afectan el perfil lipídico, pero en contraste con los estrógenos, las progestinas inducen la actividad de la lipasa hepática, aumentando la degradación de HDL-c18. Aunque este efecto parece estar relacionado con la dosis y la potencia androgénica de la progestina, la adición de progestinas a los estrógenos tiende a atenuar el aumento de HDL-c y la disminución de LDL-c obtenido con la terapia de reemplazo estrogénico. El efecto de las progestinas sobre el perfil bioquímico está estrictamente relacionado a su estructura bioquímica, dosis y régimen de administración. Las progestinas con efecto progestacional puro no alteran el metabolismo lipídico, +++19 nortestosterona derivados HDL-c ++++, mientras que los derivados de 17a hidroxiprogesterona tienen poco efecto y la progesterona natural no tiene efecto sobre los cambios benéficos inducidos por los estrógenos en los lípidos plasmáticos.
El estudio PEPI es un estudio a larga escala y largo tiempo que compara los efectos de diferentes regímenes sobre la presión sanguínea y parámetros metabólicos en mujeres sanas19. Este estudio a 3 años, multicéntrico, aleatorizado, doble ciego, controlado con placebo, compara los efectos de placebo; estrógenos equinos conjugados (0.625 mg/día, estrógenos equinos conjugados más acetato de medroxiprogesterona (10 mg por 10 días / mes); estrógenos equinos conjugados más acetato de medroxiprogesterona (2,5 mg/día); estrógenos equinos conjugados más medroxiprogesterona micronizada (200 mg/día por 12 días /mes), sobre el perfil lipídico en mujeres posmenopáusicas sanas. El estudio incluye 875 mujeres postmenopáusicas y el objetivo primario del estudio fue establecer la diferencia entre el placebo y los tratamientos factores de riesgo en enfermedad cardíaca, seleccionados. Basalmente, las mujeres tenían perfil lipídico normal con un valor promedio de HDL-c de 63 mg/dl, un valor de LDL-c de 140 mg/dl; triglicéridos y colesterol total en promedio 104 y 224 mg/dl respectivamente.
Los cambios en los niveles de HDL-c parecen diferir levemente entre los grupos de tratamiento, pero todos fueron significativamente mayores que en el grupo placebo. El incremento más grande fue producido por los estrógenos solos, mientras la adición de progestágenos reduce el incremento en HDL-c. Sin embargo, el impacto clínico de los diferentes progestágenos sobre el efecto benéfico de los estrógenos, es trivial. Los cambios observados entre los diferentes regímenes de progestágenos en el estudio PEPI está en el rango de 2 mg/dl, lo cual aunque puede ser significante entre esquemas, no tiene valor clínico. Además nunca se ha probado que en mujeres normocolesterolémicas con HDL-c normal y LDL-c bajo, como las que se incluyen en el estudio PEPI, un incremento en HDL-c reduzca la morbilidad o mortalidad cardiovascular.
Estudiando el efecto de las progestinas sobre LDL-c, en el estudio PEPI, los ECE solos y cada régimen de ECE más progesterona, disminuyen de manera similar el LDL-c, comparado con placebo. Finalmente, los niveles de triglicéridos fueron similarmente elevados en cada uno de los grupos de tratamiento oscilando entre 11.4 y 13.7 mg/dl comparados con placebo. Como se mencionó para los cambios en HDL-c la relevancia clínica de los cambios entre los diferentes regímenes de tratamiento encontrados en el estudio PEPI, es de pobre efecto clínico. Por ejemplo, la disminución de los niveles de colesterol en pacientes normocolesterolémicos sin enfermedad cardiovascular, nunca han mostrado reducir el riesgo cardiovascular, mientras el efecto sobre LDL-c puede ser de relevancia.
Un incremento de 12 mg/dl en triglicéridos en mujeres con previos niveles de triglicéridos normales, no causa hipertrigliceridemia o cambios significantes en los perfiles de coagulación. Aunque se pueden detectar pequeñas diferencias entre los diferentes esquemas de tratamiento, el impacto metabólico y su relevancia clínica de los diferentes progestágenos debe ser considerado similar.
Terapia de disminución de lípidos en las mujeres
Los estudios con drogas que bajan los lípidos han mostrado que reduciendo los niveles de colesterol mejora la morbilidad y mortalidad cardiovascular. Grandes estudios realizados con estatinas al principio de los años 90 han mostrado que esas drogas reducen eventos cardiovasculares en prevención secundaria en ambos sexos20. Sin embargo las mujeres han sido a menudo excluidas de trabajos clínicos que evalúan el efecto de las drogas supresoras de lípidos. En 1991 el Instituto Nacional de Salud informó que aun cuando se incluían, las mujeres estaban pobremente representadas en los trabajos clínicos, para obtener resultados relevantes en la práctica clínica.
La indicación de la terapia para disminuir los lípidos en el establecimiento de la prevención primaria de la enfermedad cardiovascular en mujeres, es controversial principalmente por la falta de datos que soporten esta indicación. Estudios recientes evaluando el efecto de las estatinas en la prevención primaria se han hecho principalmente en cohortes masculinas o incluyendo muy pocas mujeres, para obtener resultados de valor clínico cuando se evalúan por sexo22. El estudio AFCAPS/T exCAPS fue el primer estudio de prevención primaria incluyendo una muestra proporcional de mujeres que permite estudiar el efecto de la terapia de disminución de lípidos en mujeres hipercolesterolémicas. Entre 6.605 pacientes aleatorizados, 997 fueron mujeres, el estudio mostró que lovastatina significativamente reduce eventos cardiovasculares en hombres y mujeres23. Aunque efectiva en la disminución de eventos cardiovasculares, en este estudio no hubo relación costo efectividad en la mayoría de las mujeres puesto que mujeres de bajo riesgo, aprovechan menos que hombres de bajo riesgo. Estos hallazgos respaldan las dudas acerca del uso de disminución de lípidos para prevención primaria en mujeres hipercolesterolémicas de bajo riesgo.
La situación es diferente para la prevención secundaria de la enfermedad cardiovascular en mujeres. Varios estudios prospectivos aleatorizados han mostrado que la terapia con estatinas reduce significativamente los eventos cardiovasculares en mujeres. El estudio 4S fue el primer estudio de intervención que incluyó un número significativo de mujeres que permite hacer un estudio estadístico separado (de los hombres)20. En este estudio, la simvastatina reduce la necesidad de revascularización en 49% en mujeres y 41% en hombres y la ocurrencia de eventos cardíacos mayores en una extensión similar en ambos sexos. Un metaanálisis del estudio 4S y otros estudios de prevención secundaria, sugieren que la terapia reductora de lípidos puede reducir los eventos cardíacos en un 64% en mujeres con enfermedad arterial coronaria24 En el estudio CARE, mujeres con enfermedad cardiovascular aprovechan mas que su contraparte masculina, del tratamiento con estatinas. La presencia de eventos cardíacos mayores fue reducida por pravastatin en un 46% en mujeres y 20% en hombres25. Resultados similares se han obtenido en el estudio LIPID confirmando la importancia de la terapia con estatinas en mujeres con enfermedad arterial coronaria26.
Evidencia posterior sobre el efecto protector de las drogas que disminuyen los lípidos en mujeres hipercolesterolémicas se ha demostrado por estudios de regresión de arteriosclerosis. El estudio UCSF-SCOR realizado en pacientes con hipercolesterolemia familiar, mostró que la terapia de disminución de lípidos causa una significante reducción de arteriosclerosis en mujeres y hombres27. De forma similar en el estudio CCAIT, lovastatina disminuyó la progresión de arteriosclerosis coronaria en mujeres28 y la pravastatina redujo la progresión de arteriosclerosis carotídea en mujeres incluidas en el estudio CAIUS29.
Por consiguiente, en la actualidad hay suficientes datos que respaldan la terapia de estatinas sólo para prevención secundaria de enfermedad cardiovascular en mujeres, mientras que el uso de estatinas en prevención primaria sólo está indicada en pacientes de alto riesgo con hipercolesterolemia severa.
Terapia de reducción de lípidos, terapia de reemplazo hormonal o ambas, para mujeres hipercolesterolémicas
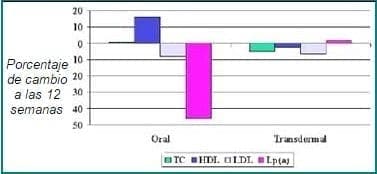
En años recientes se ha puesto mucha atención a la asociación de terapia reductora de lípidos y terapia de reemplazo hormonal para el tratamiento de la hiperlipidemia en las mujeres menopáusicas (figura 1)
Figura 1. Efecto de la TRH sobre los lípidos37.
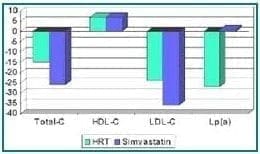
La combinación de las dos terapias parece ser más efectiva en la reducción de colesterol y triglicéridos en mujeres dislipidémicas que cada una por separado. Varios estudios han evaluado el efecto de la TRE y estatinas en mujeres hipercolesterolémicas. Darling y col. y Sbarouni y col. compararon el efecto de sinvastatina y TRH con estrógenos conjugados equinos 0.625 mg diarios y acetato de medroxiprogesterona 2.5 mg diarios en mujeres menopáusicas hipercolesterolémicas y encontraron que la sinvastatina fue más efectiva en reducir el colesterol total y LDL-c y no tenía efecto sobre Lp(a), la cual fue reducida casi en un 30% por la TRH30-31.Figura 2.
Figura 2. Porcentaje de cambio sobre la línea de base30.
De los anteriores estudios parece claro que la terapia combinada con estrógenos orales (solos o en asociación con progestinas) y estatinas es la terapia más efectiva para el tratamiento de las mujeres menopáusicas hipercolesterolémicas.Davidson y col. compararon el efecto de la TRE con ECE 0.625 mg/día, pravastatina 20 mg/día y estrógenos mas pravastatina en mujeres posmenopáusicas hipercolesterolémicas, encontrando que la TRE era tan efectiva como la pravastatina en aumentar HDL-c, mientras fue menos efectiva en reducir LDL-c32. Por otra parte, la combinación de TRE con ECE y pravastatina fue más efectiva que la pravastatina sola en reducir colesterol total, LDL-c y triglicéridos. Este último efecto es de particular importancia, puesto que, como se mencionó, los estrógenos orales solos pueden inducir un leve aumento de los triglicéridos. Hallazgos similares han sido reportados recientemente por Fak y col. evaluando el efecto de la simvastatina sola o en combinación con ECE en mujeres hipercolesterolémicas33. Herrinton y col. han evaluado el efecto de la pravastatina, TRH oral con ECE y AMP sobre los lípidos plasmáticos y la función endotelial en mujeres hipercolesterolémicas, y encontraron que la pravastatina sola fue más efectiva en reducir el colesterol total y el LDL-c; por su parte la TRH fue más efectiva en restaurar la función endotelial, pero la combinación fue más efectiva que las dos terapias individuales en bajar el colesterol plasmático y el LDL-c e incrementar el HDL-c y en mejorar la función endotelial34
Tratamiento de la hiperlipidemia en las mujeres
Puesto que las mujeres se consideran estar a un menor riesgo de desarrollar enfermedad cardiovascular que los hombres, el enfoque del tratamiento del colesterol y los triglicéridos elevados, es diferente en los dos sexos, aunque no hay evidencia que las drogas reductoras de lípidos, tengan acción diferente en los dos sexos. El estudio EXCEL (Expanded Clinical Evaluation of Lovastatin) el cual incluye más de 7.000 mujeres, ha mostrado que lovastatina es efectiva tanto en mujeres como en hombres, pero que la terapia con estatinas reduce LDL-c más efectivamente en mujeres más viejas que más jóvenes35. Datos recientes han mostrado que mujeres hiperlipidémicas son tratadas menos agresivamente que los hombres y que los niveles deseables de colesterol se alcanzan menos frecuentemente en mujeres que en hombres35. El estudio HERS ha mostrado recientemente que aún mujeres con enfermedad arterial coronaria establecida no han sido tratadas adecuadamente para llevar el colesterol a nivel deseable36.
La indicación de terapia reductora de lípidos en las mujeres depende no solamente de los niveles de colesterol sino también del estatus de la menopausia y de la presencia de factores asociados que puedan aumentar el riesgo cardiovascular en general. Debido al efecto protector de los estrógenos durante la vida fértil, sobre la incorporación del colesterol dentro de las paredes de los vasos, los valores de referencia de colesterol son diferentes antes y después de la menopausia.
Indudablemente en las mujeres premenopáusicas sin otros factores de riesgo asociados, niveles de colesterol de 220 mg/dl se consideran aceptables. Niveles de colesterol entre 220 -250 mg/dl en mujeres premenopáusicas necesitan ser tratados solamente si hay factores de riesgo asociados que incrementan el riesgo en más de 20% en 10 años. En mujeres posmenopáusicas, la estrategia de tratamiento para reducir el colesterol necesita ser similar a la adoptada en los hombres.
Mujeres hipercolesterolémicas premenopáusicas, deben ser tratadas con estatinas. En esas mujeres, la menopausia inducirá cambios desfavorables en su perfil lipídico, lo cual puede ser manejado con la adición de TRH oral. Para mujeres que desarrollan la hipercolesterolemia después de la menopausia, la primera línea de tratamiento es la TRH, y si no se consiguen los objetivos con ésta, se puede asociar con estatinas. En las mujeres menopáusicas con colesterol y triglicéridos elevados la asociación de TRH con estatinas parece ser la mejor opción.
Conclusiones
En conclusión, la menopausia se asocia con cambios desfavorables en el perfil de los lípidos lo cual en la mayoría de los casos puede ser tratado con terapia de reemplazo hormonal, lo cual es más costo efectivo que la terapia con estatinas en el establecimiento de la prevención primaria. En mujeres con hipercolesterolemia severa o en aquellas con enfermedad arterial establecida, la combinación de TRH con estatinas parece ser la mejor opción terapéutica.
Bibliografía
1. Mosca L., Manson JE, Sutherland SE, Langer RD, Manolio T, Barrett-Connor E. Cardiovascular disease in women: a statement for helth care professionals from the American Heart Association. Circulation 1997; 96: 2468-2482.
2. Wuest JH, Dry TJ, Edwards JE. The degree of coronary atherosclerosis in bilateral oophorectomized women. Cirulation 1953; 7: 801-808.
3. Assmann G, Schedule H. The importance of triglycerides: results from the Prospective Cardiovascular Munster (PROCM) Study. Eur J Epidemiol 1992; 8(suppl 1): 99-103.
4. De Aloysio D, Gambacciani M, Meschia M et al. The effect of menopause on blood lipid and lipoprotein levels. Atherosclerosis 1999; 147: 147-153.
5. Jensen J, Nilas L, Christiansen C. Influence of menopause on serum lipidsand lipoproteins. Maturitas 1990; 12: 321-331.
6. Pansini F, Bonaccorsi G, Campobasso C, et al. Influence of spontaneous and surgical menopause on atherogenic metabolic risk. Maturitas 1993; 17: 181-190.
7. Walsh BW, Schiff I, Rosner B, et al. Effects of postmenopausal estrogen replacement on the concentrations and metabolism of plasma lipoproteins. N Engl J Med 1991; 325: 1196-1204.
8. Soma M, Fumagalli R, Paoletti R, et al. Plasma Lp(a) concentration after estrogen and progestagen in postmenopausal women. Lancet 1991; 331: 612.
9. Libby P. Disorders of the cardiovascular system _ Section 4 _ Vascular Disease _ 242 Atherosclerosis in Fauci, Braunwald, Isselbacher, Wilson, Martin, Kasper, Hauser, Longo (eds): Harrinson’s Principles of Internal Medicine Part Eight.
10. Tikkanen M, Nikkala EA, Kuusi T, Sipinen S. High density lipoprotein-2 and hepatic lipase: reciprocal changes produced by estrogen and norgestrel. J Clin Endocrinol Metabol 1982; 54: 1113 – 1117.
11. Tikkanen MJ. Mechanisms of cardiovascular protection by postmenopausal hormone replacement therapy. Cardiovasc Risk Factors 1993; 3: 138-143.
12. Koh K, Cardillo C, Bui MN, et al. Vascular effects of estrogens and cholesterol-lowering therapies in hypercholesterolemic postmenopausal women. Circulation 1999; 99(3): 354-360.
13. Srivastava Rak, Bauman D, Schonfeld G. In vivo regulation of LDL receptors by estrogen differs at the post-transcriptional level in rat and mouse. Eur J Biochem 1993; 216: 527-538.
14. Walsh BW, Schiff I, Rosner B, et al. Effects of postmenopausal estrogen replacement on the concentrations and metabolism of plasma lipoproteins. N Engl J Med 1991; 325: 1196-1204.
15. Soma M, Fumagalli R, Paoletti R, et al. Plasma Lp(a) concentration after estrogen and progestogen in postmenopausal women. Lancet 1991; 337: 612.
16. Sullivan JM, Van der Zwaag R, Lemp GF, et al. Postmenopausal estrogen use and coronary atherosclerosis. Ann Intern Med 1988; 108: 358-363.
17. Cagnacci A, Soldani R, Carriero Pl, et al. Effects of low doses of transdermal 17ß-estradiol on carbohydrate metabolism in postmenopausal women. J Clin Endocrinol and Met 1992; 74: 1396-1400.
18. Krauss RM. Effects of progestational agents on serum lipids and lipoproteins. J Reprod Med 1982; 27: 503 -510.
19. The Postmenopausal Estrogen/Progestin Intervention Trial Writing Group. Effect of estrogen or estrogen/progestin regimens on heart disease risk factors in postmenopausal women. JAMA 1995; 273: 199-208.
20. The Scandinavian Simvastatin Survival Study. Randomized trial of cholesterol lowering in 4444 patients with coronary heart disease the Scandinavian Simvastatin Survival Study. Lancet 1994; 344: 1383 -1389.
21. Palca J. A $9-billion budget for NIH. Science 1991; 254: 791.
22. Shepered J, Cobbe SM, Ford I et al. Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. N Engl J Med 1995; 333: 1301-1307.
23. Downs JR, Clearfield M, Weis S et al. Primary prevention of acute coronary events with lovastatin in men and women with average cholesterol levels: results of AFCAPS/TexCAPS. JAMA 1998; 279: 1615 – 1622.
24. Walsh JM, Grady D. Treatment of hyperlipidemia in women. JAMA 1995; 274: 1152-8.
25. Sacks FM, Pfeffer MA, Moye LA et al. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. N Engl J Med 1996; 335: 1001-1009.
26. Byington RP, Jukema JW, Salonen JT, Pitt B, Bruschke AV, Hoen H, Furberg CD, Mancini GB. Reduction in cardiovascular events during pravastatin therapy. Pooled analysis of clinical events of the Pravastatin Atherosclerosis Intervention Program. Circulation 1995; 92: 2419-25.
27. Kane JP, Malloy MJ, Ports TA, Phillips NR, Diehl JC, Havel RJ. Regression of coronary atherosclerosis during treatment of familial hypercholesterolemia with combined drug regimens. JAMA 1990; 264: 3007-12.
28. Waters D, Higginson L, Gladstone P, Boccuzzi SJ, Cook T, Lesperance J. Effects of cholesterol lowering on the progression of coronary atherosclerosis in women. A Canadian Coronary Atherosclerosis Intervention Trial (CCAIT) substudy. Circulation 1995; 92: 2404-10.
29. Mercuri M, Bond MG, Sirtori CR, Veglia F, Crepaldi G, Feruglio FS, Descovich G, Ricci G, Rubba P, Mancini M, Gallus G, Bianchi G, D’Alo G. Ventura. Pravastatin reduces carotid intima – media thickness progression in an asymptomatic hypercholesterolemic mediterranean population: the Carotid Atherosclerosis italian Ultrasound Study. Am J Med 1996; 101: 627-34.
30. Darling GM, Johns JA. McCioud PI, Davis SR. Estrogen and progestin compared with simvastatin for hypercholesterolemia in postmenopausal women. N Engl J Med 1997; 337: 595-601.
31. Sbarouni E, Kyriakides ZS, Kremastinos DT. The effect of hormone replacement therapy alone or in combination with simvastatin on plasma lipids of hypercholesterolemic post-menopausal women with coronary artery disease. J Am Coll Cardiol 1998; 32: 1244-50.
32. Davidson M, Testolin LM, Maki KC, von Duvillard S, Drennan K. A comparison of estrogen replacement, pravastatin and combined treatment for the management of hypercho lesterolemia in postmenopausal women. Arch Intern Med 1997; 157: 1186-1192.
33. Fak AS, Erenus M, Tezcan H, et al. Effect of simvastatin only or in combination with continuous combined hormone replacement therapy on serum lipid levels in hypercholesterolaemic post – menopausal women. Eur Heart J 2000; 21: 190-197.
34. Herrington DM, Werbel BL, Riley WA, Pusser BE, Morgan TM. Individual and combined effects of estrogen/progestin therapy and lovastatin on lipids and flow-mediated vasodilation in postmenopausal women with coronary artery disease. J Am Coll Cardiol. 1999 Jun; 33(7): 2030-7.
35. LaRosa JC. Cholesterol management in women and the elderly. J Intern Med. 1997; 241: 307-16.
36. Schroft HG, Bittner V, Vittinghoff E, Herrington DM, Hulley S for the HERS Research Group. Adherence to National Cholesterol Education Program treatment goals in postmenopausal women with heart disease: the Heart and Estrogen/Progestin Replacement Study (HERS). JAMA 1997; 277: 1281 – 1286.
37. Venkavaata et al. Circulation 2000; 102: 2687-2691.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO