Manejo Anestésico y Participación de Enfermería
En Procedimentos Quirúrgicos Urgentes en Unidades de Cuidado Intensivo
Erick Valencia* , Olga Teresita Salazar V.**
* Médico, Universidad Pontificia Bolivariana. Anestesiólogo,
Universidad de Antioquia. Intensivista general y de trasplantes,
Fundación Santa Fe de Bogota y Freeman Hospital,
Newcastle upon Tyne, England.
correspondencia: erickvalencia@hotmail.com
** Enfermera, Universidad de Antioquia. Unidad de cuidados
intensivos, Hospital General de Medellín.
Actual. Enferm. 2003; 6(3):19-23
Resumen
El advenimiento del constante progreso del manejo de los pacientes críticamente enfermos y el aumento de la tecnología en las unidades de cuidados intensivos (UCI), ha permitido que día a día mayor número de pacientes con patologías quirúrgicas de difícil manejo necesiten intervenciones como parte de la solución del problema. En algunas ocasiones, las condiciones deterioradas de los pacientes en estados críticos no permite que sean llevados al quirófano. El manejo anestésico y de enfermería para procedimientos quirúrgicos en UCI se convirtió en una realidad, exigiendo orden dentro del cubículo, participación de diferentes especialidades, orden en el manejo de líneas por parte de enfermería y un manejo anestésico que varía de lo realizado en el quirófano.
Sólo con la adecuada elaboración de guías de manejo se le puede hacer frente a situaciones científicas nuevas en los pacientes en estado crítico.
Palabras clave: cuidado intensivo, anestesia, procedimientos quirúrgicos, atención de enfermería.
Summary
Actually, excellent management and state of the art in technology are becoming more and more popular with critical care patients therefore, the patients have been undergoing to more complicated surgical interventions to resolve the illness. Not withstanding, unstable physiological conditions don’t allow transfer critically ill patients to the theatre. Anaesthetic and nurse management to surgical procedures in intensive care is a reality. Therefore, surgical specialities (Obstetricians, surgeons and orthopaedists) nurse knowledge and in some other way anaesthetic management as well as a neat intensive care room are required. The protocols design acts as helpers in order to cope with the ups and downs of new scientific situations in intensive care.
Key words: intensive care, anaesthesia, surgical procedures, nursing care.
Introducción
Actualmente, el gran avance del manejo de pacientes críticamente enfermos con patología quirúrgica cada vez más complicadas, ha permitido el surgimiento de un grupo de pacientes que además de su condición crítica sistémica, necesitan un procedimiento quirúrgico obligatorio (lavados de cavidad abdominal, inmovilizaciones externas pélvicas, cesárea, entre otras). Un procedimiento que en algunas ocasiones hace la diferencia entre la vida y la muerte. Su condición crítica no permite que esos pacientes sean llevados al quirófano con todas las condiciones tanto estériles como anestésicas que brinda la sala quirúrgica. Por lo tanto, la decisión de realizar el procedimiento quirúrgico en el cubículo de la unidad de cuidados intensivos necesita una ompleta participación de un amplio grupo: el cirujano (cirujano, ortopedista u obstetra) el anestesiólogointensivista, la enfermera de cuidado crítico y en algunas instituciones la auxiliar de enfermería entrenada en el manejo del paciente un estado crítico.
La sedación profunda en cuidados intensivos generalmente se hace con el fin de calmar el paciente, buscar cooperación, aliviar el dolor(1) o cuando los pacientes son sometidos a ventilación mecánica.
Las políticas de manejo anestésico o de sedación profunda para procedimientos quirúrgicos por fuera del quirófano necesitan protocolos bien elaborados con el fin de evitar complicaciones.
Este artículo enfatiza los factores que afectan la sedación profunda y anestesia general para procedimientos quirúrgicos en la unidad de cuidados intensivos y los fármacos de mayor utilización clínica; buscando la mayor seguridad del paciente según las diferentes patologías de base y las condiciones farmacológicas de cada medicamento.
No olvide, que siempre se debe tener en cuenta la aceptación del procedimiento quirúrgico por parte de los familiares.(2)
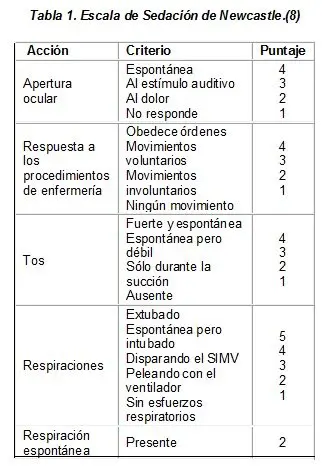
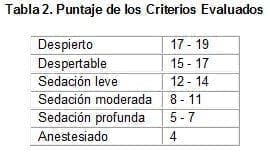
En los pacientes en cuidados intensivos es difícil determinar la línea de separación entre sedación profunda y anestesia general. La sedación, analgesia, relajación muscular y el control del sistema nervioso autonómico pueden ser logrados bajo sedación profunda; sin embargo, la condición crítica de estos pacientes hace necesario buscar un nivel que permita controlar todas las variables anteriores descritas sin alterar el sistema cardiovascular.(3) Tradicionalmente se ha utilizado un anestésico halogenado para la anestesia general en los quirófanos;(4-7) pero en las unidades de cuidado intensivo la técnica de elección es la anestesia intravenosa. La anestesia intravenosa en este grupo de pacientes es algo diferente a la de los pacientes en los quirófanos. Debe recordarse la labilidad cardiovascular, razón por la cual las dosis deben ser tituladas lentamente hasta lograr un equilibrio de lo deseado entre buena tolerancia al procedimiento y buena función cardiovascular. Durante la búsqueda de dicho equilibrio, pueden utilizarse diferentes escalas de sedación con el fin de conocer un adecuado nivel de anestesia general y no sedación profunda. (Tablas 1 y 2).(8) Estos pacientes generalmente se encuentran con intubación orotraqueal, nasotraqueal o traqueostomía; por lo que no se necesitan dosis para la inducción anestésica. Esto es lo que he llamado “Anestesia sin inducción”.
Las posiciones necesarias para el procedimiento quirúrgico como la toracotomía en decúbito lateral tienen implicaciones hemodinámicas que deben ser tenidas en cuenta en este grupo de pacientes. Se deben conocer las condiciones hemodinámicas, con registro de la presión arterial, frecuencia cardiaca, gasto cardiaco, resistencia vascular sistémica y pulmonar antes del cambio de posición. En ocasiones, se necesita hacer alguna intervención farmacológica (inotrópicos: adrenalina, noradrenalina) o con volúmenes (cristaloides o coloides) antes del cambio de posición y del procedimiento.
El manejo de los inotrópicos depende de las condiciones hemodinámicas del paciente, de la dosis que recibía el paciente antes del procedimiento y de las posibilidades de acceso central. Los inotrópicos siempre deben ser indicados según un adecuado análisis de los parámetros hemodinámicos obtenidos para determinada patología de base y nunca con base en los parámetros numéricos aislados. Actualmente se recomienda mantener presiones arteriales medias mayores de 80 – 85 mmHg en los pacientes críticamente enfermos, con el fin de mantener una buena perfusión renal; esta conducta no se debe olvidar durante el procedimiento quirúrgico en la UCI.(9)
La enfermera tiene una participación activa en la organización de líneas de acceso necesaria para determinado procedimiento y según los requerimientos de volumen y drogas solicitados por el anestesiólogo. La constante en la monitoria, control de parámetros, detección temprana de problemas; ha hecho de la enfermera con la colaboración de la auxiliar de enfermería un grupo fundamental en el manejo de estos pacientes. Cada línea de acceso venoso tiene diferentes condiciones para ser utilizada antes del procedimiento y éstas se deben tener en cuenta.
El manejo de los inotrópicos depende de las condiciones hemodinámicas del paciente, de la dosis que recibía el paciente antes del procedimiento y de las posibilidades de acceso central. Los inotrópicos siempre deben ser indicados según un adecuado análisis de los parámetros hemodinámicos obtenidos para determinada patología de base y nunca con base en los parámetros numéricos aislados. Actualmente se recomienda mantener presiones arteriales medias mayores de 80 – 85 mmHg en los pacientes críticamente enfermos, con el fin de mantener una buena perfusión renal; esta conducta no se debe olvidar durante el procedimiento quirúrgico en la UCI.(9)
La enfermera tiene una participación activa en la organización de líneas de acceso necesaria para determinado procedimiento y según los requerimientos de volumen y drogas solicitados por el anestesiólogo.
Protocolo para Procedimentos Quirúrgicos Urgentes en la Unidad de Cuidado Intensivolizaciones
Objetivos
1. Brindar al paciente una atención especializada y/o intervencionista en el momento oportuno, para contribuir a mejorar su estado de salud y disminuir las complicaciones derivadas.
2. Orientar al personal de enfermería en el manejo eficiente y eficaz de estos procedimientos que se traduzcan en el éxito del mismo.
3. Disponer de accesos venosos suficientes y adecuados para la asistencia de diferentes procedimientos quirúrgicos y manejo anestésico, que permitan actuar oportunamente, disminuir el tiempo del procedimiento y evitar posibles complicaciones derivadas de una inadecuada planeación.
Parámetros
Para la realización de procedimientos quirúrgicos a pacientes dentro de la UCI, se tendrán en cuenta parámetros como:
1. Inestabilidad hemodinámica
2. Soporte ventilatorio que requiera asistencia de PEEP continuo
3. Imposibilidad de traslado o movilización del paciente
4. Mayor riesgo que beneficio para el usuario en su traslado a cirugía.
Equipo médico y paramédico
Sólo estará el personal estrictamente necesario dentro del cubículo:
- Cirujano, ginecoobstetra u ortopedista
- Ayudante
- Instrumentadora
- Circulante interna: enfermera jefe o auxiliar de enfermería de UCI según necesidad
- Anestesiólogo – intensivista de turno: podrá estar dentro o fuera del cubículo, según necesidad
- Circulante externa: auxiliar de enfermería quirúrgica
- Personal de apoyo: perinatólogo, etc.
Procedimientos
Los procedimientos quirúrgicos urgentes que se realizan en la UCI, son:
- Lavados abdominales
- Cesáreas
- Inmovilizaciones externas
- Traqueostomías
- Toracotomías.
Fármacos Necesarios y Recomendaciones en los Procedimientos Quirúrgicos
Aspectos fisiológicos de los fármacos
1. De las Benzodiacepinas la ideal es el Diazepam por varias razones:
- Dosis de 5-10 mg IV en bolos titulables
- Bajo costo
- No necesita que el paciente despierte después de estos procedimientos en la unidad, razón por la cual no se necesita revertir al paciente de los efectos de la sedación(10)
- Mayor estabilidad hemodinámica
- Tiempo de vida media y corta
- Dosis en bolos titulables.
2. De los Opioides pueden utilizarse el Alfentanil, Fentanyl y/o la Morfina por varias razones:(10)
- Dan buena analgesia y sedación
- Dosis de Fentanyl en infusión continua creciente
- Dosis de Fentanyl de 250-1000 mcg/h
- Dosis de Morfina: 2,5-5 mg IV
- Dosis de Alfentanil: 1,5 – 3 mg IV inicialmente y luego 25 -50
- mcg/kg/h.
- Tenga cuidado con la vasodilatación producida por la Morfina o el Fentanyl cuando se utiliza en bolos
3. Relajación neuromuscular:
- Pueden utilizarse: Vecuronio, Pipecuronio
- No se debe utilizar Atracurium por el riesgo de vasodilatación en estos pacientes
- Una nueva alternativa es utilizar
- Cisatracurium (Nimbium®)
- Vecuronio 5-15 mg en bolos, hasta obtener pérdida del tren
- Pipecuronio 50-100 mg en iguales condiciones al anterior
- Cisatracurium en dosis inicial de 0,15 mg/k y mantenimiento 3 mcg/kg/min e infusión continua
- Las dosis deben ser titulables
- Nunca se deben revertir los relajantes neuromusculares.
4. Otros fármacos adicionales:
Lidocaína: 0,5-1mg/kg cuando se está manipulando la tráquea en las traqueostomías
Ketamina: 10-25 mg en aquellos pacientes que requieran mejor analgesia con alto riesgo de vasodilatación y que de base tengan la capacidad de aumentar el VO2 y la liberación de catecolaminas
Syntocinon: para las cesáreas 10-20U en 500 ml de solución salina para pasar en forma titulable por el anestesiólogo o intensivista.
Aspectos fisiológicos de las posiciones y procedimientos
1. Tenga en cuenta que cuando están manipulando vísceras en lavados de la cavidad abdominal puede aparecer la liberación masiva de protaglandina E (PGE) que desencadena vasodilatación severa
2. Recuerde que durante la cesárea, hay una pérdida masiva de líquidos durante la extracción del feto
3. Pensar siempre en la fisiología materno fetal y las repercusiones en la oxigenación y perfusión fetal cuando se está suministrando drogas o hay cambios de posición; siempre se debe llamar el neonatólogo
4. Los inmovilizadores externos de pelvis sangran en algunas ocasiones
5. Ser muy cuidadosos en el cambio del tubo endotraqueal por traqueostomía, mantener el paciente con buena relajación
6. Cuando requieran posiciones en decúbito lateral (DL) o decúbito supino (DS), tenga en cuenta dos aspectos importantes:(11)
- No es fácil hacer ventilación con PCV y en algunas ocasiones tiene que pasarse a una ventilación mecánica controlada (CMV)
- Tenga en cuenta el mayor compromiso de la oxigenación del pulmón dependiente. Nunca les reduzca el PEEP
- La monitoría de PCWP (presión en cuña) puede no ser confiable, dependiendo de donde quede el balón del catéter y en qué posición se ponga al paciente.
- Por esta razón se deben tener medidas hemodinámicas previas al cambio de posición
- Si no es clara la PCWP, usar un catéter REF y medición de volumen diastólico final del VD en defecto de la cuña para manejar el volumen y las presiones del paciente
- No hay reportes de la utilización de tubos de doble luz en procedimientos quirúrgicos en la UCI.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO