Derivados Sanguíneos en el Recién Nacido
Introducción
En el último decenio, los avances en la tecnología de selección de donantes de sangre y verificación de condiciones, ha mejorado la calidad de las transfusiones disminuyendo la frecuencia de contaminación por virus como el VIH, la Hepatitis B (VHB), la Hepatitis C (VHC), entre otros.(1) Debido al temor de las transfusiones que se observa en la población general, las instituciones hospitalarias establecieron la norma de informar a la familia el procedimiento, explicar los riesgos y beneficios, y solicitar su aprobación.(2)
Las donaciones de familiares cercanos al paciente representan una mejor opción para disminuir los riesgos relacionados con la transfusión en comparación con la de donantes voluntarios, aunque esta medida no ofrece seguridad absoluta. En pacientes pediátricos mayores existe la posibilidad de utilizar las donaciones autólogas.
Debido a las tomas frecuentes de sangre y a la respuesta inadecuada a la eritropoyetina los recién nacidos prematuros menores de 1,3 I< de peso al nacer requieren múltiples transfusiones de glóbulos rojos durante las primeras semanas de vida.
Por tal motivo es muy importante tener algunas coiisideraciones para la transkisih de los diferentes componentes sanguíneos en el recién iiacido y SLIS cuidados específicos como se describe a continuación.
Transfusión Sanguínea
La transfusión se define como el procedimiento c h c o por medo del cual se trasplanta sangre o sus derivados de un organismo a otro.
Sangre Total
Contiene todos los componentes hemáticos y se administra en pacientes que necesitan reponer su volumen intravascular y eritrocitos en forma simultánea como ocurre en las pérdidas hemáticas agudas. La unidad de sangre de 423 ml se extrae de un solo donante.
Indicaciones
- Hipovolemia por sangrado agudo
- Exanguinotransfusión en niños con hemoglobina menor de 12 g%
- Hidrops fetalis(3) en la que el recién nacido se encuentra severamente isoinmunizado generalmente por grupo (ABO) o Rh, por niveles de bilirrubina mayor de 4 mg/dl en sangre del cordón, considerados críticos para kernicterus o encefalopatía bilirruibínica, sepsis y diátesis hemorrágica difícilmente corregible.(4,5)
Selección de la sangre
- Cuando se espera el nacimiento de un recién nacido isoinmunizado, además de tener disponible sangre cero negativo ( 0 -) compatible para exanguino se deben tener también glóbulos rojos cero negativo (O-) para corregir la anemia. Es útil hemoclasificar a los familiares de la madre para tener un donante en caso de emergencia
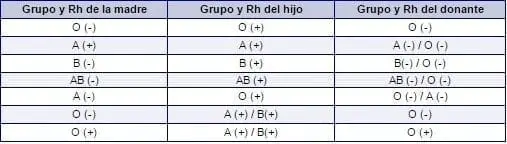
- La sangre para la exanguinotransfusión debe ser compatible con la del niño.(Tabla 1)
Tabla 1. Selección de la Sangre para el Recién Nacido por Incompatibilidad de Grupo y/o Rh
- La sangre debe ser fresca, para evitar pérdidas de factores de coagulación, acumulación de potasio, disminución de plaquetas y deterioro de los glóbulos rojos. Es importante descartar este componente después de cinco días de extraída.(6-8)
- Su almacenamiento requiere una temperatura de 2 a 6 grados centígrados.(9-10)
- El almacenamiento de eritrocitos dentro de sus componentes líquidos ocasiona alteraciones bioquímicas coii el paso del tiempo, denominadas “lesiones por almacenamiento.” Estas incluyen la salida de potasio (K+) desde los glóbulos rojos al líquido extracelular y la depleción del 2,3 difosfoglicerato intracelular (fosfato orgánico que afecta en forma directa la capacidad del eritrocito para liberar oxígeno en un pH particular).(9)
- Toda unidad de sangre o sus componentes debe llevar el sello nacional de calidad que garantice la práctica de las pruebas obligatorias: VIH, histocompatibilidad, antígeno de superficie, hepatitis By C, enfermedad de Chagas, serología para identificación de sífilis, rastreo de anticuerpos y hemoclasificación. (Figura 1)
Figura 1. Equipo de Transfusión Sanguínea
Consideraciones especiales – Derivados Sanguíneos en el Recién Nacido
Las pruebas de histocompatibilidad incluyen: verificación de la hemoclasificación del donante, determinación del grupo (ABO) y del Rh, rastreo para anticuerpos inesperados en el receptor y la prueba cruzada mayor. Esta última se realiza utilizando células del donante, tomadas de un segmento del tubo de la bolsa que contiene la unidad de sangre total de glóbulos rojos, más el suero del receptor
Una vez se recibe el componente sanguíneo en el servicio, es necesario confrontar los datos del paciente con el componente (nombre completo del receptor, número de historia clínica, tipo de sangre y Rh, número de bolsa y fecha de expiración), revisar detalladamente el componente sanguíneo (libre de macromoléculas,(5) coágulos y color adecuado de acuerdo con el componente) y verificar que la unidad esté sellada, que contenga los sellos de calidad del Ministerio de Salud y el formato diligenciado de la prueba cruzada.
La sangre o sus componentes se deben transfundir idealmente a la temperatura corporal.
En cirugías extracorpóreas se utilizan calentadores especiales programados con la temperatura adecuada. En la Unidad de Cuidado Intensivo Neonatal de nuestra Institución se utiliza el calor corporal de la madre y el calor de la incubadora
La sangre o sus derivados no se deben mezclar con ningún medicamento o líquidos endovenosos en el momento de la transfusión En el recién nacido la sangre se debe administrar por vía venosa periférica a través de un catéter de calibre pequeño (No. 24) y solamente se realiza por vía venosa central en casos excepcionales, previo lavado del catéter con solución salina normal (SSN) antes y después de su administración con el fin de evitar la obstrucción secundaria del catéter.
Se debe evitar su administración a través de catéteres centrales de inserción periférica (PIC) debido a que no están diseñados para el paso de este tipo de macromoléculas
La duración de la transfusión debe realizarse en un tiempo no mayor de tres horas ni menor de una hora.
Glóbulos Rojos
Los eritrocitos concentrados o glóbulos rojos son el resultado de la separación del plasma y las plaquetas, lo que se obtiene por centrifugación o sedimentación.
Indicaciones
La transfusión de glóbulos rojos a recién nacidos y neonatos pretérmino son controvertidas, (11,13) la mayoría de los neonatólogos coinciden en que los recién nacidos prematuros no requieren transhsión a no ser que manifiesten problemas clínicos relacionados con la anemia (taquicardia, taquicardia, pobre ganancia de peso y letargia, entre otros).
Los criterios establecidos para la transfusión de eritrocitos o glóbulos rojos en el recién nacido, de acuerdo con un estudio multicéntrico realizado por Shannon y C
- Transfundir con un hematocrito menor o igual de 20% si el paciente está asintomático y con reticulocitos menores de 100.000 x mL
- Transfundir si el hematocrito es menor o igual de 30% y si el paciente:
- Está recibiendo oxígeno a una concentración menor de 35%
- Está ventilado con presión positiva constante en la vía aérea (CPAP) y con una presión media menor de 6 cm H,O – Presenta apnea o bradicardia (más de 12 episodios en 24 horas)
- Tiene una frecuencia cardiaca menor de 180 por minuto o la frecuencia respiratoria es mayor de 80 por minuto, en forma persistente, en 24 horas
- Tiene ganancia de peso menor de 10 g por día durante 4 días, con un aporte mayor o igual de 100 Kcal/día
- Está programado para cirugía
- Transfundir si el bematocrito es igual o menor de 3 5 % si el paciente:
- Está recibiendo oxígeno a una concentración mayor de 35%
- Está ventilado con presión positiva constante en la vía aérea (CPAP) y con una presión media de la vía aérea mayor de 6 cm de H,O
- No transfundir
- Para reemplazar la volemia extraída
- Cuando el único signo es el hematocrito por debajo del límite inferior.
Clasificación de los glóbulos rojos
Eritrocitos concentrados
La separación del plasma es útil en personas que reciben múltiples transfusiones y tienen el antecedente de reacciones alérgicas. El lavado de eritrocitos mediante un dispositivo de celdas automatizadas permite su concentración al disminuir el plasma residual y eliminar el exceso de potasio extracelular que se acumula con su almacenamiento.
Está indicado en niños en quienes se haya documentado hipercalemia o faüa renal. El lavado de los entrocitos concentrados disminuye el número de leucocitos residuales a menos de 107. Deben ser transfundidos en un término no mayor de 24 horas.(8)
Eritrocitos concentrados, congelados y deglicerolizados
Permiten el almacenamiento de eritrocitos por largo tiempo (años) para pacientes que necesiten recibir sangre de difícil consecución (generalmente estos han sido aloinmunizados por efectos de transfusiones previas). Para conservarlos se les agrega glicerol al 10%, se congelan a menos de 80°C y cuando sea necesario se descongelan y lavan para eliminar el glicerol (desglicerolización). Dado que la técnica de congelación y descongelación es lenta y costosa, sólo se utiliza en casos excepcionales.
Eritrontos leucomduidos
La unidad de eritrocitos concentrados contiene en promedio 1 x 10′ leucocitos. Los glóbulos blancos residuales se eliminan por centrifugación, lavado, congelación, desglicerolización o por filtración en el momento de donar la sangre (filtración directa), método eficiente si se utiliza en forma adecuada.
Los filtros leucorreductores que eliminan los leucocitos de las unidades de glóbulos rojos y plaquetas contienen fibras de poliester de acetato de celulosa y son utilizados en forma directa en el paciente según las recomendaciones del fabricante. El bajo flujo puede ocasionar coagulación en el filtro o mal funcionamiento del mismo.
El citomegalovirus (CMV), se encuentra dentro de los leucocitos, por lo que se transmite a través de la transfusión; los eritrocitos descongelados y/o desglicerolizados, y los filtros leucorreductores disminuyen este riesgo.
Componentes Irradiados
La irradiación de los componentes sanguíneos celulares (sangre total, glóbulos rojos, plaquetas) está indicada para prevenir el riesgo de enfermedad injerto vs huésped en pacientes susceptibles, severamente inmuno-comprometidos, en neonatos con certeza o sospecha de inmunodeficiencia congénita o adquirida, y fetos que requieren transfusiones intrauterinas se recomienda la transfusión de sangre irradiada, sin embargo, en niños pretérmino su uso es controvertido.(14-15)
Se estima que en Estados Unidos el riesgo de transmitir infecciones virales del donante con pruebas serológicas negativas es para el VIH de un caso por cada 493.000, para elVHC de uno por cada 103.000 casos y de uno por cada 63.000 para el VHB. El citomegalovirus es el más prevalente con 30 a 70% de donantes de sangre seropositivos.(16)
Son factores de riesgo para la transmisión del citomegalovitus a través de transfusiones los recién nacidos con peso menor de 1200 g al nacer y las transfusiones mayores de 50 mi de sangre.(17)
Consideraciones especiales – Derivados Sanguíneos en el Recién Nacido
- Los eritrocitos se deben almacenar a una temperatura entre 2 y 6°C hasta por 35 días(10)
- El valor del hematocrito de una unidad de glóbulos rojos oscila entre 70 y 8O%
- Regularmente se elige para transfusiones neonatales volúmenes pequeños (15 mL/ %/dosis) con el fin de disminuir el riesgo de sobrecarga circulatoria
- Se debe efectuar la transfusión en un período de tiempo no mayor de 2 a 4 horas
- Solicitar la distribución del volumen a transfundir en unidades pequeñas (220 a 260 mi) o en fracciones menores según las necesidades del paciente
- Utilizar sólo glóbulos rojos frescos ha creado controversia; sin embargo el cálculo de la cantidad de potasio que recibirían si no fueran frescos parece no tener relevancia clínica en las cantidades pequeñas que se transfunden (15 mL/Kg).
Las concentraciones plasmáticas de potasio en unidades de glóbulos rojos se aproximan a 50 mEq/L (0.05 mEq/mL) luego de 42 días de almacenamiento.
La transfusión de glóbulos rojos de un lactante que pesa 1% es de 15 mL, que equivale a recibir solamente 0.15 mEq de potasio.(4)
Esta dosis es bastante pequeña en comparación con el requerimiento diario habitual de potasio (2 a 3 mEq/Kg), este fundamento no se puede aplicar a transfusiones en volúmenes grandes (mayores de 25 mL/Kg) en los cuales las dosis más grandes de potasio pueden ser peligrosas, en especial si se administran con rapidez.(9)
Autores:
lanca Cecilia Díaz Gutiérrez *
Enfermera Magistra en Pediatría. Jefe de la
Unidad de Cuidado Intensivo Neonatal,
Fundación Santa Fe de Bogotá.
Correspondencia: enfermeria@fsfb.org.co
CLIC AQUÍ Y DÉJANOS TU COMENTARIO