Estudio y Tratamiento Racionales de la Vía Biliar en Pancreatitis Aguda
MARULANDA S., MD.: HERNÁNDEZ J.D., MD., SCC; HERNÁNDEZ R., MD.
Operar es másfácil que pensar ….
pero, el que primero piensa y luego opera,
es más exitoso que aquel que primero
opera para después pensar.
S. Marulanda.
Palabras clave: Odditis, «Wirsungitis», «Canaliculitis», colangiopancreatografía retrógrada endoscópica, esfinterotomía endoscópica, colangiografía intraoperatoria.
Se presenta el estudio y tratamiento de la vía biliar en 67 pacientes con pancreatitis aguda y patología biliar asociada.
La colangiopancreatografía retrógrada endoscópica (CPRE), tuvo las siguientes indicaciones:
I. Temprana urgente, cuando el episodio fue considerado grave al ingreso y se acompañaba de signos de obstrucción biliar o colangitis (n=2).
II. Tardía urgente, cuando el episodio al ingreso era considerado leve, pero evolucionaba tórpidamente y presentaba signos de obstrucción biliar o colangitis (n=3).
III. Electiva, cuando el episodio era leve y de recuperación rápida pero había signos de obstrucción biliar persistente ( n=12).
Si el episodio era leve y sin ningún signo que indicara obstrucción biliar persistente o colangitis, los pacientes eran llevados a colecistectomía y colangiografía intraoperatoria (CIO) (n= 40) La gravedad se estimó con APACHE II. La coledocolitiasis estuvo presente solamente en 9 casos (13,4$).La CIO fue normal en los 40 casos que se realizó. La mortalidad en general fue de 8 casos (12%) pero solamente 4 murieron por causa directa de la pancreatitis (6%). Conclusión: La CPRE en pancreatitis aguda biliar debe ser usada en forma selectiva ya que tiene indicaciones precisas; la CIO es de mucho valor en pacientes en quienes no está indicada la CPRE; la colangiopancreatografía por resonancia magnética (CPRM) y la ultrasonografía endoscópica ( UE ) no están al alcance de nuestras manos; sin embargo, señalamos que no son terapéuticas pero sí muy costosas.
Introducción
“Buscar el cálculo en el divertículo ( la ampolla de Vater ) tan pronto como sea posible después de la aparición de los síntomas, sería el procedimiento correcto si la naturaleza real del ataque pudiera ser reconocida precozmente. Opie ha encontrado que los cálculos biliares se hallan presentes en la mayoría de los casos de pancreatitis hemorrágica recientemente reportados “.
“Si este paciente… hubiese sido operado y el cálculo removido en algún momento antes del comienzo de sus severos síntomas… su vida pudiera haber sido salvada. Sin la operación había mínima esperanza por cuanto la entidad responsable de sus lesiones había persistido” (William Hasted, 1901, citado por Patiño) (1).
Halsted se refería al famoso caso de una pancreatitis severa, la cual él intervino. El paciente falleció; Opie, patólogo de la Institución, encontró en la autopsia, además de una pancreatitis hemorrágica, un cálculo enclavado en la ampolla de Vater (1).
En 1925, Moynihan escribió : “No hay duda de que la recuperación de una pancreatitis aguda de todos los grados, excepto las más severas, es posible sin operación…. Sin embargo, también es igualmente cierto que la recuperación de la enfermedad, sin la operación, es tan rara que ningún caso debería dejarse sin operar”. Se refería a la importancia del drenaje biliar urgente en caso de pancreatitis por cálculo. Citado por Neoptolemos (2).
Desde esos momentos se presume que la pancreatitis aguda biliar es una enfermedad asociada siempre a la presencia de cálculos en la vía biliar; de aquí el nombre de pancreatitis por cálculos, en inglés Gallstone Pancreatitis. Se dice quela enfermedad comienza, cuando los cálculos se impactan en la papila o pasan a través de ella (1, 3, 4).
Las anteriores consideraciones están basadas en las siguientes observaciones:
1. La incidencia de cálculos en el colédoco, en el momento de la cirugía, durante la fase aguda de la pancreatitis es muy alta; 63% a 78% según Kelly (5) y Stone (6).
2. La recuperación de cálculos en la materia fecal de la mayoría de pacientes que presenta un episodio de pancreatitis aguda (4, 7).
3. En la fase temprana de la enfermedad se visualizan claros signos de inflamación en la ampolla, los cuales han sido demostrados en biopsia; estos hallazgos no están presentes cuando la endoscopia o la cirugía han sido realizadas varias semanas después de que el ataque de pancreatitis ha cedido (1, 8, 9). También se ha informado que la gravedad y la presencia de complicaciones de un episodio de pancreatitis aguda, está relacionado con la presencia de coledocolitiasis (2) y también con el tiempo que dure la impactación en la papila, si se llegara a presentar (10).
A este respecto, Patiño (1), citando a Acosta (10), comenta: “La frecuencia de las lesiones graves del páncreas se incrementan en forma significativa, hasta en 84,6%, cuando la duración de la obstrucción excede las 48 horas ’’.
Acosta y col (10) demostraron que la esfinterotomía transduodenal quirúrgica reducía la mortalidad asociada con pancreatitis aguda del 16% al 2%. Comentaban ellos, que el desalojo de un cálculo impactado, podría prevenir la progresión de una pancreatitis edematosa a una hemorrágica.
El pensamiento de Acosta, a pesar de que su trabajo, no fue un ensayo clínico controlado, sirvió de base conceptual y condujo a muchos a proponer la limpieza quirúrgica urgente del colédoco para todos los casos de pancreatitis aguda asociada a cálculos (11, 12).
Stone (6) en un ensayo clínico controlado mostró que la mortalidad en pacientes tratados por esfinteroplastia transduodenal antes de las 72 horas de hospitalización fue menor que en los pacientes tratados en forma conservadora.
Sin embargo, otros han encontrado que la cirugía biliar urgente en pancreatitis aguda incrementa la mortalidad (13, 14).
El gran auge que ha tomado en el mundo la CPRE debido a las ventajas que tiene sobre la cirugía en razón a que los cálculos pueden ser identificados y retirados sin necesidad de anestesia general ni trauma quirúrgico, hacen que este acceso reemplace a la esfinterotomía transduodenal quirúrgica en el tratamiento de la pancreatitis aguda (15-17).
Existen tres ensayos clínicos controlados que estudian el uso de la CPRE en pancreatitis aguda biliar (18-20).
Neoptolemos en Leicester (18), reportó 121 pacientes con pancreatitis biliar que fueron asignados a CPRE antes de 72 horas ( y papilotomía si se encontraban cálculos en la vía biliar), o a tratamiento convencional.
Entre los pacientes con pancreatitis severa, se disminuyó la morbilidad pero no la mortalidad. En los pacientes con episodio leve no hubo ninguna diferencia.
Fan de Hong Kong (19) “aleatorizó” 195 pacientes; a un grupo les realizó CPRE y papilotomía, antes de las 24 horas de hospitalización, y a otro grupo le instauró tratamiento conservador. La mortalidad y las complicaciones locales y sistémicas fueron similares en los dos grupos; la incidencia de sepsis biliar fue significativamente más baja en el grupo de CPRE y papilotomía. Fan estableció que la descompresión endoscópica de la vía biliar obstruida beneficiaba a los pacientes severamente enfermos con pancreatitis y colangitis.
Los estudios de Neoptolemos y Fan incluyen pacientes con ictericia obstructiva, lo mismo que los de Acosta (4). En este momento no quedaba claro el beneficio terapéutico de la CPRE en pacientes con pancreatitis biliar pero sin obstrucción biliar.
El tercer estudio es de Folsch y col, de Alemania (20), quienes en 1997 reportaron el resultado de un ensayo clínico, multicéntrico, prospectivo, “aleatorizado” en pacientes con pancreatitis aguda biliar, pero sin obstrucción biliar ni colangitis. A un grupo lo sometieron a CPRE y papilotomía, si era necesario, antes de las 72 horas del inicio de los síntomas, y al otro grupo le dieron tratamiento conservador. Las complicaciones en general fueron similares en los dos grupos, pero los pacientes del grupo invasor tuvieron complicaciones más serias, particularmente falla respiratoria.
Diez pacientes en el grupo invasor y 4 en el conservador murieron de complicaciones relacionadas con la pancreatitis aguda. Estas diferencias no fueron estadísticamente significativas. Folsch y col concluyeron: “En pacientes con pancreatitis biliar pero sin ictericia obstructiva, la CPRE y papilotomía no fueron benéficas”.
Cetta (21), citado por Nieto (22), señala que en pacientes con pancreatitis aguda biliar, la edad > de 55 años, bilirrubinas al ingreso > de 1,7 mg/dL, colédoco dilatado ( > de 6 mm ) a la ecografía y sospecha de cálculos en la vía biliar, predicen la presencia de coledocolitiasis con un 94% de probabilidad. La ausencia de todos los cuatro parámetros da una probabilidad de coledocolitiasis del 18%.
La evidencia registrada sugiere dos grandes cosas:
1. La pancreatitis aguda biliar leve, sin obstrucción biliar ni colangitis, no se beneficia con la CPRE y papilotomía. En pacientes sin estos criterios, la CPRE podría incrementar la morbilidad y mortalidad (23).
En un estudio retrospectivo (24), la incidencia de pancreatitis inducida por el procedimiento fue de 19% con la CPRE y de 6% con la CI0. Otro estudio, también retrospectivo, demuestra similares resultados: 24% de complicaciones pancreaticobiliares con la CPRE, contra 6% con la CIO (26).
2. La pancreatitis por cálculo no parece ser un fuerte predictor de coledocolitiasis cuando no hay signos de obstrucción de la vía biliar como: dilatación, ictericia, bilirrubinas y fosfatasa alcalina persistentemente elevadas o colangitis (23-26).
Los anteriores datos sugieren que los pacientes con pancreatitis aguda biliar grave, con signos de obstrucción biliar o colangitis, deben ser tratados con CPRE en algún momento antes de la colecistectomía, mientras que los que no cumplen estos requisitos se les debe practicar una colangiografía intraoperatoria transcística en el momento de la colecistectomía.
El presente trabajo, es una serie de casos, sin grupo control, que muestra nuestra experiencia en el tratamiento de la pancreatitis aguda biliar teniendo en cuenta todas las consideraciones hechas en esta introducción.
Materiales y Métodos
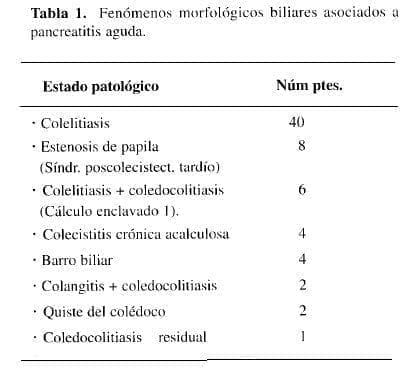
Se incluyeron todos los pacientes que ingresaron al Hospital Universitario de la Samaritana con diagnóstico de pancreatitis aguda asociada a una enfermedad biliar entre el 1 de junio de 1997 y el 30 de noviembre de 1998 ( Tabla 1 ).
Teniendo en cuenta que la pancreatitis aguda es una enfermedad leve y autolimitada en la gran mayoría de casos, los pacientes fueron tratados desde todos los puntos de vista en forma conservadora, incluyendo el estudio y tratamiento de la vía biliar, el cual se realizó así:
Realización de CPRE temprana urgente
Dentro de las primeras 72 horas después de iniciados los síntomas, se les realizó a todos los pacientes que cumplieron los siguientes requisitos:
· Episodio grave al ingreso, Apache II > 9, sin tener en cuenta la edad y las enfermedades crónicas; es decir, que la gravedad dependiera solamente de la pancreatitis.
· Signos de obstrucción biliar. (Ictericia, bilirrubinas y fosfatasa alcalina elevadas, vía biliar dilatada por ecografía).
· Sospecha de colangitis.
· Sospecha de ascariasis biliar por ecografía.
CPRE tardía urgente
Después de 72 horas de iniciados los síntomas. Se les practicó a los pacientes que ingresaron con pancreatitis leve pero evolucionaron tórpidamente, y solamente después del tercer día, cuando el episodio se agravó y aparecierón los signos de obstrucción biliar, sospecha de ascariasis o de colangitis.
CPRE electiva
Se les realizó a pacientes que se recuperaron de un episodio de pancreatitis aguda biliar leve y que presentaron, además, signos de obstrucción biliar, excepto colangitis. Este procedimiento se realizó en la misma hospitalización.
Se adicionó esfinterotomía endoscópica para la remoción de cálculos, cuando se consideró indicado.
Colecistectomía y colangiografía intraoperatoria
Se les hizo a todos los pacientes que no cumplieron requisitos para la realización de una CPRE; o sea, a aquellos que:
a. Durante toda la hospitalización su episodio fue leve y además nunca tuvieron signos de obstrucción biliar ni colangitis.
b. Durante toda la hospitalización su episodio de pancreatitis fue leve y presentaron en algún momento signos de obstrucción biliar pasajera; es decir, con remisión total y espontánea de los niveles de bilirrubina y de fosfatasa alcalina y con una ecografía biliar de control normal.
Resultados
De junio de 1997 a noviembre de 1998, ingresaron al Hospital Universitario de La Samaritana, 92 pacientes con diagnóstico de pancreatitis aguda. Se logró establecer asociación biliar en 67 casos ( 72,8%). Estos forman el universo de nuestra muestra. Además, hubo 5 asociados a ingestión de alcohol (5,4%), 5 post CPRE ( 5,4%), 2 postrauma (2,2%), 1 asociado a cáncer del páncreas (1,1%), 1 asociado a ascariasis en la vía biliar (1,1%), y 11 idiopáticos (12%).
Los fenómenos morfológicos biliares asociados se muestran en la Tabla 1.
El rango de edad estuvo entre 15 y 96 años con un promedio de 48 años. Predominó el sexo femenino con 43 pacientes ( 64,2%), y el masculino tuvo 24 casos ( 35,8%).
El APACHE II tuvo la siguiente distribución:
Menor que 9, 56 pacientes (83,6%)
Mayor o igual que 9, 11 ( 16,4%)
El estudio y tratamiento de la vía biliar se muestran en la Tabla 2.
La colangiografía intraoperatoria se pudo hacer en 40 pacientes, siendo normal en todos, debido a que se realizó en casos seleccionados, es decir, que no tuvieran signos ni probabilidad de obstrucción biliar. Fue fallida en 4 casos de colelitiasis, situación que no fue preocupante debido a que el diámetro del conducto cístico era de calibre tan pequeño, que impedía el paso de la sonda. El razonamiento que se aplicó en estos casos fue: si un cálculo es capaz de pasar a través de un cístico milimétrico, su tamaño es tan pequeño, que igual cosa hará a través de la papila. Recordemos que la papila tiene un diámetro de 2 mm (±1 mm) (27). El otro caso de CIO fallida correspondió a pancreatitis biliar aguda asociada a barro biliar; aquí la probabilidad de que exista un cálculo en la vía biliar es más remota. Se realizaron en total 53 colecistectomías distribuidas de la siguiente forma: laparoscópicas 21; por minilaparotomía 24; y clásica 8.
La CPRE se indicó solamente en 17 pacientes (25,3%), así:
CPRE + EE electiva en 12
CPRE + EE diferida en 3
CPRE + EE temprana urgente en 2.
Fueron fallidas 3 (17,6%), 1 electiva y 2 diferidas. Estos 3 pacientes fueron llevados a exploración quirúrgica de las vías biliares; a 2 se les practicó esfinteroplastia y a 1, coledocotomía y tubo en T.
La coledocolitiasis estuvo presente solamente en 9 casos (13,4 %).
Llama la atención el número tan alto de pacientes que presentaron pancreatitis aguda asociada a estenosis tardía de la papila: 8 (12%). Estos pacientes habían sido colecistectomizados mucho tiempo antes, desde 6 meses hasta 18 años.
La mortalidad global fue de 8 pacientes (12%), pero solamente en 4 (6%) la muerte estuvo relacionada con la pancreatitis. En 2 fue debida a necrosis pancreática masiva, y fueron intervenidas con diagnóstico de abdomen agudo, habiéndose encontrado la necrosis pancreática. Estos 2 pacientes tenían colelitiasis, por lo que se les practicó, además de la necrosectomía, colecistectomía más CIO, siendo esta última normal en ambos casos. El APACHE II postoperatorio fue de 16 y 17, respectivamente.
Otro paciente falleció debido a sepsis abdominal; éste perteneció al grupo de colangitis más coledocolitiasis. La CPRE, la papilotomía y la extracción de cálculos fueron exitosas; sin embargo, desarrollaron un absceso pancreático, con APACHE II de 18.
El cuarto fallecimiento, fue debido también a sepsis abdominal. Correspondió al paciente con el cálculo enclavado en la papila en quien la CPRE fue fallida. Luego se llevó a cirugía y se le practicó colecistectomía, esfinteroplastia y extracción del cálculo. Posteriormente, desarrollo necrosis pancreática infectada que requirió varias relaparostomías. El APACHE II más alto fue de 22.
Infortunadamente sólo se han podido seguir 38 pacientes (56,7%) con seguimientos muy irregulares, algunos hasta por períodos de 6 meses y otros hasta por 37 meses. Ninguno ha regresado con pancreatitis recidivante. Dos pacientes regresaron, con 1 pseudoquiste pancreático y otro con absceso de la glándula.
Discusión
Nos parece que el término pancreatitis por cálculo es un concepto que no refleja la realidad de todo el espectro de la patología biliar que comúnmente se asocia a la inflamación pancreática aguda. Es por esto que proponemos que en lugar de pancreatitis por cálculo se diga pancreatitis asociada a determinada patología biliar ( como se mostró en la Tabla 1). Ejemplo: pancreatitis asociada a barro biliar o a colelitiasis o a colecistitis crónica o a quiste del colédoco, etc.
Tampoco parece apropiado pretender explicar todos los episodios de pancreatitis agudas biliares por la presencia de cálculos en las vías biliares. En esta serie de casos, a la mayoría ( 86,5%) no se les documentó colecodolitiasis, ni por CPRE ni por CIO intraoperatoria.
Oría (28), utilizando el mismo método de tamización (“tamizaje”) de materia fecal que utilizó Acosta (4), CIO, ultrasonografía, cirugía y autopsia, demostró que en 51 pacientes con pancreatitis aguda por cálculos, solamente en 22, éstos se encontraron en la materia fecal; en 5 se encontraron en el colédoco, y en los otros 24 nunca abandonaron la vesícula. Oría concluye su artículo diciendo: “Aunque la explicación convencional de la ausencia de coledocolitiasis en este contexto es que la migración de los cálculos ya ha ocurrido, nuestros datos indican fuertemente que esta presunción podría ser inaplicable a un significativo número de casos’’.
La pancreatitis por cristales biliares es un hecho con suficiente evidencia probatoria (29-31).
En nuestro estudio, la bilis vesicular de las 4 colecistitis crónicas acalculosas, las 4 que contenían barro biliar y los quistes de colédoco, tenían cristales biliares.
Estas observaciones, nuestra imaginación y nuestra intuición fisiopatológica nos conducen a proponer la inflamación de los conductos pancreáticos ( wirsungitis y canaliculitis ) por cristales biliares como posible causa del ya conocido bloqueo de la exocitosis (38) y la consiguiente inflamación enzimática del páncreas ( Ver en el próximo número: Inflamación biliopancreática por cristales biliares: de la colecistitis a la “Wirsungitis” y canaliculitis pasando por la odditis”.
Sea cual fuere la causa del edema de la papila y la consiguiente inflamación enzimática del páncreas con o sin “wirsungitis” o canaliculitis, pensamos como otros (18, 20, 24 – 26, 32, 33), la mayoría de pacientes con pancreatitis aguda asociada a patología biliar no se benefician de la CPRE debido a que en muchos de ellos el edema de papila y el cálculo (si existió) pasan rápida y espontáneamente sin dejar secuelas, con recuperación pronta de la glándula pancreática y del paciente.
Existen otras modernas tecnologías que tienen alta sensibilidad y especificidad en la detección de cálculos en los conductos biliares y son, la ultrasonografía endoscópica (34) y la colangiopancreatografía por resonancia magnética CPRM (35-37).
Sin embargo, estos métodos en nuestro medio tienen cuatro problemas:
· Son muy costosos.
· No están disponibles en la inmensa mayoría de nuestras instituciones hospitalarias.
· No son terapéuticos.
· No están en el POS de la “Ley 100”.
La gran ventaja es que no son invasores y por lo tanto tienen cabida en sociedades que tengan cómo pagarlos, pero deben esperar a que el tiempo y la experiencia los ubique en el lugar que les corresponda.
Conclusión
Siendo la CPRE un método riesgoso, costoso, no disponible en gran parte de nuestra realidad colombiana, y de utilidad controvertida en todos los casos de pancreatitis biliar, bien vale la pena que su uso sea muy racional y selectivo.
Sugerimos utilizar la CPRE temprana y urgente en pancreatitis biliar grave y, además, en el enfermo que presente signos de obstrucción biliar como ictericia, perfil hepático anormal y colangitis. Si la pancreatitis es leve y de recuperación rápida, pero hay sospecha de obstrucción biliar persistente, se debe llevar a CPRE electiva antes de la colecistectomía. Si la pancreatitis es leve, pero no hay una buena recuperación y existe sospecha de obstrucción, es preciso efectuar lo más pronto una CPRE (tardía urgente ).
Si definitivamente la pancreatitis no es grave y no hay ningún signo que indique obstrucción biliar, o si existieron y pasaron espontáneamente, no es necesario pensar en CPRE. Estos pacientes se deben llevar a colecistectomía y CIO.
Abstract
This report pertains the diagnosis and treatment of the biliary tree in 67 patients with acute pancreatitis and associated biliary ducts pathology.
Endoscopic retrograde colangiopancreatography (ERCP) has had the following indications:
I. Emergency early ERCP, when acute pancreatitis is considered severe and is associated with mild biliary obstruction or cholangitis (n=2).
II. Emergency late (ERCP), when the initial episode of acute pancreatitis is considered mild but evolves rapidly and presents biliary obstruction or cholangitis (n=3).
III. Elective, when the episode of acute pancreatitis is mild, with rapid clinical resolution but with persistent signs of biliary obstruction (n=12). If the episode is mild and there are no signs of persistent biliary obstruction or cholangitis, patients is subjected to cholecystectomy and intraoperatorio cholangiography (ICO) (n=40).
Severity of acute pancreatitis was determined by APACHE II score. Choledocholelithiasis was present in only 9 cases (13,4%). ICO was normal in the totality of the 40 patients on whom it was undertaken. Eight patients (12%) died, but only four of them of causes directly related to the pancreatitis (6%).
Conclusion: ERCP on acute pancreatitis must be undertaken in a selective manner for the procedure has precise indications; ICO is highly valuable in patients in whom ERCP is not indicated; endoscopic ultrasonography was not available in this series, and we only point out that this procedure is not therapeutic ad is quite expensive.
Referencias
1. Patiño JF: Pancreatitis Aguda. En: Patiño JF, editor. Lecciones de Cirugía 1ª ed. Bogotá: Edit Méd Panam; 2000. p. 681 – 706
2. Neoptolemos JP, Carr – Locke DL, Leese T, et al: ERCP findings and the role of endoscopic sphincterotomy in acute gallstone pancreatitis. Br J Surg 1988; 75: 954-60
3. Opie EL: The etiology of acute hemorrhagic pancreatitis. J Hopkins Hosp Bull 1981; 12: 182
4. Acosta JM, Ledes CL: Gallstone migration as a cause of acute pancreatitis. N Engl J Med 1974; 290: 484-7
5. Kelly TR: Gallstone pancreatitis : the timing of surgery. Surgery 1980; 88: 345-9
6. Stone HH, Fabian TC, Dunlop WE: Gallstone pancreatitis: biliary tract pathology in relation to time of operation. Am Surg 1981; 194: 305 – 18
7. Kelly TR: Gallstone pancreatitis: pathophysiology. Surgery 1976; 80: 488-92
8. Acosta JM, Rubio OM, Rossi R, et al: Effect of duration of ampullary gallstone obstruction on severity of lesions of acute pancreatitis. Am Coll Surg 1997; 184: 499
9. Patti MG, Pellegrini CA: Gallstone pancreatitis. Surg Clin North Am 1990; 70: 1277
10. Acosta JM, Rossi R, Galli OMR, Pellegrini C, Skinner DB: Early surgery for acute gallstone pancreatitis: evaluation of a systematic approach. Surgery 1978; 83 : 367-70
11. Skinner DB, Should early surgical intervention be routinely recommended in the management of gallstone pancreatitis ? Affirmative: In: Gitnick G, editor. Controversies in Gastroenterology. London: Churchill – Livingstone; 1984 p. 197-20
12. Kelly TR, Wagner DS: Gallstone pancreatitis: a prospective randomized trial of the timing of surgery. Surgery 1988; 104: 600 – 5
13. Tondelli P, Stutz K, Harder F, et al: Acute gallstone pancreatitis: Best-timing for biliary surgery. Br J Surg 1982; 69: 709-10
14. Osborne DH, Imrie C, Carter DC: Biliary surgery in the same admission for gallstone-associated acute pancreatitis Br J Surg 1981; 68: 758-61
15. Safrany L, Neuhaus B, Krause S, Portocarrero G, Schott: Endoskopische papillotomie bei akutter, biliar bedingter Pancreatitis. Dtsch Med Wochenschr 1980; 105: 115-9
16. Patiño JF: El intervensionismo precoz no operatorio en la pancreatitis biliar :nuevo enfoque fundamentado en un clásico planteamiento suramericano. Acta Méd Colomb 1987; 12: 391
17. Patiño JF: Non operative interventional therapy in gallstone- associated pancreatitis. Am J Surg 1988; 155: 79
18. Neoptolemos JP, London NJ, James D, Carr-Locke DL, et al: Controlled trial of urgent endoscopic retrograde cholangiopancreatography and endoscopic sphinterotomy versus conservative treatment for acute pancreatitis one to gallstones. Lancet 1988; 11: 973-83
19. Fan S-T, Lai ECS, Mok FPT, Lo C-M, Zheng S-S, et al: Early treatment of acute biliary pancreatitis by endoscopic papillotomy. N Engl J Med 1993; 328: 228-32
20. Folsch UR, Nitsche R, Ludtke R, Hilgers RA, Creutzfeldt W, et al: Early ERCP and papillotomy compared with conservative treatment for acute biliary pancreatitis. N Engl J Med 1997; 336: 237-87
21. Cetta F, Lombardo F, Giubbolini M, et al: Age is a mayor risk factor specific for brown, but not for black or cholesterol gallstones. Gastroenterology 1995; 108:9
22. Nieto JA: Pancreatitis aguda en vísperas del siglo XXI. Rev Colomb Cir 1999; 14 (3): 174- 84
23. Law CHL, Tandan VR: Gallstone disease: surgical treatment. In: Evidence Based Gastroenterology and Hepatology. Ed J. WD. McDonald, AK Burroughs, BG Feagan. 1st. ed. London. BMJ Books; 1999. p. 260-70
24. Sees DW, Martin RR: Comparison of preoperative endoscopic retrograde cholangiopancreatography and laparoscopy cholecystectomy with operative management of gallstone pancreatitis. Am J Surg 1997; 174: 719-22
25. Scapa E: To do or not do an endoscopic retrograde cholangiopancreatography in acute biliary pancreatitis. Surg Laparosc Endosc 1995; 5: 453 -4
26. Srinathan SK, Barkun JS, Mehta, et al: Evolving management of mild-to-moderate gallstone pancreatitis. J Gastrointest Surg 1998; 2:385-90
27. Barraya L, Pujol Soler C, Yuergneaux JP. La region oddienne: anatomique millimetrique. Nouv Presse Med 1971; 79: 2527 -34
28. Oria A, Alvarez J, Chiappetta L, Spina JC, Hernández N, et al: Choledocholithiasis in acute gallstone pancreatitis. Arch Surg 1991; 12:566-8
29. Neoptolemos JP, Davidson BR, Winder AF, Vallance D: Role of duodenal bile crystal analysis in the investigation of ” idiopathic “pancreatitis. Br J Surg 1988; 75: 450-3
30. Ros E, Navarro S, Bru C, García Pugés A, Valderrama R: Occult microlithiasis in ” idiopathic ” acute pancratitis : prevention of relapses by cholecystectomy or ursodeoxy cholic acid therapy. Gastroenterology 1999; 101: 1701 -9
31. Lee S, Nicholls JF, Park HZ: Biliary sludge as a cause of acute pancreatitis N Engl Med 1992; 326: 589 – 93
32. Williamson RCN: Endoscopic sphincterotomy in the early treatment of acute pancreatitis. Editorial. N Engl J Med 1993; 328: 279-80
33. Baillie J: Treatment of acute biliary pancreatitis. Editorial. N Engl J Med 1997; 336: 286-7
34. Palazzol L, Girollet PP, Solueron M, Silvain C, Roseau G, et al: Value of endoscopic ultrasonography in the diagnosis of common bile duct stones: comparison with surgical
Correspondencia: Doctor Stevenson Marulanda Plata, Carrera 51 Nº 66A-51, Casa 13 C, Bogotá, D. C.
Doctores: Stevenson Marulanda Plata, Prot: A.me., Fac. de Med. de la U. Nal., Jefe del Dpto. de Cir. del Hosp. de La Samaritana, Pontit: U. Javeriana; Juan David Hernández, Ciruj. Hosp. Vniv. La Samaritana; Rafael Hernández Bermúdez, Jefe de Residentes de Cir., Hosp. de La Samaritana, BOf;otá, D. c., Colombia.
ACLARACIÓN
En la entrega de CIRUGÍA correspondiente al No. 2 del Volumen l S (Abril – Junio de 2000) fue publicado el trabajo sobre” Colecistectomía por Laparoscopia. Siete años de Experiencia (1992 -1998)” cuyos dos primeros autores son los doctores Lázaro Antonio Arango Molano y Alberto Ángel Pinzón, en asocio de 6 colaboradores, elaborado en el Hospital de Caldas de la Facultad de Ciencias para la Salud de la Universidad de Caldas en Manizales, apareció un trastrocamiento ocurrido en la sección de diagramación de la editorial impresora al insertar un Abstract que no corresponde al texto en mención sino a otro trabajo de los dos autores mencionados, elaborado en el mismo Hospital de la Facultad de Medicina de la Universidad de Caldas, y que aparece publicado en la presente entrega bajo el título de “Gastrostomía por Endoscopia . Presentación de 22 Pacientes “, cuyo Abstract motivó la confusión.
En seguida se transcribe el Abstract correspondiente al trabajo ya publicado sobre “Colecistectomía por Laparoscopia. Siete años de Experiencia (1992-1998)”. que debe sustituir al que se lee en la página S del No. 2 ya citado.
ABSTRACT
We hereby report our experience with laparoscopic Kall bladder surgery in the years 1992 to 1998; procedures were per{ormed at both and private instituti.ons in the city of Manizales, Colombia, S.A. Information was fiatheredfrom the medical record and through telephone interviews byfóurth-year medical students at the School o{Health Sciences of the University of Caldas. Out ola Krand total q{1.325 case histories, we were able to compile 967, which entered our study and were the subject o{statistical analyses.
El hecho de que el arte de las publicaciones sea susceptible de equivocaciones, no impide presentar disculpas a los lectores y a los autores involucrados, con la misma espontaneidad con que se hará en el futuro, cuando a ello hubiere lugar.
Editor.

CLIC AQUÍ Y DÉJANOS TU COMENTARIO