Osteoporosis: Fisiopatología
Fisiopatología
En el adulto existen dos tipos de tejido óseo, hueso cortical y hueso trabecular; el 80% es hueso cortical. Durante el crecimiento, la masa ósea se incrementa tanto en el ámbito cortical como a nivel trabecular.
En el adulto, al cesar el crecimiento, la formación y resorción ósea se acoplan en un proceso conocido con el nombre de remodelado óseo. Donde la actividad de las principales células del hueso intervienen activamente en el proceso. Los osteoclastos destruyendo hueso y los osteoblastos formando hueso.
El perfecto equilibrio de estas dos fases del proceso de remodelado, resorción y formación, con leve incremento de la formación. Hace que se forme hueso y entre los 20 y 30 años, según el tipo de hueso. Se logra lo que se conoce con el nombre de pico de masa ósea y al que llamaremos capital óseo. La mayor cantidad de hueso que logra formar una persona durante su fase de crecimiento. Esto es muy importante, porque mientras mayor sea este capital óseo, mayor protección a padecer de osteoporosis.
La edad para lograr el pico de masa ósea varía según la zona esquelética. La masa ósea pico se alcanza al final de la adolescencia y comienzos de la edad adulta. La columna vertebral, sitio característico de la pérdida posmenopáusica, logra su pico antes de los 30 años (17).
En cambio, a nivel de la cadera se logra alrededor de los 30 años y a partir de esta edad la resorción del hueso trabecular excede a la formación en aproximadamente 0,7% por año (18). Como consecuencia del proceso de envejecimiento, en ambos sexos se inicia la disminución de la masa ósea por incremento de la resorción sobre la formación (19), por lo que se produce pérdida neta de masa ósea.
Este proceso en la mujer comienza al inicio de la tercera década:
Cuando disminuye la producción de inhibina y se hace más evidente después de la menopausia, pudiendo desarrollarse la osteoporosis (20,21). Esta pérdida inicial es más evidente en aquellos sitios ricos en hueso trabecular (columna y extremo distal del radio), de allí que las fracturas de Colles y vertebrales son las primeras en hacer su aparición (22).
Aproximadamente 5 años antes de la menopausia, se inicia la declinación en la producción de estrógenos por parte de los ovarios, niveles que descienden intensamente después de la menopausia, cuando cesa la función ovárica.
Durante el climaterio premenopáusico descienden los niveles de progesterona, estradiol y estrona; a medida que se acerca más el momento de la menopausia, los niveles de estrógenos son cada vez menores, correlacionándose éstos con la tasa de pérdida de hueso trabecular (23).
Esta pérdida de hueso trabecular, al comienzo significativa, alrededor de 4 a 5% interanual durante los primeros 5 a 7 años de posmenopausia, se reduce luego a una pérdida entre el 1 y el 2%. En cambio, la pérdida de hueso cortical permanece invariable, entre 1 y 1,5%. Se considera que el 75% del hueso perdido durante los primeros 15 años de la posmenopausia puede atribuirse más a la falla estrogénica que al propio proceso de envejecimiento (24, 25).
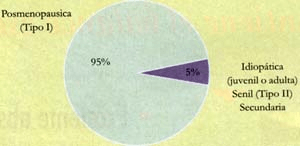
 Figura 4. Osteoporosis: diferentes tipos
Figura 4. Osteoporosis: diferentes tipos
Múltiples trabajos han sido publicados con relación a la importancia que tienen los esteroides sexuales, especialmente los estrógenos, en el control del remodelado óseo. Albright (26-28) fue el primero en establecer esta relación. Después de la menopausia el remodelado óseo se encuentra alterado, con incremento en la resorción sobre la formación ósea (29), de allí la mayor pérdida de masa ósea en la mujer posmenopáusica que en el hombre.
Después de 20 años de posmenopausia, en un número relativamente importante de mujeres la pérdida de hueso trabecular es aproximadamente del 50%; en tanto que la pérdida del hueso cortical es mucho menor, alrededor del 30% (30).
Esta alta pérdida de masa ósea, consecuencia de un elevado recambio óseo, condiciona mayor riesgo de fractura. En síntesis puede decirse que con la falla gonadal que se caracteriza por la pérdida casi total de los niveles circulantes de estrógenos se incrementan en número y en actividad los osteoclastos, con posible alteración de la función osteoblástica (23, 29,31), con aumento en la profundidad de las cavidades de resorción (32).
Muy pocas son las mujeres que llegan a una edad avanzada sin exhibir algún grado de pérdida de masa ósea. La cantidad de masa ósea que tendrá una mujer en la posmenopausia dependerá del pico de masa ósea acumulado y la velocidad de pérdida después de la menopausia (33).
Lea También: Osteoporosis: Fracturas
El factor más importante asociado a un buen pico de masa ósea:
Es el factor hereditario además de la práctica de actividad física y una buena dieta (35,34) y los factores asociados a la velocidad de pérdida de masa ósea son la falla gonadal, la edad y los factores de riesgo (33), así como el uso frecuente de ciertos medicamentos, como lo es el caso de los corticosteroides y la presencia de ciertas enfermedades que pueden inducir una osteoporosis secundaria (33).
Presencia de osteoporosis posmenopáusica
Estudios recientes contribuyen al mejor conocimiento del proceso de remodelado óseo y a clarificar el mecanismo fisiopatológico que contribuye a la pérdida de la masa ósea y a la presencia de osteoporosis posmenopáusica después de la deprivación estrogénica. La presencia de receptores estrogénicos tanto en los osteoblastos como en los osteoclastos ha permitido conocer mejor el efecto de los estrógenos sobre el hueso (36).
Durante la posmenopausia y debido a la falla es-trogénica:
Hay un defecto en la producción de diversos factores de crecimiento, deprimiéndose la actividad osteoblástica y contribuyendo a la osteopenia. Ciertas citoquinas coma la interleuquina -1 (IL-1) y el Factor de Necrosis Tumoral (TNF?) aumentan la actividad osteoclástica, siendo potentes estimuladores de la resorción ósea (38,37). Igualmente, con la falla estrogénica, la interleuquina-6 (IL-6) sobrerregula la formación de osteoclastos (39), conduciendo todo esto a un incrementode la destrucción y disminución de la formación ósea.
En estos últimos años se le da cada vez más importancia a la acción del óxido nítrico (ON) en el proceso de remodelado óseo. Parece ser que el efecto de las citoquinas sobre la resorción ósea está determinado por un equilibrio entre los valores de prostaglandinas (PGE2) y ON (40,41). Se ha sugerido que el ON es el responsable del efecto inhibitorio selectivo de interferón g(IFN g) sobre la resorción ósea inducida por citoquinas (42). El ON estimula la producción de osteoblastos y modula la función osteoblástica (42).
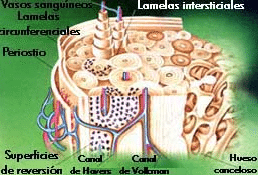
 Figura 5. Diagrama esquemático del hueso cortical que muestra el ordenamiento
Figura 5. Diagrama esquemático del hueso cortical que muestra el ordenamiento
transversal y longitudinal de los osteones.
Esta pérdida de masa ósea se detiene con el uso continuo de los estrógenos (18,19,26,43,44). El efecto de los estrógenos se realiza de una manera directa e indirecta. Directamente estimulan la formación ósea a través de receptores en los osteoblastos e indirectamente modulan la acción de diversas citoquinas y factores de crecimiento locales producidos por los linfocitos T.
Al mismo tiempo facilitan la incorporación del Factor de Crecimiento de Transformación (TGFb) en la matriz ósea, que se libera en la fase de resorción ósea, inducido por la activación del gen transcriptor para la transformación del TGFb?y mediado por los receptores estrogénicos (38), contribuyendo al reclutamiento y activación de los osteooblastos. Una de las linfoquinas estimuladas por los estrógenos promueve el crecimiento de los osteoblastos, hecho compatible con la estimulación de la formación ósea (39).
Al mismo tiempo, los estrógenos inhiben el desarrollo de los osteoclastos a partir de sus precursores por mecanismos mediados por las citoquinas que controlan este proceso, hecho compatible con la inhibición de la resorción ósea (39).
Los estrógenos bloquean la osteoclastogénesis, la activación del osteoclasto maduro y como ha sido recientemente demostrado, promueven la apoptosis (muerte programada) de los osteoclastos al estimular la liberación del TGF? por los osteoblastos y al mismo tiempo al inhibir la liberación del TNF? liberado por las células de la médula ósea, disminuyendo así el reclutamiento de osteoclastos (45).
Una parte importante del efecto beneficioso de los estrógenos sobre el hueso se debe a la interrelación existente entre estrógenos y endotelio, mediante la estimulación que éstos ejercen sobre la producción de ON (46), cuyos niveles descienden con la falla estrogénica.
Al mejorar el ambiente endotelial e incrementarse la producción de ON por acción estrogénica:
El recambio óseo tiende a normalizarse, con disminución de la resorción ósea e incremento de la formación (40). Al mismo tiempo mejora la circulación ósea por aumento del flujo circulatorio y disminución de la resistencia periférica (46).
Los estrógenos actúan directamente estimulando la formación e inhibiendo la resorción ósea y ejercen un efecto directo sobre el metabolismo mineral al aumentar la resorción tubular renal de calcio y magnesio (47). Se ha demostrado la influencia de los estrógenos sobre otras hormonas calciotropas: hormona paratiroidea (PTH), calcitonina, vitamina D y hormona de crecimiento (GH) (39).
Igualmente los estrógenos disminuyen la síntesis de prostaglandinas, que incrementan la resorción ósea, encontrándose aumentadas durante la posmenopausia (48). Los niveles de calcitonina son menores en las mujeres que en el hombre (49) y en la mujer posmenopáusica estas cifras son aún menores (50), incrementándose los mismos con la administración de estrógenos (51).
Osteoporosis posmenopáusica es asintomática
Durante el remodelado óseo en la posmenopausia existe una pérdida neta de masa ósea. Este continuo desequilibrio entre formación y resorción, resulta en una disminución progresiva del número de trabéculas óseas, alrededor del 45% (52). Dado que la osteoporosis posmenopáusica es asintomática, sus aspectos potencialmente dañinos sobre la movilidad y la vida entera están relacionados directamente con el riesgo asociado de fracturas y por consiguiente, pérdida de la calidad de vida.
La osteoporosis posmenopáusica:
La osteoporosis posmenopáusica debe ser considerada un problema de salud pública de grandes proporciones, aun en aquellos países en los cuales actualmente no existe una gran población de personas mayores de 50 años, por lo que, en pocos años, el problema será grave.
El hueso más afectado al comienzo de la menopausia es el hueso esponjoso, de allí que sean los cuerpos vertebrales y la extremidad distal de los huesos largos los que estén expuestos al comienzo al mayor riesgo de fractura.
Esta pérdida de masa ósea se acompaña de una reducción de la resistencia ósea. Más tardíamente, cuando se incremente la pérdida ósea a nivel del hueso cortical, hace su aparición la fractura de cadera.
Manifestaciones clínicas
La baja masa ósea y la osteoporosis en sí no producen sintomatología. La sintomatología que presentan estas mujeres está relacionada a la presencia de fracturas, especialmente las fracturas vertebrales que pasan desapercibidas y el dolor es la primera señal de aviso.
Diagnóstico en la osteoporosis posmenopáusica
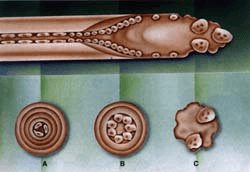
 Figura 6. Sección sagital de un cuerpo vertebral lumbar en la que se aprecian las trabéculas.
Figura 6. Sección sagital de un cuerpo vertebral lumbar en la que se aprecian las trabéculas.
En el lado derecho se observa la vértebra osteoporótica con notable disminución en el número de trabéculas

Figura 7. Diagrama esquemático de una unidad de remodelación ósea en el hueso cortical. Los osteoclastos horadan un túnel en el eje largo de la corteza para crear un cono de corte (a). La cavidad de erosión es suavizada durante la fase de reversión. Posteriormente, los osteoclastos sintetizan una matriz osteoide en forma de lamelas concéntricas (b) que llenan la cavidad de erosión (c) se abre un nuevo canal de Havers
Diversas técnicas se utilizan en la actualidad para diagnosticar la pérdida de masa ósea. Estas incluyen la absorciometría por energía simple y dual de rayos X (SXA, DXA); la tomografía cuantitativa computarizada (QCT) y ultrasonido. Estas diferentes técnicas varían el sitio a analizar y por supuesto los costos del examen.
La DXA se ha convertido con el transcurrir del tiempo en la técnica más utilizada por explorar directamente los sitios donde se presentan la mayoría y las más severas fracturas. Sin embargo últimamente el ultrasonido ha recibido un fuerte impulso.
Múltiples trabajos han demostrado que con la medida de la densidad mineral ósea se puede predecir el riesgo de fractura. Si este examen se acompaña con la medición de un marcador bioquímico del remodelado óseo, se sabe la velocidad de pérdida y se ajusta mejor el riesgo de fractura (53) .
Cuando la medición de masa ósea está por debajo de los valores que se esperan para una persona de su edad, deben descartarse causas secundarias de osteoporosis.
La densidad mineral ósea (DMO) en Osteoporosis Posmenopáusica:
Es muy útil en el diagnóstico y manejo de la paciente osteoporótica. Según el concepto de la OMS, se considera osteoporosis, cuando la DMO medida por densitometría ósea presenta un valor igual o inferior a 2,5 desviaciones estándar (DE) por debajo de los valores medios considerados normales para una persona joven (20-30 años), del mismo sexo y en perfectas condiciones de salud; a esto se le conoce con el nombre de t-score.
Cuando a este cuadro se agrega el antecedente de una o más fracturas, se aplica el término de osteoporosis establecida o complicada. La osteoporosis se diferencia de la osteopenia porque ésta tiene valores de DMO entre 1 y 2,5 DE por debajo de los valores de referencia.

CLIC AQUÍ Y DÉJANOS TU COMENTARIO