Cirugía de la Glándula Tiroides
Revisión y Análisis de 500 Pacientes Consecutivos Intervenidos
Vicente Pino Rivero, MD*; Guillerma Pardo Romero, MD**; Gabriel Trinidad Ruíz, MD**; Mónica Marcos García, MD**; Marta Alcaraz Fuentes, MD** y Antonio Blasco Huelva, MD***
* Facultativo Especialista del Área de Otorrinolaringología (O.R.L.)
** Médico Interno Residente de O.R.L.
*** Jefe de Servicio de O.R.L.
Complejo Hospitalario Infanta Cristina. Badajoz (España).
Correspondencia:
Vicente Pino Rivero, MD
Avenida Antonio Masa Campos No. 3, 50 G
06005 Bajadoz (España)
Resumen
Presentamos un estudio retrospectivo de 500 pacientes consecutivos operados que presentaban diferentes patologías tiroideas y fueron remitidos por el Servicio de Endocrinología. 452 eran mujeres (90,4%) frente a 48 varones, con una edad media de 46 años. Entre las variables analizadas destacamos las siguientes exploraciones complementarias: ecografía, gammagrafía y P.A.A.F. Los bocios coloides (nodulares y difusos) representaron un 64% de las patologías benignas tiroideas. Los tumores malignos intervenidos fueron 63 (12,6%), con predominio de Carcinomas Papilares (más del 74%). Se practicaron 297 tiroidectomías Totales, 195 hemitiroidectomías y 8 istmectomías. Se constataron 49 casos de parálisis recurrencial (cinco definitivas y unilaterales) e hipocalcemia en 128 pacientes (2,4% definitivas).
Realizamos una revisión de la literatura comparando nuestros resultados con otras series publicadas. Creemos que es el otorrinolaringólogo el especialista más apropiado para llevar a cabo la cirugía tiroidea.
Palabras clave: Glándula tiroides, bocio, gammagrafía, P.A.A.F.
Abstract
We report a retrospective study of 500 consecutive patients operated with different thyroid pathologies that were sent by Endocrinology Service. There were 452 women (90,4%) and 48 men (46 years average). Among the analysed variables we have remarked these complementary tests: Ultrasonography, Scintigraphy and F.N.A.B. (Fine Needle Aspiration Biopsy). Multinodular Goiters represented a 64% of benign thyroid pathologies. The operated malignant tumors were 63 (12,6%), being most of them Papillary Carcinomas (more than 74%). We have performed 297 Total Thyroidectomies, 195 Hemithyroidectomies and 8 Istmectomies. 49 cases of recurrent laryngeal nerve paralysis were confirmed (only 5 permanent and unilateral) and 128 patients suffered hypocalcemia (permanent in 2,4%) .
We have carried out a review of literature comparing our results with other published series. We think the ORL is the most suitable specialist to perform the thyroid surgery.
Key Words: Thyroid gland, goiter, scintigraphy, F.N.A.B.
Introducción
Podemos dividir la patología tiroidea remitida para valoración o intervención quirúrgica en los siguientes apartados: 1) Enfermedad de Graves-Basedow, 2) Adenoma tóxico, 3) Nódulo tiroideo único o solitario, 4) Bocio multinodular y 5) Carcinoma de tiroides (diferenciado y no diferenciado). En nuestro Hospital es el servicio de endocrinología el que nos remite los pacientes susceptibles de cirugía generalmente por fracaso del tratamiento médico, crecimiento con compresión de estructuras vecinas o por sospecha de patología maligna.
Las exploraciones complementarias preoperatorias fundamentales solicitadas son cuatro: Hormonas tiroideas, Ecografía, Gammagrafía y la Punción Aspiración con Aguja Fina (P.A.A.F.). Estudiamos la correlación de estas pruebas, sobre todo las dos últimas, con el resultado Definitivo Anatomopatológico (AP). Analizamos igualmente las técnicas operatorias utilizadas en 500 pacientes consecutivos.
Aunque la patología benigna de la glándula tiroides es claramente mayoritaria, se estima en 2-20 casos/100.000 hab/año la incidencia del cáncer tiroideo. Los carcinomas diferenciados (papilares y foliculares) constituyen más del 80% de los tumores malignos frente a los carcinomas no diferenciados (medulares y anaplásicos).
Los pacientes son controlados también, tras nuestra cirugía, por el Servicio de Endocrinología, el cual establece la pauta de tratamiento sustitutivo más adecuado. Creemos que el ORL es el especialista más indicado para intervenir a los pacientes afectos pues se requiere un conocimiento detallado de la anatomía y relaciones estrechas que mantiene la glándula tiroides con estructuras tan relevantes como el nervio recurrente y las paratiroides. Debemos evitar en la medida de lo posible una lesión de las mismas para evitar complicaciones como la parálisis recurrencial y la hipocalcemia.
Material y Métodos
Estudio retrospectivo sobre 500 pacientes consecutivos remitidos por el Servicio de Endocrinología con diferentes patologías tiroideas para valoración e intervención quirúrgica. 452 eran mujeres (90,4%) y 46 varones (9,2%). Sus edades oscilaron entre los 15 y 77 años, con una media de edad de 46 años.
Se analizan una serie de pruebas de imagen o de diagnóstico complementarias: hormonas tiroideas, ecografía, gammagrafía y P.A.A.F.
Hemos realizado tres tipos de técnicas quirúrgicas en función de cada caso: tiroidectomía total, hemitiroidectomía e istmectomía. Siempre bajo anestesia general.
Para el diagnóstico anatomopatológico o AP diferenciamos cinco apartados: 1) Bocio coloide nodular; 2) Bocio coloide difuso; 3) Adenoma; 4) Carcinoma de tiroides y 5) Otro diagnóstico.
Entre las complicaciones postoperatorias estudiadas citamos las parálisis recurrenciales (transitorias o definitivas y uni o bilaterales), hipocalcemias (pasajeras o permanentes), infección de la herida quirúrgica, hemorragias que precisaron reintervención y serohematomas.
Se estudiaron estadísticamente las siguientes correlaciones: a) Gammagrafía/AP y b) P.A.A.F/AP, comparando los resultados con los de otras series publicadas.
Hemos utilizado las bases de datos Sigma, Filemaker y Microsoft Access, mientras que para los gráficos se empleó el programa Harvard Graphics 3.0
Resultados
Se analizan un total de 483 ecografías, 442 gammagrafías tiroideas y 482 P.A.A.F. a todos los pacientes, previo a la cirugía se le solicitaron hormonas tiroideas (T4, y TSH).
La ecografía mostró nódulos únicos en 163 pacientes y múltiples en 307 casos. El diagnóstico mediante gammagrafía tiroidea reveló nódulos fríos en 189 casos (42,7%), bocio Multinodular (BMN) normofuncionante en 125, BMN hiperfuncionante en 78 y nódulos hipercaptantes o «calientes» en 50 pacientes. Figura 1.
Los resultados de la P.A.A.F. se muestran en la figura 2.Destacamos el diagnóstico más frecuente, el de proliferación folicular, informado en 278 pacientes (57,67% de todos los diagnósticos hallados usando esta técnica). Respecto a los carcinomas de tiroides, en 42 casos la P.A.A.F. nos informó de la presunta existencia de un carcinoma papilar; en 4 casos , de un Ca. folicular y en otros cuatro de un Ca. medular.
Por lo que respecta a la intervención quirúrgica, en 297 casos procedimos a realizar una tiroidectomía total. Respecto a las hemitiroidectomías, se practicaron 129 derechas y 66 izquierdas. En ocho pacientes se realizó istmectomía sin hemitiroidectomía.
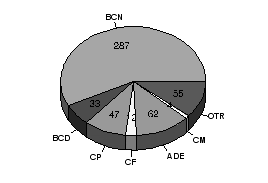
El diagnóstico anatomopatológico o AP fue el siguiente: 1) Bocio coloide nodular en 287 piezas quirúrgicas ; 2) Bocio coloide difuso, en 33; 3) Adenoma de tiroides: 62 ; 4) Carcinoma de tiroides: 63 y 5) Otros diagnósticos: 55. Los carcinomas de tiroides más frecuentes fueron los diferenciados, fundamentalmente los papilares (47), seguidos de los foliculares (12, incluyendo las variantes de células de Hürthle) y medulares (4). Figura 3.
Figura 3: Resultado AP tras la Cirugía Tiroidea / Nº de casos.( BCN: Bocio Coloide Nodular ; BCD: Bocio Colide Difuso; CP: Ca. Papilar; CF: Ca. Folicular; CM: Ca. Medular; ADE: Adenoma y OTR: Otro diagnóstico benigno).
De los 500 pacientes operados, en 128 se constató una hipocalcemia en el postoperatorio (25,6%), siendo definitiva en sólo 12 de los mismos (2,4%). Esta complicación requirió tratamiento con calcio y/o vitamina D. Un 1,5% de los pacientes precisó reintervención por hemorragia. Los porcentajes de infección de la herida quirúrgica y serohematoma fueron de un 2 y 3,5%, respectivamente.
Las parálisis recurrenciales registradas fueron en total 49. En 42 casos se trató de una parálisis recurrencial unilateral transitoria; en otros cinco fue unilateral – definitiva y en dos casos más la parálisis fue transitoria y bilateral. No tenemos ningún caso, hasta la fecha, de parálisis definitiva bilateral que requiriese traqueotomía. El porcentaje global de parálisis recurrenciales se sitúa en un 9,8%, pero si consideramos que 16 pacientes presentaban una parálisis previa a la cirugía, el porcentaje de parálisis recurrencial atribuible a la cirugía tiroidea es de un 6,6% en nuestra casuística.
Destacamos dos correlaciones estudiadas: gammagrafía /AP y P.A.A.F./ AP. Respecto a la primera, el porcentaje de nódulos fríos que resultaron ser carcinomas de tiroides en el estudio anatomopatológico definitivo fue aproximadamente de un 20%. Para los nódulos «calientes» este dato fue un 5,66%. Respecto a la correlación P.A.A.F. /AP, de las 278 proliferaciones foliculares sólo se encontraron carcinomas en 15 (diez papilares y siete foliculares), lo que supone un 5,39%. Cuando el diagnóstico por punción fue de Ca. papilar (42 casos), se confirmó dicho diagnóstico en 40 pacientes con un porcentaje de falsos positivos inferior al 5%. Los tres carcinomas medulares diagnosticados por punción fueron corroborados por el anatomopatólogo. En los casos en los que la P.A.A.F. no mostraba signos citológicos de malignidad o no era concluyente de proceso maligno tiroideo, la AP demostró seis carcinomas diferenciados (cinco papilares y uno folicular).
Discusión
La cirugía de la glándula tiroides requiere un adecuado entrenamiento y conocimiento tanto de su anatomía como de su patología (1). Aquella patología tiroidea benigna (Graves-Basedow, bocio multinodular o adenoma) que no responde bien al tratamiento médico y que condiciona signos y síntomas clínicos mantenidos o molestos para el paciente, suele ser subsidiaria de tratamiento quirúrgico. De igual modo, y con más fundamento, este el caso de los tumores malignos de tiroides, diferenciados o indiferenciados, entre los que destacamos por su frecuencia los carcinomas papilares (2).
Creemos que el Otorrinolaringólogo (ORL) es el especialista más apropiado para realizar este tipo de cirugía que en muchos hospitales es practicada también por los cirujanos generales. Esta aseveración precisa de un conocimiento detallado por parte del equipo quirúrgico de la anatomía de la glándula y del trayecto de los nervios recurrentes, cuya lesión debe evitarse al igual que la de las arterias tiroideas inferiores con la que pueden mantener diferentes relaciones variables de un individuo a otro. Todo ello sin olvidar las glándulas paratiroides que, en número normal de cuatro, deberemos preservar para evitar una hipocalcemia que puede ser definitiva (1, 2).
Denizot propone un screening del hiperparatiroidismo primario previo a la cirugía tiroidea (3). Para ello es importante conocer las cifras de calcio preoperatorias y PTH. En nuestra estadística del hiperparatiroidismo reflejamos una asociación de éste con patología tiroidea superior al 16%.
Los pacientes remitidos por el Servicio de Endocrinología para valoración quirúrgica de su patología tiroidea suelen disponer de las siguientes pruebas complementarias actualizadas: hormonas tiroideas, ecografía, gammagrafía tiroidea con 131 I y P.A.A.F . En la literatura existen multitud de trabajos que estudian los posibles beneficios o efectividad de dichas pruebas. La ecografía nos puede dar una idea del tamaño y de la presencia de nódulos únicos o múltiples así como de adenopatías; la gammagrafía nos informa de los nódulos hipo, iso o hipercaptantes o bien de una captación difusa (ejemplo: Graves-Basedow). Los nódulos hipocaptantes o fríos suelen ser benignos, pero su incidencia de malignidad es superior a la de los hipercaptantes o «calientes». Por término medio, un 15% de los nódulos fríos son malignos según Trasera y Abelló. En nuestra casuística el porcentaje fue de un 20% aproximadamente.
La utilización de la P.A.A.F. guiada por ecografía puede informar de la naturaleza, benigna o maligna, de los nódulos tioideos ya sean únicos o en el contexto de un bocio multinodular. Arda y col. la aplican tanto a niños como adultos con una sensibilidad y especificidad superior al 95% (4). Otros autores como Mazzawi recomiendan punciones repetidas (5), sobre todo en aquellas citologías sospechosas. Nosotros creemos que también es muy importante la experiencia del equipo encargado de realizar e interpretar esta prueba, sobre todo para disminuir el número de falsos positivos y negativos. Los estudios retrospectivos de Mikosch (6) en Austria sobre 538 pacientes y de Tollin (7) en USA subrayan la importancia de la obtención (por punción) de un material suficiente y adecuado para poder emitir un diagnóstico con gran fiabilidad.
El tipo de cirugía a realizar viene determinado en principio por las características de la patología tiroidea. En los nódulos únicos benignos que afectan uno de los lóbulos tiroideos o al istmo de la glándula, suele realizarse una hemitiroidectomía o istmectomía, respectivamente. En ocasiones, sobre todo si sospechamos malignidad o las pruebas preoperatorias así lo recomiendan, se procede a realizar un estudio intraoperatorio de la pieza completando una tiroidectomía total si el resultado AP es positivo para carcinoma.
En la enfermedad de Graves-Basedow susceptible de cirugía (30 pacientes en nuestra serie) realizamos tiroidectomía total, cuya eficacia según Palit y Miller alcanza hasta un 92% (8). En los bocios multinodulares (tóxicos o no tóxicos) también realizamos esta técnica quirúrgica. No realizamos tiroidectomías subtotales.
El tratamiento recomendado para los carcinomas diferenciados de tiroides es la tiroidectomía total con o sin vaciamiento cervical ganglionar en función de la presencia o no de adenopatías asociadas (9). En los cuatro carcinomas medulares de nuestra serie procedimos a tiroidectomía total y revisión o vaciamiento ganglionar cervical. En ocasiones, tras una hemitiroidectomía por patología presuntamente benigna de tiroides, el anatomopatólogo nos ha informado sobre la existencia de un carcinoma papilar en la pieza enviada; este hecho se ha contabilizado en ocho ocasiones hasta la fecha y posteriormente hemos completado una tiroidectomía total, es decir, hemitiroidectomía sobre hemitiroidectomía previa. No hemos realizado hasta la fecha ninguna tiroidectomía vídeo-asistida mínimamente invasiva como defiende Miccoli y col. (10).
El resultado definitivo AP de nuestros pacientes intervenidos confirmó en más de un 64% la presencia de bocios multinodulares, mientras que los tumores malignos de tiroides fueron 63 (12,6%) y la mayor parte carcinomas papilares (47). Esta distribución es similar a la de otras series (2, 9, 11).
Por lo que se refiere a los porcentajes de complicaciones, especialmente los de hipocalcemias y parálisis recurrenciales, en comparación con otros trabajos son más altos globalmente, pero más semejantes si tenemos en cuenta que sólo un 2,4% de las hipocalcemias y un 1% de las parálisis recurrenciales fueron definitivas o permanentes (11, 12, 13, 14).
Es importante comparar el resultado AP con los diagnósticos resultantes tras la realización de Gammagrafía y P.A.A.F. Respecto a la correlación Gammagrafía/AP, lo pretendíamos saber sobre todo era qué porcentaje de nódulos fríos y calientes eran malignos realmente. En la literatura, la incidencia de malignidad de los primeros es muy variable (5-85%) con un promedio del 15% según Trasera (2). Nuestros resultados mostraron que un 20% de nódulos fríos fueron carcinomas en el estudio AP definitivo. Lógicamente, para los nódulos calientes la cifra final fue menor (5,66%).
En nueve pacientes en los que la gammagrafía informaba sobre bocios multinodulares sin áreas hipocaptadoras de I 131, la AP final fue carcinoma de tiroides (seis papilares, dos foliculares y uno medular).
Más interesante quizás resulta relacionar los hallazgos citológicos obtenidos por Punción-Aspiración con Aguja Fina (PAAF) con el resultado anatomopatológico. Destacamos el elevado número de diagnósticos de proliferación folicular (278); sin embargo, sólo 15 de los mismos fueron carcinomas. Cuando la PAAF fue concluyente de carcinoma papilar (42 casos) sólo en dos pacientes no se confirmó el diagnóstico (falsos positivos), por lo que la sensibilidad de esta prueba puede estimarse en más de un 95% para dicho diagnóstico. Los Ca. medulares obtenidos por punción se confirmaron en la AP definitiva.
Pons Rocher, en un estudio sobre 683 tiroidectomías realizó un estudio sobre el valor de la ecografía y gammagrafía en la patología tiroidea. Entre sus conclusiones señalaba la no existencia de correlación absoluta entre las manifestaciones ecográficas y AP. Respecto a los nódulos fríos destacaba la gran heterogeneidad etiopatogénica y la mayor probabilidad de bocio multinodular ante la presencia de múltiples nódulos de estas características.
Bibliografía
1. Bliss RD, Gauger PG and Delbridge LW. Surgeon´s approach to the thyroid gland: Surgical anatomy and the importance of technique. World J Surg 2000; 24: 891-7.
2. P. Abelló, J.Traserra y col. Otorrinolaringología. Patología Quirúrgica de la Glándula Tiroides. Ed. Doyma 1992. Cap. 132; 643-8.
3. Denizot A, Dadoun F, et al. Screening for primary hyperparathyroidism before thyroid surgery: A prospective study. Surgery 2002; 131: 264-9 .
4. Arda IS, Yildirim S, et al. Fine needle aspiration biopsy of thyroid nodules. Arch Dis Child 2001; 85: 313-7.
5. Mazzawi SJ, Rosen G, et col. Management of benign thyroid nodules based on the findings of fine-needle aspiration. J Otolaryngol 2000; 29: 95-7.
6. Milkosch P, Wartner U, Kresnik E, et al. Results of preoperative ultrasound guided fine needle aspiration biopsy of solitary thyroid nodules as compared with the histology. A retrospective analysis of 538 patients. Nuklearmedizin 2001; 40 : 148-54.
7. Tollin SR, Mery GM, Jelveh N. The use of fine-needle aspiration biopsy under ultrasound guidance to assess the risk of malignancy in patients with a multinodular goiter. Thyroid 2000; 10: 235-41.
8. Palit TK, Miller CC 3rd, Miltenburg DM. The efficacy of thyroidectomy for Graves disease: A meta-analysis. J Surg Res 2000; 90: 161-5.
9. Santini J and Haddad A. Total thyroidectomy is the recommended treatment for all Papillary Thyroid Carcinoma (PTC). Acta Otorhinolaryngol Belg 1999; 53 : 161-4.
10. Miccoli P, Berti P, et al. Comparison between mimimally invasive video-assisted thyroidectomy and conventional thyroidectomy: a prospective randomized study. Surgery 2001; 130: 1039-43.
11. Rosato L, Mondini G, Ginardi A, et al. Incidence of complications of thyroid surgery. Minerva Chir 2000; 55 : 693-702.
12. Lo CY, Kwok KF and Yuen PW. A prospective evaluation of recurrent laryngeal nerve paralysis during thyroidectomy. Arch Surg 2000; 135 : 204-7.
13. Procacciante F, Picozzi P, Pacifici M, et al. Palpatory method used to identify the recurrent laryngeal nerve during thyroidectomy. World J Surg 2000; 24: 571-3.
14. Chow TL,Chu W, Lim BH , Kwok SP. Outcomes and complications of thyroid surgery: Retrospective study.Hong Kong Med J 2001;7 :261-5.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO